Науково-дослідна робота "Проблеми захворювання на туберкульоз в нашій місцевості"
В роботі я проаналізовано актуальну медичну проблему – туберкульоз. Тому що, зараз третина населення земної кулі інфікована мікобактеріями туберкульозу. Щорічно в світі на туберкульоз захворюють 7 – 10 млн. чоловік. Загальна кількість хворих у світі досягає 50 – 60 млн.. Це дещо більше від усього населення України чи Франції.
Один хворий на туберкульоз може інфікувати в середньому 10–15 здорових осіб, а якщо він знаходитимеся в школі, театрі чи в громадському транспорті, то більше. Це сприяє значному поширенню туберкульозу. Порівняно зі СНІДом чи деякими іншими небезпечними хворобами туберкульоз має таку особливість, що ймовірність заразитися ним набагато більша, аніж іншими інфекціями, бо туберкульоз – це повітряно-крапельна і повітряно-пилова інфекція
1
Науково-дослідна робота
Проблеми захворювання на туберкульоз в нашій місцевості
ЗМІСТ
Вступ…………………………………………………………………………………….3-4
1. Історія туберкульозу…………………………………………………………………5-8
2. Епідеміологія………………………………………………………………………..9-10
3. Збудник……………………………………………………………………………..11-12
4. Класифікація……………………………………………………………………….13-15
5. Як заражаються туберкульозом?............................................................................16-18
6. Симптоми…………………………………………………………………………..19-20
7. Основні застереження, щодо туберкульозу……………………………………...21-24
1. Профілактика туберкульозу……………………………………………………...22
2. Профілактика туберкульозу у членів сім’ї………………………………………23
3. Застереження хворого…………………………………………………………….24
8. Туберкульоз у дітей………………………………………………………………..25-30
- Розпізнавання туберкульозу в дітей………………………………………….26-27
- Ознаки туберкульозу у дітей…………………………………………………28-30
9. Епідемія туберкульозу в Україні…………………………………………………31-34
1. Туберкульоз в Херсонській області…………………………………………….34
10. Запобіжні щеплення проти туберкульозу………………………………………35-37
11. Лікування……………………………………………………………………………..38
12. Основні протитуберкульозні препарати……………………………………………39
13. Методи і засоби народної медицини для лікування туберкульозу…………40-42
Практична частина……………………………………………………………………43
Висновок……………………………………………………………………………….44
Список використаної літератури…………………………………………………….45
Додатки……………………………………………………………………………46-48
ВСТУП
Те, що вчора було фантастикою, стає сьогодні невід’ємною частиною нашої дійсності. Але с поміж усіх турбот науки найголовнішою залишаеться одна – людина, найдосконаліше творіння живої природи.
Варто згадати слова видатного англійського філософа Френсіса Бекона:” У кожній людині природа проростає або злаками, або бур’яном: нехай же вона своєчасно поливає перше і знешкоджує друге”. Тому слід розвивати свої можливості, у процесі навчання вдосконалювати свої задатки. Якщо до цього додати наполегливість, силу волі, працелюбство, то с кожного учня з часом сформується особистість, яка зможе досягнути висот у певному виді діяльності
Таким чином, в своїй роботі я спробував проаналізувати актуальну медичну проблему – туберкульоз. Тому що, зараз третина населення земної кулі інфікована мікобактеріями туберкульозу. Щорічно в світі на туберкульоз захворюють 7 – 10 млн. чоловік. Загальна кількість хворих у світі досягає 50 – 60 млн.. Це дещо більше від усього населення України чи Франції.
Один хворий на туберкульоз може інфікувати в середньому 10–15 здорових осіб, а якщо він знаходитимеся в школі, театрі чи в громадському транспорті, то більше. Це сприяє значному поширенню туберкульозу. Порівняно зі СНІДом чи деякими іншими небезпечними хворобами туберкульоз має таку особливість, що ймовірність заразитися ним набагато більша, аніж іншими інфекціями, бо туберкульоз – це повітряно-крапельна і повітряно-пилова інфекція
Мета дослідження полягала у з'ясуванні знань проведеної роботи в рамках поширення туберкульозу
Завдання дослідження:
- З'ясувати поінформованість учнів про захворювання на туберкульоз;
- Дізнатися історію виникнення туберкульозу;
- З‘ясувати наслідки поширення туберкульоз;
- Ознайомити учнів з запобіжними щепленнями проти туберкульозу і методами народної медицини.
РОЗДІЛ 1 ІСТОРІЯ ТУБЕРКУЛЬОЗУ
Туберкульо́з (від лат. tuberculum — горбок)— інфекційна хвороба, яка викликається мікобактеріями туберкульозу і характеризується утворенням специфічних гранульом в різноманітних органах та тканинах (найчастіше у легенях) і поліморфною клінічною картиною.
Туберкульоз супроводжував людство з давніх-давен. За археологічними знахідками останніх часів, первісна людина виникла близько 4 мільйонів років тому. Туберкульозом хворіли люди і тварини з давніх-давен, ще з доісторичних часів глибокої стародавності – відколи існують люди на землі. Ця недуга косила людей, заганяючи їх передчасно у могили.Ще у залишках кісток древніх людей знаходили сліди туберкульозного ураження. Опис хвороби знаходили у єгипетських ієрогліфах, старих перських книгах, індійських ведах. У муміфікованих трупів єгиптян, що жили за 2000—2750 років до н.е. знайшли туберкульозне ураження кісток. Звідти взяли детрит, посіяли на живильне середовище і виросли живі збудники туберкульозу. Заразили ними морських свинок і морські свинки захворіли на туберкульоз. У вавилонських законах Хаммурапі (початок II століття до н. е.) встановлено право на розлучення із жінкою, якщо вона захворіла на сухоти. Давньогрецький лікар Гіппократ у наприкінці V — на початку IV століття до н. е. описав прояви туберкульозу та описав його патогенез, але вважав цю хворобу спадковою, оскільки вона вражала цілі сім'ї. Арістотель першим описав туберкульозний горбик (phymos), а Клавдій Гален у Стародавньому Римі стверджував, що ця хвороба є заразною.
Очевидно, під цією недугою описувались різні хвороби, що супроводжувались інтоксикацією, виснаженням, кровохарканням, кровотечами, тому і виникла така назва як сухоти (лат. phthisis), що означає виснаження. Під терміном tuberculum розуміли зміни, які спостерігаються на поверхні органів, або ж будь-що, що виступало над його поверхнею при розтині. У древніх руських літописах теж згадується ця хвороба як запалення регіонарних лімфатичних вузлів. Тоді її лікували хірургічним методом та припіканням. Так лікували зокрема князя Київського Святослава Ярославича в 1076 році.
У 1904 р. на території Німеччини поблизу Гейдельберга знайшли кістяка людини, що жила в кам’яному віці(приблизно за 5000 років до н.е.). Лікар Бартельсу (Bartels) установив туберкульозне ураження декількох грудних хребців у цій знахідці.
Незважаючи на значне поширення туберкульозу в Середні віки, вчені здебільшого користувалися трактатами давньогрецьких мудреців, а твори Гіппократа і Галена вважали непогрішними. Лише у XVI столітті венеціанець Джироламо Фракасторо стверджував, що туберкульоз заразний і його переносить якесь «насіння». 1678 року Голландський лікар Франциск Сильвій описав туберкульозний горбик у легенях померлого і назвав його tuberculum. Проте він вважав, що це змінений лімфатичний вузол. 1689 року англійський лікар Річард Мортон опублікував свій трактат під назвою «Фтизіологія, або трактат про сухоти», де виклав подібні припущення. Лише 1793 року також англієць Бейлі довів, що ті горбики — не змінені лімфатичні вузли, а специфічні утворення, характерні тільки для туберкульозу, і які можуть зливатися і розпадатися.
Цей напрямок досліджень розвинув і доповнив французький науковець Рене Лаєннек (1881 — 1926). Він довів що горбик і казеозний некроз — універсальний субстрат туберкульозу. Він також запропонував першу класифікацію туберкульозу та висунув концепцію про апікокаудальне поширення туберкульозу в легенях. Запропонований ним метод аускультації разом із розробленою ще 1760 року Леопольдом Ауенбругером перкусією, надали широкі можливості для клінічного розпізнавання туберкульозу.
1865 року французький морський лікар Жан-Антуан Вільмен експериментально довів інфекційну природу туберкульозу. Проте практично йому не вдалось продемонструвати збудника і результати його досліджень не були визнані. У 1882 р. німецький вчений Роберт Кох відкрив збудника туберкульозу, якого назвали його ім’ям – паличкою Коха, а зараз цього збудника називають мікобактерією туберкульозу. У Берліні цього ж року він довів інфекційну природу туберкульозу. Він розробив спеціальний метод забарвлення збудника і виділив його в чисті культури. Він отримав водно-гліцеринову витяжку культури мікобактерій (яку назвав туберкуліном), і вважав що вона допоможе в лікуванні та діагностиці туберкульозу. Проте результати не виправдали сподівань, після введення тяжким хворим у них спостерігалось погіршення стану. Проте в діагностичних цілях туберкулін Коха використовували ще впродовж ста років.
Російський медик Микола Пирогов в період 1842–1848 років описав клініку та патогенез уражень туберкульозом кісток, суглобів, лімфатичних вузлів шиї. Виділив тифоїдну форму міліарного туберкульозу. Вивчив гістологічну будову гранульоми і описав гігантські багатоядерні клітини — відомі нині як клітини Пирогова-Лангханса.
1887 року відкрився перший протитуберкульозний диспансер, де проводили не тільки лікування, але і спостереження та соціальну підтримку хворих. Активне лікування вперше запропонував італійський медик Фораліні — створення відносного спокою хворому органові і зближення країв рани, що мало сприяти успішному перебігу репаративних процесів. Штучний пневмоторакс застосовували у багатьох країнах.
Величезну роль у діагностиці туберкульозу відіграло відкриття Вільгельмом Конрадом Ренгеном в 1895 році Х-променів. Це дало можливість виявляти найменші зміни в легенях. 1916 року німецький науковець Карл Ернст Ранке виділив три стадії перебігу туберкульозу: період первинного інфікування, підвищена чутливість організму до збудника, перехід в обмежений органоуражуючий процес. Не всі формулювання відповідають сучасним положенням, але він вніс певну систему у невпорядковані уявлення про патогенез захворювання.
Основним досягненням у боротьбі з туберкульозом в ХХ столітті стало відкриття французькими вченими Альбертом Кальметом і Камілем Гереном у 1919 році протитуберкульозної вакцини, названої на їх честь — БЦЖ (BCG — Bacilles Calmette, Geurin). Перше щеплення здійснили 1921 року, а в 1925 році вакцина була передана в Радянський Союз. Масово виявлення туберкульозу стало можливим після запровадження флюорографічного обстеження, яке вперше застосували 1924 року в місті Арбе, Бразилія.
Довготривалі пошуки ліків проти туберкульозу не давали ніяких результатів аж до 1943 року, коли Зельман Ваксман (американський мікробіолог, народжений в Україні) отримав антибіотик стрептоміцин, за що став лауреатом Нобелівської премії з фізіології та медицини. Іншим значним вітчизняним фтизіатром був Олександр Рабухін. До 1966 році стали застосовуватися й інші протитуберкульозні препарати, найефективніший з них — ізоніазид. Також значно полегшило долю хворих використання хіміотерапії.
Вивчення туберкульозу триває і на сучасному етапі. Фонтесу і Кальмету вдалось відкрити форми мікробактерій, які проходять через бактеріальні фільтри, а Басерман, завдяки електронним мікроскопам, описав L-форми мікробактерій.
РОЗДІЛ 2 ЕПІДЕМІОЛОГІЯ
В ХХ столітті відбувся активний наступ на туберкульоз завдяки відкриттю й впровадженню ефективних хіміопрепаратів. Більшість науковців робили оптимістичні прогнози і пророкували, що хворобу буде незабаром переможено. Проте у квітні 1993 року Всесвітня організація охорони здоров'я констатувала, що серед причин смерті від окремого інфекційного агента туберкульоз займає перше місце у світі та існує реальна загроза його глобального епідеміологічного поширення.
Збудник туберкульозу передається як через людину, так і через тварин, особливо через велику рогату худобу, а також, значно рідше, через птахів. Мікробактерії людського типу спричиняють у людей від 80 до 95 % випадків захворювання туберкульозом. Мікробактерії можуть виділятись під час кашлю з харкотинням, слиною, а також під час співу, розмови; рідше — з калом, сечею при позалегеневих формах туберкульозу.
Мікробактерії вельми живучі у зовнішньому середовищі. Потрапивши в повітря, вони можуть утримуватись у завислому стані до 5 годин, а, наприклад, в маслі житимуть до 5 місяців. Зараження може відбутися і під час безпосереднього контакту з хворим (через поцілунки), і опосередковано (через забруднені предмети вжитку: книжки, рушники, посуд, продукти, особливо молочні). Найчастіше зараження відбувається повітряним шляхом (90 %), рідше — через продукти (2 %) або контакти (5 — 6 %).
Туберкульозна паличка (Mycobacterium tuberculosis) може вражати всі органи і системи людського організму — легені, бронхи, нирки, кишечник, кістки, серце, слизові оболонки. Найнебезпечнішими є хворі з легеневими формами туберкульозу. За добу вони можуть виділяти понад 1 млрд. мікробактерій. Проте більшість людей має велику опірність до туберкульозу, зумовлену комплексом вроджених і набутих механізмів захисту, рівнем імунітету. Тому якщо загальна інфікованість туберкульозом на планеті становить 50 %, хворіє лише 5-6 %.
Епідемія туберкульозу характеризується як триєдина епідемія. Це означає, що епідемія туберкульозу містить три складових.
Перша складова включає зростання захворюваності на типовий туберкульоз, тобто такий, який спостерігався в доантибактеріальну еру.
Друга складова епідемії зумовлена хіміорезистентним туберкульозом, яка поширюється швидкими темпами і створює велику небезпеку. Річ у тому, що в Україні до 1 січня 2001 р. не вистачало протитуберкульозних препаратів. Хворі лікувалися нераціонально, малими дозами препаратів, робили перерви у лікуванні й це призвело до того, що мікобактерії туберкульозу призвичаїлися до багатьох препаратів. Ця звичка у мікобактерій передається по спадковості із покоління в покоління. Таким чином, якщо здорова людина заразиться стійкими до протитуберкульозних препаратів мікобактеріями, то тоді її не можна лікувати цими препаратами, бо вони неефективні. Через відсутність нових протитуберкульозних препаратів існуючі нині препарати стають неефективні та хворі не можуть вилікуватися. Часто-густо у них туберкульоз прогресує і вони помирають. Сьогодні в Україні близько 25,0 % нових хворих заразилися хіміорезистентними мікобактеріями. У деяких країнах світу ця цифра сягає 50,0 %.
Третя складова епідемії зумовлена туберкульозом на тлі синдрому набутого імунодефіциту (СНІДу) та у інфікованих вірусом імунодефіциту людини (ВІЛ). Зважаючи на те, що близько 90,0 % дорослого населення України інфіковані мікобактеріями туберкульозу, то якщо будь-хто з них заразиться ВІЛ чи захворіє на СНІД, то через зниження імунітету половина ВІЛ-інфікованих і хворих на СНІД захворює на туберкульоз.
РОЗДІЛ 3 ЗБУДНИК
Збудник туберкульозу — Mycobacterium tuberculosis (MTB, також відома в медицині як «мікобактерія туберкульозу» — МБТ), або Паличка Коха — патогенна бактерія роду Mycobacterium типу актинобактерій (Actinobacteria). Туберкульоз людини і тварин викликають представники Mycobacterium tuberculosis complex, ряд інших представників роду викликає інші, у тому числі опортуністичні інфекції людини і тварин. Серед збудників туберкульозу основні:
M. tuberculosis — збудник туберкульозу людини;
M. bovis — збудник туберкульозу великої рогатої худоби;
M. africanum — африканський вид, виділений у західній тропічній Африці, йому притаманні риси двох попередніх видів.
Клітини Mycobacterium tuberculosis мають вигляд тонких, дещо вигнутих гомогенних або зернистих паличок довжиною 0,8 — 5 мікрон, товщиною 0,3 — 0,5 мікрон. Ці бактерії не утворюють спор і капсул. Хоча вони не забарвлюються за Грамом, зазвичай вважаються грам-позитивними (Г+). Іншими особливостями роду є кислото-, луго-, спиртостійкісь. Є факультативними анаеробами, розмножуються зазвичай бінарним поділом, рідше — брунькуванням. Цикл ділення материнської клітини на дві дочірні займає 22-24 години, хоча виділяють штами, які розмножуються швидше, повільніше або знаходяться у латентному стані. Популяції Mycobacterium tuberculosis з різною активністю мають і різну чутливість до антибактеріальних препаратів.
Мікобактерії живуть у річковій воді до 5 міс., в ґрунті – 1–2 міс., у фекаліях і на пасовищах – більше 1 року, в молочних продуктах (масло, сир та інші), що зберігаються на холоді – до 10 міс., в пилу – до 3–5 міс. При температурі мінус 23 ° С мікобактерії туберкульозу не гинуть 7 років, а сонце їх вбиває лише від 7–10 хвилин (пряме) до 2 – 6 годин (розсіяне).
Половину сухої речовини клітини складають білки — туберкулінопротеїни, основні носії антигенних властивостей. Для Mycobacterium tuberculosis характерний високий вміст ліпідів у клітинній стінці (40 % від сухої маси) — саме це зумовлює стійкість до лугів, кислот і спирту. Найактивніша ліпідна фракція — фосфатидна, саме вона викликає в інтактній (здоровій) легені специфічну реакцію з утворенням епітеліоїдних і гіганських клітин Пирогова-Ланхганса. Носієм вірулентних факторів є ліпідна фракція, корд-фактор.
РОЗДІЛ 4 КЛАСИФІКАЦІЯ
I.Туберкульозна інтоксикація дітей та підлітків.
II.Туберкульоз органів дихання:
1. первинний туберкульозний комплекс;
2. туберкульоз внутрішньогрудних лімфатичних вузлів.
III.Дисемінований туберкульоз:
1. гострий;
2. підгострий;
3.хронічний.
IV.Туберкульоз інших органів і систем:
1.туберкульоз мозкових оболонок і ЦНС;
2.туберкульоз кишок очеревини та брижових лімфовузлів;
3.туберкульоз кісток та суглобів;
4.туберкульоз сечових та статевих органів;
5.туберкульоз шкіри та підшкірної кліковини;
6.туберкульоз периферійних лімфовузлів;
7.туберкульоз ока;
8.туберкульоз інших органів.
Туберкульоз гортані виникає внаслідок інфікування харкотинням або через лімфатичні та кровоносні судини. До ураженої туберкульозом гортані приливає кров, згодом утворюються виразки, а після їх загоєння - рубці. З'являється кашель, хриплий голос, біль при кашлі та ковтанні. Перебіг хронічний з періодами покращення.
Туберкульоз кишечнику виникає переважно в товстому та нижніх відділах тонкого кишечнику, часто співіснує з легеневим туберкульозом. На слизовій оболонці кишечнику виникає спочатку горбик, потім більші вогнища, які розпадаються та утворюють виразки. Проявляється хвороба спазмами в кишечнику та запаленням очеревини, запорами, які чергуються з проносами.
Туберкульоз кісток та суглобів частіше буває в дитячому та підлітковому віці, ушкоджує частіше хребет, кульшовий (тазостегновий) та колінний суглоби. Завжди вторинний, зараження відбувається внаслідок попадання інфекції з первинного вогнища з потоком крові. Перебіг циклічний, у результаті розвивається горб, анкіло-зи (нерухомість) у суглобах, атрофія м'язів, укорочення кінцівок.
Туберкульоз нирок - вторинний прояв туберкульозу внаслідок заносу інфекції по кров'яному руслу, рідше по лімфатичних судинах при ураженні статевих органів. Іноді може виникнути декілька горбиків, потім невеликі рубці без порушення функції сечовиділення. При несприятливому перебігу в нирках утворюються каверни та нариви.
На початку істотних проявів немає, при залученні до процесу ниркової миски з'являється біль у попереку, висока температура, нежить. Часто вражається сечовий міхур і з'являються часті позиви на сечовиділення, що іноді буває єдиним симптомом захворювання.
Туберкульоз шкіри порівняно рідко поєднується з туберкульозом легенів, хоча здебільшого буває результатом поширення туберкульозу із первинного легенево-залозистого туберкульозного утворення, рідше прямо через кров. Проявляється переважно у вигляді вовчака.
На шкірі з'являються невеликі плями, які швидко переходять у вузлики коричнево-червоного кольору, м'які на дотик. Вузлики зливаються, утворюють великі плоскі бляшки. Уде-яких хворих виникають спотворюючі пухлиноподібні утворення, у інших - виразки, які викликають значні руйнування тканини. Навіть на рубцях можуть з'являтися нові вовчакові вузлики. Може розвинутися ускладнення - бешиха, іноді злоякісне переродження. Здебільшого вражається обличчя, ніс, слизова носа, рідше - ротова порожнина.
РОЗДІЛ 5 ЯК ЗАРАЖАЮТЬСЯ ТУБЕРКУЛЬОЗОМ?
Щоб заразитися і захворіти на туберкульоз має бути 3 компоненти епідемічного процесу:
1) джерело або резервуар туберкульозної інфекції;
2) механізм передачі туберкульозної інфекції;
3) сприйнятливість організму людини чи тварини до туберкульозної інфекції.
1. Джерелом або резервуаром туберкульозної інфекції може бути хвора людина, більше 55 видів сільськогосподарських тварин, птахів, риб, а також заражені мікобактеріями продукти тваринного і рослинного походження, ґрунт, органічні й неорганічні речовини, в яких живуть, розмножуються чи зберігаються збудники туберкульозу.
Туберкульоз від хворого поширюється повітряно-крапельним (при кашлі, чханні, розмові) та пиловим способом (засохлі крапельки мокротиння перетворюються в інфікований пил, який є на підлозі, предметах, в повітрі).
Оскільки немає такого органу людини (тварини), який би не уражався туберкульозом, то залежно від місця ураження мікобактерії туберкульозу можуть виділятися від хворого різними шляхами.
Мікобактерії туберкульозу виділяються з харкотинням при туберкульозі органів дихання. Це найчастіший спосіб і становить близько 95,0 % випадків
Мікобактерії туберкульозу виділяються з калом при туберкульозі шлунково-кишкового тракту (шлунку, тонкого і товстого кишківника, жовчного міхура, прорив у кишківник туберкульозних гнояків із очеревини, заочеревинного простору тощо).
Збудники туберкульозу виділяються із сечею чи спермою при туберкульозі сечостатевої системи (нирок, сечового міхура, простати, яєчок, піхви, матки, придатків матки та ін.). При туберкульозному ураженні жіночих статевих органів збудники туберкульозу можуть виділятися із менструальними виділеннями.
Можливе виділення мікобактерій з молоком при годуванні дітей матерями, що страждають на туберкульоз молочної залози.
Мікобактерії виділяються із сльозами при туберкульозі очей, з виразок, нориць – при туберкульозі шкіри, лімфатичних вузлів чи кісток із норицями.
Тварини виділяють мікобактерії туберкульозу із харкотинням, слиною, фекаліями, сечею, заражаючи пасовища. Збудники туберкульозу можуть потрапити у здоровий організм людини при споживанні заражених м’ясо-молочних продуктів (молока, сиру, масла, м’яса тощо).
Поширення туберкульозу шляхом прямого контакту можливе при неохайності хворого, коли його руки забруднені мокротинням, наприклад, при рукостисканні, поцілунках. Так найчастіше заражаються діти.
Непрямий контактно-побутовий шлях передачі туберкульозної інфекції відбувається при зіткненні людини із зараженим хворим одягом, білизною, рушником, посудом, зубною щіткою, носовою хусткою і т.п.
Більшість контактних осіб захворюють на туберкульоз в перші 6 – 12 міс. від початку контакту, хоча частина членів родини можуть захворіти й через 9–12 років спільного проживання з хворим.
2. Механізм передачі туберкульозної інфекції – це друга компонента епідемічного процесу, це, по суті, шляхи і способи зараження. Слід зазначити, що те місце, де відбувається первинний контакт організму з мікробом, називають вхідними воротами інфекції.
Аерогенний спосіб зараження відбувається так. При кашлі, чханні, розмові хворий виділяє заражені збудниками краплини. Вони перебувають у вигляді аерозолю, який швидко висихає. Частина крапель багатих мікобактеріями довго знаходяться у зваженому стані в повітрі та при вдиханні людиною легко досягають альвеол. Більші краплі осідають змішуються з пилом, потім пил піднімається і його вдихає людина. Крупніший пил осідає у дихальних шляхах, звідки евакуюється мукоциліарними війками, якими покрита слизова оболонка дихальних шляхів і при кашлі. Дрібніший пил досягає дрібних бронхів, альвеол, де мікобактерії починають розмножуватися.
Аліментарний спосіб зараження можливий при вживанні молока і молокопродуктів від хворих на туберкульоз корів, кіз.
Трансплацентарне зараження плоду можливе при заковтуванні плодом інфікованих мікобактеріями навколоплідних вод, через кров, при потраплянні фільтруючих форм мікобактерій до плода через плаценту, при пошкодженні плаценти під час пологів.
Інші шляхи передачі мікобактерій в здоровий організм є такі: через кон’юнктиву ока, шкіру, статеві органи, мигдалики, при операціях тощо.
3. Сприйнятливість організму людини чи тварини до туберкульозної інфекції – це третя складова епідемічного процесу. Туберкульоз не є високо заразним захворюванням. При тривалому контакті з бактеріовиділювачем інфікується 25,0 – 50,0 % людей. Тільки 5,0 – 15,0 % інфікованих занедужують на туберкульоз, інші виробляють нестерильний імунітет і залишаються здоровими.
Імунітет при туберкульозі називають нестерильний, клітинний, опосередкований Т-лімфоцитами. У сприятливих умовах через 4 – 8 тижнів після БЦЖ-вакцинації чи інфікування в організмі з’являється клон навчених Т-лімфоцитів і так формується імунітет.
РОЗДІЛ 6 СИМПТОМИ
- кашель більше 2 тижнів,
- підвищена температура тіла більше 7 днів,
- поганий апетит,
- постійна слабкість,
- безпідставна втрата ваги,
- підвищена пітливість, особливо вночі,
- задишка,
- біль в грудній клітці,
- крововідхаркування.
Під час розвитку хвороби проявляються симптоми інтоксикації: зниження апетиту, загальна слабкість, підвищена пітливість, температура тіла піднімається до 37,2 — 38,0 °C. З'являється кашель, на який хворий спершу не звертає уваги, пов'язуючи його з курінням чи застудою. Харкотиння виділяється мало, воно слизисто-гнійне. На початкових стадіях і задишка, і біль в грудях проявляються рідко.
Як правило, описані симптоми проявляються на тлі задовільного самопочуття і збереження працездатності. Тому важливо не нехтувати загальним правилом: коли кашель триває більш ніж 21 день — обов'язковим є рентгенологічне обстеження. Позачергово обстежуватись необхідно особам з бронхо-легеневими симптомами, з тривалою інтоксикацією невідомої причини. Раз на рік повинні флюорографічно обстежуватись особи з, так званої, «групи ризику» щодо туберкульозу: хворі на часті пневмонії, цукровий діабет, виразкову хворобу шлунка і дванадцятипалої кишки.
При позалегеневому туберкульозі найчастіше можливі такі симптоми із вже перерахованих: 1) зниження маси тіла; 2) субфебрилітет або лихоманка; 3) потіння вночі. Окрім того, можливі й такі ознаки залежно від ураженого органу, наприклад: 1) біль, припухлість шкіри, нориці при ураженні лімфатичних вузлів, суглобів; 2) головний біль, температура, сонливість, напруження потиличних м’язів при туберкульозному менінгіті та ураженні центральної нервової системи; 3) непліддя, білі, болісні менструації при туберкульозі жіночих статевих органів; 4) болі в попереку, часте сечовипускання при туберкульозі сечових органів.
РОЗДІЛ 7 ОСНОВНІ ЗАСТЕРЕЖЕННЯ
Заходи, які повинні проводитися з метою запобігання від зараження, цілком здійсненні в кожній сім'ї, де є туберкульозний хворий. Але не слід думати, що для цього потрібно тільки оберігатися від зіткнення з хворим. Зрозуміло, оберігатися від близького спілкування з туберкульозним хворим дуже важливо, але головне - це суворе дотримання самим хворим правил особистої гігієни і утримання в чистоті житла.
Якщо туберкульозний хворий приймає всі запобіжні заходи, він не є небезпечним для оточуючих. Завжди можна вберегтися від зараження туберкульозом.
Наведемо приклад. У молодої жінки, яка два роки хворіла відкритою формою туберкульозу, народилася дитина. Мати щомісячно показувала дитину лікарю і виконувала всі його поради. Вона відвела дитині окреме місце в кімнаті, до 9 місяців годувала його грудьми, щоб виконувати всі запобіжні заходи. Дівчинка росла здоровою. Коли їй виповнився рік, мати віддала її в ясла. Таким чином, вдень дитина не знаходився разом із хворою матір'ю. Влітку мати відправляла дівчинку до бабусі в село. Через 4 роки мати одужала від туберкульозу. Зараз дівчинці 12 років, і вона абсолютно здорова.
З наведеного прикладу видно, що дитина може залишитися здоровим і в тому випадку, якщо мати його хвора на туберкульоз. Треба тільки точно дотримуватися визначені лікарем правил обережності. Так, якщо лікар дозволяє хворої матері годувати дитину грудьми, то при догляді за ним, а також під час годування вона повинна прикривати рот пов'язкою з марлі, щоб при кашлі і розмові на дитину не потрапляли крапельки заразною мокротиння.
Перед тим, як підійти до дитини, мати повинна вимити руки з милом і надіти халат, тому що руки і плаття її можуть бути забруднені мокротою.
Треба регулярно робити дітям пробу Манту. Дітям 7-ми і 14-річного віку треба зробити ревакцинацію вакциною БЦЖ, якщо у них негативна проба Манту.
7.1. Профілактика туберкульозу
Профілактика туберкульозу має бути така:
1. Уникати прямих контактів з хворими на туберкульоз людьми і тваринами, бездомними тваринами;
2. Не докурювати цигарки після нікого з курців, а якщо вже є така необхідність, то слід докурювати через мундштук;
3. Користуватися особистими предметами гігієни;
4. Вести здоровий спосіб життя: регулярно відпочивати, виконувати фізичні вправи, не палити, не вживати алкоголю, наркотиків;
5. Докласти зусиль, щоб їжа кожної людини була поживною, багатою на вітаміни, білки, жири і вуглеводи, мінеральні речовини для підвищення імунітету;
6. Не купувати продукти на стихійних ринках, бо вони можуть бути заражені мікобактеріями туберкульозу;
7. Регулярно провітрювати житло, не допускати накопичення пилу в приміщенні;
8. Оберігати себе від ВІЛ-інфекції, уникати випадкових статевих стосунків, користуватися презервативом.
7.2. Профілактика туберкульозу у членів сім’ї
Профілактика туберкульозу у членів сім’ї, у якій виявили хворого на на цю недугу:
1. Хворий-бактеріовиділювач є заразний і повинен бути ізольований (в стаціонарі, окремій кімнаті);
2. Слід ізолювати всіх дітей від хворого;
3. У помешканні санітарно-епідеміологічна станція повинна провести дезинфекцію: дезінфекційними розчинами (хлорамін, хлорантоїн). Посуд треба протягом 30 хв. кип’ятити в 2 % соди або 2 % розчині хлорного вапна (20 г хлорного вапна + 1 л води);
4. Слід обстежити на туберкульоз всіх членів родини;
7.3. Застереження хворого
Хворий повинен:
– дотримуватися елементарних правил гігієни;
– користуватися окремим посудом, ретельно мити його, а після миття облити окропом;
– користуватися окремим рушником, мати окрему кімнату, ліжко; Якщо у хворого немає окремої кімнати, то його ліжко відгородити ширмою;
– виварювати рушники і білизну хворого;
– хворий не повинен плювати на підлогу (бо мікобактерії туберкульозу є в слині та мокротинні);
– плювати слід тільки в плювальницю (на дно плювальниці треба налити 3–5 мл 5% хлораміну);
– виділене харкотиння не можна виливати у каналізацію, а прокип’ятити протягом 15 хв. у 2 % розчині соди, або спалити на вогні;
– кімнату, де мешкає хворий не можна обклеювати шпалерами, а двічі на рік білити стіни і стелю гашеним вапном з додаванням 20 % розчину формаліну або пофарбувати олійною фарбою, щоб потім мити щіткою з милом.
– житло і кімнату хворого щоденно прибирати вологою ганчіркою з милом або содою;
– відчиняти квартирку в будь-яку пору року, а взимку якомога довше;
– температура в кімнаті має бути нижчою за 16–18 ° С; влітку спати на відкритому повітрі;
РОЗДІЛ 8 ТУБЕРКУЛЬОЗ У ДІТЕЙ
Діти можуть захворіти на туберкульоз лише в тому випадку, якщо в їх організм потраплять мікроби цієї хвороби. Головним джерелом зараження є хвора, мокротиння якого містить мікроби туберкульозу - туберкульозні палички.
Ті форми легеневого туберкульозу, при яких в мокроті хворого виявляються туберкульозні палички, називаються відкритими (бацилярних) формами.
8.1. Розпізнавання туберкульозу у дітей
Чим раніше виявлений туберкульоз, тим легше його лікувати і тим легше попередити подальший його розвиток. Як же дізнатися, чи заражений дитина на туберкульоз, якщо у більшості дітей зараження відбувається непомітно? Вчені відкрили дуже простий засіб для раннього розпізнавання зараження туберкульозом. Вони запропонували користуватися для цього особливим препаратом - туберкуліном. Туберкулін - це витяжка з убитих туберкульозних паличок. Дослідження показали, що організм, заражений туберкульозом, дуже чутливий до туберкуліну. При введенні невеликої кількості туберкуліну в шкіру людини, зараженого на туберкульоз, у нього на місці введення через добу або двоє утворюється почервоніння і маленька припухлість (запалення). Якщо ж незараженою людині ввести туберкулін в шкіру навіть у великих дозах, ніякого запалення не утворюється. Ось чому для розпізнавання зараження туберкульозом почали широко користуватися так званими туберкулінових проб.
Проби ці абсолютно нешкідливі. Перша проба - реакція Піркета - проводиться так: на ділянку шкіри, промитий ефіром, наносять краплю туберкуліну і в цьому місці роблять поверхневу подряпину, як при щеплення проти віспи. Через дві доби після цього дитини показують лікаря, який визначає, яка реакція вийшла на місці подряпини.
Цю пробу роблять всім дітям і підліткам в дитячих консультаціях, поліклініках, диспансерах, яслах, дитячих садках і школах. Якщо за допомогою туберкулінових проб встановлюється, що дитина не захворів на туберкульоз, то час від часу ці проби треба повторювати, щоб не пропустити моменту зараження. Особливо часто (не рідше 3-4 разів на рік) треба повторювати проби дітям у сім'ях, де є туберкульозні хворі. У таких випадках матері або навколишні особи повинні акуратно приводити дітей у диспансер, де їм зроблять туберкулінові проби та рентгенологічні дослідження. Мати повинна виконувати всі вказівки лікаря. Якщо мати не уважно ставиться до призначення лікаря, не вимірює дитині температуру в певні, вказані їм годинники, не записує її, то лікарю набагато важче своєчасно виявити початок інфікування.
Останнім часом у диспансерах та поліклініках встановлюються нові рентгенівські апарати (флюорографи), за допомогою яких можна в короткий термін обстежити велику кількість людей.
Широко поставлена в Радянському Союзі робота з раннього виявлення туберкульозу у дітей сприяє тому, що кількість запущених форм туберкульозу з кожним роком зменшується. Спеціальні обстеження дітей в дитячих установах дозволяють своєчасно виявляти хворих на туберкульоз і направляти їх у диспансер для лікування. Батькам і оточуючим дитини важливо знати ранні ознаки туберкульозного захворювання, щоб вчасно звернутися до лікаря і можливо раніше почати лікування.
8.2. Ознака туберкульозу у дітей
У дітей хвороба звичайно починається з того, що у них з'являється слабкість, вони перестають додавати у вазі, стають дратівливими. Якщо дитина навчається в школі, то він втомлюється від занять більше, ніж здорові діти, робиться розсіяним і нерідко починає відставати в навчанні. Якщо йому акуратно вимірювати температуру, то можна відзначити невелику її підвищення (до 37,5 °, а іноді і вище). У таких дітей спостерігається також збільшення лімфатичних вузлів. Туберкулінові проби у них позитивні. Всі ці ознаки є початком захворювання на туберкульоз, і їх обумовлюють тим, що туберкульозні палички, потрапляючи в організм і осідаючи в лімфатичних вузлах, виділяють отрути (токсини), які і надають шкідливу дію на організм.
Радянський вчений професор О. А. Кисіль описав цю форму туберкульозу у дітей і назвав її хронічної туберкульозної інтоксикацією.
Діти часто хворіють саме цією формою туберкульозу. Якщо уважно стежити за дитиною, вчасно вловити малопомітні спочатку ознаки хвороби та своєчасно забезпечити відповідне лікування, організм дитини зазвичай добре справляється з цим захворюванням.
Батьки повинні допомагати лікарю лікувати дитину з початковими формами туберкульозу. Ця допомога виражається в акуратному виконанні всіх призначень лікаря. Батьки мають не лише давати ліки, але і стежити за дотриманням режиму дня дитини. Ліки добре діють, якщо одночасно організм дитини зміцнюється за допомогою правильного використання свіжого повітря, водних процедур, фізкультурних вправ і правильного харчування.
У дітей часто виявляється туберкульоз бронхіальних залоз. Чому це відбувається?
Бронхіальні залози розташовані в грудній клітці в тому місці, де проходять бронхи і великі кровоносні судини; особливо багато їх у самого кореня легень. Дуже часто туберкульозні палички заносяться туди потоком крові, в результаті чого в бронхіальних залозах утворюються запальні туберкульозні вогнища. При ураженні бронхіальних залоз захворювання проявляється в різних формах. Іноді хвороба починається як грип: у дитини підвищується температура, з'являється кашель, причому такий стан зазвичай затягується на більш тривалий термін, ніж це спостерігається при грипі. Тому, якщо кашель не проходить і температура залишається високою, дуже важливо негайно показати дитину лікарю і обстежити його на туберкульоз.
Але не завжди туберкульоз бронхіальних залоз починається гостро. У багатьох дітей, особливо у школярів хвороба розвивається поступово. Перш за все як і при хронічній туберкульозній інтоксикації, змінюється поведінка дитини: він стає млявим, примхливим втомлюється від занять у школі. У міру розвитку хвороби у дитини з'являється кашель, він блідне, починає худнути. На туберкульоз легенів діти хворіють рідше, ніж на туберкульоз бронхіальних залоз. У тому місці легенів куди потрапляють туберкульозні палички, розвивається запальний процес (туберкульозні вогнища).
Легеневий туберкульоз у дітей складніше піддається лікуванню, ніж туберкульоз бронхіальних залоз. Але все ж таки він цілком виліковний. Треба тільки вчасно почати лікування і довго і наполегливо продовжувати його.
Тільки в рідкісних випадках легеневий туберкульоз у дітей протікає несприятливо і може призвести до розпаду тканин легені і розвитку вогнищ в інших органах. Таке несприятливе становище, спостерігається головним чином у маленьких дітей. Ось чому дітей раннього віку треба дуже ретельно оберігати від захворювання на туберкульоз і зміцнювати їх організм у разі зараження.
У дітей, особливо молодшого віку, туберкульоз може вражати периферичні лімфатичні вузли, які внаслідок захворювання утворилися в цих запальних вогнищах, значно збільшуються в розмірі. Нерідко ці вузли розм'якшуються, нагноюються, гній випливає назовні і утворюються довго не загоюються свищі. За таких формах туберкульозу у дітей іноді бувають і шкірні ураження (скрофулодерми). Вони мають спочатку вигляд маленької пухлини, яка прощупується в товщі шкіри. Для того щоб не допустити розвитку в дитини цієї форми туберкульозу, необхідно при найменшому набрякі лімфатичних вузлів або появу пухлини на шкірі негайно звертатися до лікаря, щоб вчасно встановити причину захворювання і почати лікування.
Діти частіше, ніж дорослі, захворюють на туберкульоз мозкових оболонок (туберкульозний менінгіт). Це дуже важке захворювання. Ознаки туберкульозного менінгіту з'являються не відразу, хвороба розвивається протягом двох-трьох тижнів. Дитина стає млявим, неспокійним, втрачає апетит, скаржиться на головні болі, у нього підвищується температура, потім з'являються блювання і судоми.
Туберкульоз мозкових оболонок найчастіше виникає у дітей в тих сім'ях, де є хворий на відкриту форму туберкульозу. Тому в таких сім'ях треба особливо ретельно стежити за станом здоров'я дитини і при найменших ознаках захворювання негайно звертатися до лікаря. Вчасне лікування може врятувати життя дитині.
Довгий час наука була безсила вилікувати дитину, хворого на туберкульоз мозкових оболонок. Тільки в останні роки вчені знайшли кошти проти цього захворювання. В результаті застосування цих засобів розвинені в мозкових оболонках туберкульозні вогнища розсмоктуються, і хворий одужує.
Лікування туберкульозного менінгіту можливо тільки при своєчасно розпочатому лікуванні.
РОЗДІЛ 9 ЕПІДЕМІЯ ТУБЕРКУЛЬОЗУ В УКРАЇНІ
В Україні в 1999 році захворіло на туберкульоз 21 тисяча осіб, померло 7 тисяч. Зареєстровано близько 600 тисяч хворих на туберкульоз. Оскільки за критеріями ВООЗ — якщо кількість хворих перевищує 0,5 % від загальної кількості населення, — тому в Україні зафіксована епідемія цієї недуги.
За даними прес-служби Міністерства охорони здоров'я України, на сучасному етапі Україна віднесена до групи країн з високим рівнем захворюваності на туберкульоз (81 випадок на 100 тисяч населення) та посідає за цим показником сьоме місце в Європейському регіоні Всесвітньої організації охорони здоров'я після Росії, Грузії, Киргизстану, Румунії, Молдови та Казахстану.
Так, у 2007 році на диспансерному обліку у протитуберкульозних закладах України перебувало 498 643 хворих, у тому числі хворих на активні форми туберкульозу — 93 195 осіб. Найвищі показники захворюваності на всі форми туберкульозу залишаються у південно-східних регіонах України: у Херсонській області — 151,4 на 100 тисяч населення (у 2006 році — 155,7); Кіровоградській — відповідно 101,9 (у 2006 році — 113,4); Луганській — 103,5 (у 2006 році — 111,7). У структурі захворюваності на туберкульоз найбільший відсоток припадає на безробітних працездатного віку.
Аналіз показника смертності від туберкульозу за 15 останніх років збільшився у 2,9 рази. Цей показник у 2005 році становив 25,6 на 100 тис. населення. У 2007 році він у порівнянні з попереднім 2006 роком також не мав тенденції до зниження, і становив 22,6 на 100 тис.
Епідемія туберкульозу в Україні має дві особливості. По-перше, спостерігається взаємозалежність швидкості розповсюдження туберкульозу від епідемії ВІЛ-інфекції/СНІДу та поширенням наркоманії. Друга — високий рівень хіміорезистентних форм: первинної — 30 % та вторинної — 75 %.
Водночас очевидно недостатнє фінансування регіональних програм протидії туберкульозу. Крім того, у жодному регіоні не забезпечується належне харчування хворих на туберкульоз та інфікованих мікробактеріями туберкульозу за нормами, передбаченими відповідною постановою уряду.
У фтизіатричній службі найболючішим питанням залишається недостатнє кадрове забезпечення в усіх регіонах країни, а також висока захворюваність на туберкульоз серед медичних працівників. Зокрема, станом на 1 січня 2008 року у закладах охорони здоров'я системи МОЗ України зареєстрована 3 601 штатна посада лікарів-фтизіатрів, на яких працює 2 604 лікарів-фізичних осіб, що водночас обіймають 3 289 лікарських посад. Кількість лікарів (у закладах охорони здоров'я з урахуванням санаторіїв) скорочується: у 2004 р. їх було 3147, у 2007 р. — 2951. Найнижчі показники укомплектованості — у Кіровоградській (56,5 %), Миколаївській (62,8 %), Донецькій (61,8 %) областях.
Щодо причин, через які неможливо в найкоротші терміни покращити епідеміологічну ситуацію з туберкульозом, у МОЗ України вказують, що епідемія туберкульозу є надзвичайно «інерційною системою» у своїй реакції на навіть правильну і вчасну протидію епідемічним проявам. Тобто, регресія епідемії туберкульозу в Україні може бути відстрочена у часі на 5-6 років.
Крім того, існують як об'єктивні, так і суб'єктивні причини, насамперед: швидкі темпи зростання кількості хворих на ВІЛ-асоційований туберкульоз та туберкульоз із медикаментозною стійкістю до протитуберкульозних препаратів; вкрай незадовільне матеріально-технічне забезпечення протитуберкульозних закладів та лабораторій; відсутність лабораторії, яка б у повному обсязі виконувала функції центральної лабораторії країни, і забезпечувала контроль за якістю діагностики туберкульозу; високий відсоток хворих, які переривають лікування (від 4,9 до 33 %), що є однією з основних причин розвитку стійких до протитуберкульозних препаратів форм туберкульозу тощо. У 2011 року загальнодержавна програма з питань протидії захворюванню на туберкульоз завершує план виконання заходів. За період її реалізації вдалося вперше за історію епідемії туберкульозу в Україні з 1995 року досягти позитивних зрушень епідеміологічної ситуації.
З 2006 року відзначається повільне зменшення показників захворюваності та смертності. З 2010 року захворюваність на туберкульоз становила 68,4 випадку на 100 тис. населення (31 295 осіб), що на 6,4% менше, ніж 2009 року і на 21% менше порівняно з 2005 роком, коли відзначали максимальний рівень цього показника.
Рівень смертності знизився за чотирьохрічний період на 29% з 25,3 до 16,8 випадку на 100 тис. населення 2010 року (7048 осіб). Знизився рівень захворюваності підлітків і дітей 2010 року і становив 29,9 і 7,8 випадку на 100 тис. відповідного населення, що становило 477 підлітків і 504 дитини віком до 14 років.
За чотири роки виконання програми кількість хворих з новими випадками туберкульозу зменшилася на 5800 осіб, померлих – на 3309 осіб, хворих з активними формами туберкульозу – на 10 299 осіб.
9.1. Туберкульозу у Херсонській області
Захворюваність у Херсонській області на туберкульоз залишається на високому рівні і у півтора рази перевищує середньоукраїнський показник
Найскладніша епідемічна ситуація була зареєстрована у 2005 році. За останні 6 років захворюваність в області знизилася у 1,7 рази. Сьогодні епідемія туберкульозу на Херсонщині досі не подолана, проте вже є керованою.
Спостерігається лише деяку стабілізацію ситуації, але ні в якому разі не її покращення. Характер розвитку та динаміка епідемії на дане захворювання в області повністю відображає ситуацію, яка склалась по всій Україні, а тому дочекатися вагомого зниження захворюваності в найближчому майбутньому не є реальністю. Особливо важливим моментом у цьому питанні є соціальний фактор. Так, із 1039 уперше взятих на облік облтубдиспансеру жителів області безробітні працездатного віку становлять 66,5 %, пенсіонери та інваліди –13,3%, учні -2,6%, студенти – 1,5%, тому радикальні заходи потрібно запроваджувати комплексно.
Особи, які хворі на туберкульоз та потребують стаціонарного амбулаторно-контрольованого лікування, мають можливість отримати такий вид медичної допомоги на стаціонарному етапі в обласному протитуберкульозному диспансері, Новозбур’ївській та Новотроїцькій лікарнях обласного підпорядкування (дитяче населення обслуговується в обласній дитячій протитуберкульозній лікарні м.Цюрупинська).
Статистичні дані Новозбур’ївської обласної тублікарні «таб. 1»
РОЗДІЛ 10 ЗАПОБІЖНІ ЩЕПЛЕННЯ ПРОТИ ТУБЕРКУЛЬОЗУ
Вчені відкрили можливість зробити організм людини несприйнятливим до деяких заразним захворюванням за допомогою запобіжних щеплень. Доведено, що вбиті або ослаблені мікроби деяких заразних хвороб, так звані вакцини, введені в організм, не викликаючи захворювання, роблять організм несприйнятливим до цього захворювання. Французький учений Кальметта запропонував таку вакцину проти туберкульозу.
Запобіжні щеплення проти туберкульозу (вакцинація) отримали в СРСР широке поширення. Особливо важливо захистити від зараження туберкульозом грудних дітей, тому що їх організм дуже чутливий до цього захворювання.
Радянські вчені довели, що щеплені проти туберкульозу діти хворіють на туберкульоз набагато рідше, ніж ті, яким щеплення не було зроблено. Якщо дитина, якій зроблено щеплення, не дивлячись на це, все ж захворіє, то хвороба зазвичай протікає у нього набагато легше.
Перше запобіжне щеплення проти туберкульозу необхідно робити в перші дні життя дитини. У немовляти вакцина легко всмоктується через кишечник; її дають всередину (через рот). Вакцинація новонароджених зазвичай проводиться в пологовому будинку. Вакцину дають в три прийоми, через день, краще всього на 3-й, 5-й і 7-й день після народження, але можна і пізніше. Якщо дитина не отримала вакцину в пологовому будинку, то щеплення йому можна зробити вдома.
Несприйнятливість, яка виникає в організмі до того чи іншого захворювання після щеплення, не завжди зберігається тривалий час. Всі знають, наприклад, що щеплення проти віспи багатьом людям доводиться повторювати. Це пов'язано з тим, що захисні реакції організму, викликані введенням вакцини, з часом слабшають. Точно так само з щепленнями проти туберкульозу.
Після першої вакцинації стійкість організму до туберкульозу у дитини звичайно слабшає до 2 років. Тому щеплення проти туберкульозу потрібно повторювати, так само як і щеплення проти віспи і ряду інших захворювань.
Повторні щеплення знову посилюють несприйнятливість до туберкульозу. Вони проводяться у дворічному і семирічному віці і в школах - в 4-х, 7-х і 10-х класах.
Кожна мати повинна піклуватися про те, щоб її дітям було вчасно зроблено щеплення проти туберкульозу. Перед тим як зробити дитині повторне щеплення проти туберкульозу в поліклініці, в яслах, у дитячому садку чи школі, лікар перевіряє, чи не заражений дитина на туберкульоз.
Цю дитину ретельно досліджують, роблять йому туберкулінові проби.
Деяким дітям лікар перш ніж робити щеплення, робить просвічування грудної клітини рентгенівськими променями. Це необхідно робити в тому випадку, якщо лікар підозрює у нього наявність туберкульозного захворювання. Якщо дитина інфікована туберкульозом або хворіє навіть легкою формою туберкульозу, яка проявляється у нього у вигляді незначних ознак (невелике збільшення бронхіальних залоз, маленький вогнище в легенях), то повторне щеплення йому проводити не можна, оскільки вона може загострити наявне у нього захворювання на туберкульоз. Ось чому і треба робити дітям повторні просвічування грудної клітини. Такі невеликі зміни в легенях або бронхіальних залозах у дитини чи підлітка можна виявити тільки при просвічуванні грудної клітини рентгеновими променями.
Лише після того, як лікар встановить, що дитина не заражена туберкульозом, їй роблять щеплення проти туберкульозу.
Щеплення проти туберкульозу посилює опірність організму дитини по відношенню до туберкульозної палички не відразу, а через деякий час (6-8 тижнів). Якщо організм дитини ослаблений або якщо дитина відразу після вакцинації буде мати тісне спілкування з заразним туберкульозним хворим, то вакцинація може не надати відповідної дії, і така дитина може заразитися і захворіти на туберкульоз.
Тому і після щеплення дитини потрібно дуже ретельно оберігати від зараження туберкульозом і всіма засобами зміцнювати її організм. Особливої уваги та догляду потребує дитина в перші б-8 тижнів після вакцинації, поки в організмі не виробляться захисні речовини. Тільки після цього терміну вакцина надає свою дію. У сім'ях, де є туберкульозні хворі, треба тимчасово ізолювати дитину від зіткнення з хворими. Якщо це зробити неможливо, то лікар диспансеру може допомогти помістити хворого на цей час у санаторій чи лікарню.
РОЗДІЛ 11 ЛІКУВАННЯ
Лікування туберкульозу проходить у два етапи:
- основна фаза;
- фаза підтримування;
Основна фаза лікування проходить в умовах стаціонару й триває 2 −3 місяці. Під час цієї фази має місце:
- швидке знищення мікобактерій туберкульозу;
- запобігання лікарській стійкості бактерій;
- хворий стає незаразним.
Фаза підтримування може проводитися амбулаторно й триває від 3 до 4 місяців. У цій фазі зменшується кількість прийнятих препаратів, у порівнянні з основною фазою лікування.
У цій фазі має місце:
- вплив на решту мікобактерій туберкульозу (у тому числі на дрімаючі форми);
- повне знезаражування вогнища в ураженому органі.
Повний курс лікування триває не менше 6 місяців.
РОЗДІЛ 12 ОСНОВНІ ПРОТИТУБЕРКУЛЬОЗНІ ПРЕПАРАТИ
Ізоніазид
Білі таблетки, приймання яких добре переноситься хворими. Іноді на початку курсу лікування з'являється висипка на шкірі, нудота. Для запобігання цьому паралельно з антибіотиками призначають вітаміни групи В.
Рифампіцин
Червоні капсули. На початку лікування можуть викликати нудоту, головний біль. Можливо, забарвлення сечі, мокротиння, слизу в червоний колір. Це звичайне явище й не вимагає коректування в лікуванні пацієнта.
Піразинамід
Таблетки. Під час приймання можуть фіксуватися періодичні болі в суглобах.
Етамбутол
Таблетки. При лікуванні препарат як побічний ефект може знижувати гостроту зору.
Стрептоміцин
Порошок для ін'єкцій. Найчастіше призначають у перші 2 місяці, а потім скасовують. Не призначають хворим із порушеннями слуху, нирковою недостатністю.
РОЗДІЛ 13 МЕТОДИ І ЗАСОБИ НАРОДНОЇ МЕДИЦИНИ ДЛЯ ЛІКУВАННЯ ТУБЕРКУЛЬОЗУ
Інтерес до народної та нетрадиційної медицини зростає у всьому світі й передусім в Україні.
Фітотерапія – терапія лікарськими рослинами. При туберкульозі легень рекомендується застосувувати алое деревовидне, аїр тростинний, вероніку лікарську, гравілат лікарський, грицики звичайні, живокіст лікарський, хвощ польовий, полин гірський, медунку лікарську, та багато інших.
У фтизіатрії використовують свіжий або консервований сік алое, який хворі приймають по 1 ч. л. 2-3 рази на день, курсами лікування 3-4 рази на рік.
Фітоциндотерапія – різновид фітотерапії, коли з лікувальною метою застосовують біологічноактивні речовини, які утворюються рослинами, і які вбивають або пригнічують ріст і розмноженя мікроорганізмів.Також застосовують корені кропу звичайного, свіжі листки і головки цибулі, часнику посівного, у формі свіжого соку, водно-спиртовий настій, перорально і інгаляційні механізми введення.
Апітерапія – застосовування чинників житєдіяльності бджіл (меду, прополісу, отрути) з лікувальною метою.У складі меду є приблизно 300 різноманітних речовин, в тому числі, вуглеводи, ферменти, амінокислоти, органічні кислоти, мікроелементи, ароматичні сполуки. Мед має бактерицидні властивості, які виражені у меді бурштинового і темно-бурштинового кольору.
Прополісотерапія – різновид апітерапії.В складі прополісу є рослинні смоли, віск, леткі олії, пилок, виділення бджолинних слинних залоз, мікроелементи. Прополісу властива антимікробна, антитоксична, протизапальна, біогенно-стимулююча, знеболююча дія. Препарат стимулює захисні сили в організмі проти інфекції.
Застосувують прополіс при туберкульозі у виді:
- екстракту, вживають по 20 крапель тричі на день, за годину до прийняття їжі протягом 4-10 місяців.
- олії, по 1 ч. л. тричі на день за 1 годину до прийняття їжі протягом 4-10 місяців.
- спиртовий розчин, п'ють по 20-40 крапель, 3 рази на день, за 1-1,5 години до прийняття їжі, зберігають на теплому місці.
- інгаляції по 10 хвилин вранці і ввечері.
- полин гіркий (квітучі верхівки) змішати з 70-градусним спиртом у пропорції 1:10, настояти 2 тижні в темному місці, процідити, вживати по 10-20 крапель тричі на день перед їдою, запивати соком або киселем;
- 1 чайну ложку соснових бруньок залити склянкою молока, кип'ятити 5 хвилин на малому вогні, помішуючи дерев'яною ложкою, процідити, пити по 1-2 ст. ложки 3-4 рази на день після їди;
- 1 чайну ложку бруньок сосни варити в склянці води в закритому посуді, настояти 2 години, процідити, випити за 3 прийоми протягом дня;
- 1 чайну ложку соку алое змішати зі 100 г розтопленого свинячого чи гусячого сала або несолоного вершкового масла, 100 г меду, 50 г какао та приймати по 1 ст. ложці на склянці гарячого молока двічі-тричі на день;
- 4 листки алое подрібнити та помістити у пляшку з вином, настояти 4 дні, приймати по 1 чарці тричі на день;
- 2 ст. ложки трави хвоща польового залити склянкою окропу, настояти ЗО хвилин, процідити, вживати по третині склянки 4 рази на день;
- 1 ст. ложку подрібненої трави чистотілу звичайного залити склянкою окропу, настояти 2 години, процідити, пити по чверті склянки тричі на день до їди;
- 1 ст. ложку сухої трави багна звичайного залити склянкою окропу, настояти 1 годину, процідити, пити по 2-3 ст. ложки тричі на день;
- 1 ст. ложку трави вересу звичайного залити склянкою окропу, настояти 1 годину, процідити, випити протягом дня у 3-4 прийоми (добова норма);
- свіжозібране листя мати-й-мачухи скласти шарами в емальованому посуді, пересипати цукром, закопати в землю. Через 1-2 місяці буде однорідна маса. Додати меду із розрахунку 0,5 кг меду на 1 кг маси, вживати по 1 ст. ложці тричі на день;
- при вовчаку роблять примочки із соку або настою трави чистотілу звичайного, свіжого соку трави деревію звичайного в суміші з оливковою олією у співвідношенні 1:10, соком алое;
- подрібнене листя чистотілу звичайного розтерти з нутряком, змащувати уражені місця при вовчаку.
ПРАКТИЧНА ЧАСТИНА
Мета дослідної частини роботи: виявити й описати наслідки захворювання на туберкульоз. Сформувати переконання в пріоритеті здорового способу життя.
Мета проведення анкет і тестів: з'ясувати обізнаність хвороби на туберкульоз із питань анкет і тестів. Оцінити знання про захворювання на туберкульоз за допомогою анкет і тестів.
Тест №1
«Що ми знаємо про туберкульоз?»
Учасники: учні, які навчаються 5-6, 7-8, 9-11 класів
- Ваш вік (повних років)?
- Що таке туберкульоз? «таб. 2»
- Як можна заразитися туберкульозом? «таб. 3»
- Що є збудником туберкульозу?
- Які фактори сприяють розвитку туберкульозу? «таб. 4»
- Які основні фактори туберкульозу
- Що потрібно робити, якщо виникла підозра на туберкульоз?
- Чи може туберкульоз протікати без скарг?
- Як захистити себе від зараження туберкульозом?
- Що таке проба «Манту»?
- Чи робите ви її, і як часто?
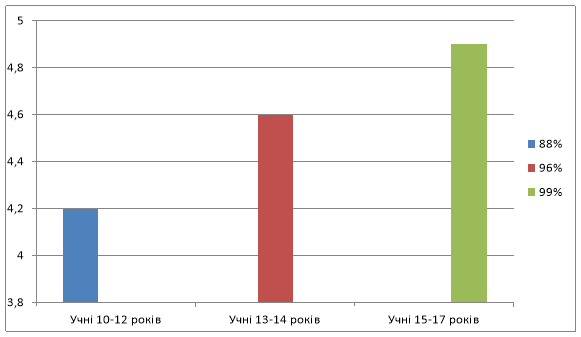
Висновок: участь прийняло 215 осіб. Запропонований тест «Що ми знаємо про туберкульоз?» дозволив виявити, що великий відсоток вірних відповідей в учнів 15-17 і 13-14 років, менший відсоток вірних відповідей в учнів 10-12 років, так як з 9-го класу починається вивчення фізіології і гігієни людини , тому у цих учнів глибші знання про туберкульоз «діаграма 1».
ВИСНОВОК
У цій роботі я розглянув актуальну медичку проблему України та світу – туберкульоз. Його давню історію, симптоми, засоби лікування і застереження лікарів.
Займаючись цією роботою я зрозумів, що туберкульоз – це не тільки медична проблема. Від медиків у боротьбі з ним залежить біля 15–20 %, решту від Уряду, від добробуту народу, від його рівня життя. Туберкульоз – проблема соціальна, яка віддзеркалює соціально-економічний стан країни, культурно-освітній рівень та благополуччя населення, ступінь розвитку охорони здоров’я, у тому числі і фтизіатричної служби.
Тому, щоб вилікувати країну від хвороби, треба не тільки бажання народу, але й бажання правлячих кіл країни, їх допомога у фінансуванні і обізнаності даної хвороби(через соціальні мережі, реклами, акції, щоб донести до кожної особистості про загрозу даної хвороби)!
Я вважаю що у нашій школі на достатньому рівні проводиться профілактична робота.
Пам’ятайте, ваше здоров’я – у ваших руках!
СПИСОК ВИКОРИСТАНОЇ ЛІТЕРАТУРИ
- Перельман М. И., Корякин В. А., Богадельникова И. В. Фтизіатрія. ОАО Издательство «Медицина», 2004.
- Обережно: туберкульоз//Міщиха Оксана, к.м.н., лікар-фтизіатр, "Слово «Просвіти», число 3 (243), березень 2002, с. 11.
- Шевченко Ю.Л. Боротьба з туберкульозом в Росії на порозі XXI століття / / Пробл. туберкул. 2000; 3: 2-6.
- Шилова М.В. Туберкульоз в Росії в 1999 р. М., 2000; 48с.
- Про концепцію національної російської програми боротьби з туберкульозом / / Пробл. туберкул. 2000; 3: 51-5.
- Хіміотерапія туберкульозу легенів / Под ред. А.Г.Хоменко. М.: Медицина. 1980; 278с.
ДОДАТОК А
Таблиця 9.1.
«Статистичні дані Новозбур’ївської обласної туб лікарні»
|
Рік |
2009 |
2010 |
2011 |
2012 |
|
Поступило хворих |
270 осіб |
218 осіб |
211 осіб |
216 осіб |
|
Вилікувалось хворих |
246 осіб |
208 осіб |
179 осіб |
211 осіб |
|
Померло хворих |
33особи |
29 осіб |
29 осіб |
32 особи |
ДОДАТОК Б
Таблиця 2
«Що таке туберкульоз?»
|
Вік учнів |
10-12 років |
13-14 років |
15-17 років |
|
Інфекційне захворювання |
90% |
94% |
100% |
|
Хронічне захворювання |
7% |
6% |
- |
|
Гостре захворювання |
3% |
- |
- |
ДОДАТОК В
Таблиця 3
«Як можна заразитися туберкульозом?»
|
Вік учнів |
10-12 років |
13-14 років |
15-17 років |
|
Геморагічним шляхом |
11% |
8% |
3 |
|
Статевим шляхом |
4% |
- |
- |
|
Повітряно крапельним шляхом |
85% |
92% |
97% |
ДОДАТОК Г
Таблиця 4
«Які фактори сприяють розвитку туберкульозу?»
|
Вік учнів |
10-12 років |
13-14 років |
15-17 років |
|
Слабкий імунітет |
82% |
88% |
100% |
|
Шкідливі звички |
78% |
84% |
98% |
|
Інші хвороби |
48% |
57% |
70% |
|
Погане харчування |
30% |
48% |
100% |
|
Екологія |
15% |
25% |
56% |
ДОДАТОК Д
Діаграма 1
«Що ми знаємо про туберкульоз?»


про публікацію авторської розробки
Додати розробку
