Презентація "Інфекції, що передаються статевим шляхом"






























Особливості ІПСШІнфекції / захво́рювання, що передаю́ться стате́вим шляхо́м (ІПСШ / на них хворіють однаковою мірою як чоловіки, так і жінки.у вітчизняній медицині виділяють у групу венеричних захворювань. ІПСШ можуть передаватися й іншими механізмами і шляхами: гемоконтактним (гепатит B), Контактно, через мікропошкодження шкіри (короста), вертикальним (від матері до дитини,ВІЛ).
Особливості ІПСШНа відміну від більшості інфекційних захворювань після ІПСШ, як правило, не виникає імунітет і, у разі повторного зараження, хвороба розвивається знову. Видужання не настає само по собі: без лікування людина не може позбутися такої хвороби і хворіє на неї все життя. Частина з цих хвороб призводять при тривалому перебігу до безпліддя та можливості передачі від матері до дитини. За результатами численних досліджень встановлено, що наявність ІПСШ суттєво підвищує ризик передачі та інфікування ВІЛ статевим шляхом.
До ЗПСШ відносять:вірусні інфекції: ВІЛ-інфекція, герпесвірусні інфекції (генітальний герпес, цитомегаловірусна інфекція, інфекція, яку спричинює герпесвірус людини 8-го типу, включаючи саркому Капоші), загострені кондиломи (ураження, які спричинює папіломавірус людини), гепатит С, гепатит B, контагіозний молюск тощо;бактеріальні інфекції: сифіліс, гонорея, м'який шанкр, пахова гранульома (венерична лімфогранульома), хламідійна лімфогранульома, хламідіоз,урогенітальний мікоплазмоз, уреаплазмоз;протозойні інфекції: трихомоніаз;грибкові інфекції: кандидоз (молочниця), гарднерельоз;паразитарні захворювання: педикульоз, короста
групи венеричних захворювань: Розрізняють три групи венеричних захворювань:*класичні: сифіліс та гонорея;*захворювання, які переважно локалізуються у статевій сфері: хламідіоз, трихомоніаз, кандидозний вульво-вагініт, мікоплазмоз, генітальний герпес, бактеріальний вагіноз тощо;*захворювання, які мають як статевий, так і нестатевий шлях передачі: короста, гепатит В, лямбліоз тощо.
Шляхи передачі ІПСШОсновною особливістю ХПСШ є відносно висока сприйнятливість збудників до умов навколишнього середовища, наслідком чого є необхідність прямого контакту для інфікування збудником.при незахищеному статевому контакті (включаючи орально-генітальні форми). орально-статевий контакт і використання сексуальних іграшок (вібратори), підвищує ризик інфікування при захищеному за допомогою презерватива статевому акті. Зокрема, заразитися папіломавірусом можливо при тісному побутовому контакті; трихомонада вагінальна може тривалий час зберігати свої інфекційні властивості у вологому середовищі (мокрі рушники, гладкі поверхні). Збудник корости або лобкова воша може передаватися контактно-побутовим шляхом через предмети вжитку. Вертикальний шлях передачі інфекції передбачає інфікування дитини матір'ю або батьком (ВІЛ-інфекція, гепатит В тощо). гемоконтактно - через застосування медичних (шприці, зубні екстрактори тощо) і немедичних (татуаж, манікюр та педикюр тощо) інструментів, при переливанні кровопрепаратів, як це відбувається при гепатиті В, ВІЛ-інфекції.
Поширення ІПСШНа сьогодні більше 1 мільйонів випадків захворювань, що передаються статевим шляхом, відбувається щодня у всьому світі. Щорічно 357 мільйонів випадків ІПСШ припадає на 4 хвороби: урогенітальний хламідіоз, гонорею, сифіліс та трихомоноз. Близько 500 мільйонів людей у світі є зараженими вірусом простого герпесу II типу. Більше 290 мільйонів жінок на планеті заражені папіломавірусами. Для багатьох з цих хвороб характерний малосимптомний перебіг хвороби, що значно утруднює своєчасну діагностику і зменшує можливості профілактики. За даними МОЗ в Україні щорічно реєструється близько 400 тисяч нових випадків хвороб у такому порядку: сифілісу, гонореї, хламідіозу, герпесу, сечостатевого мікоплазмозу, генітального кандидозу і трихомоніазу.
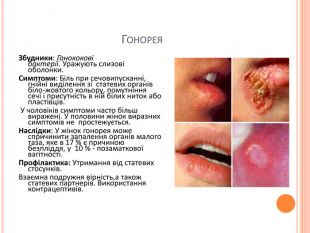
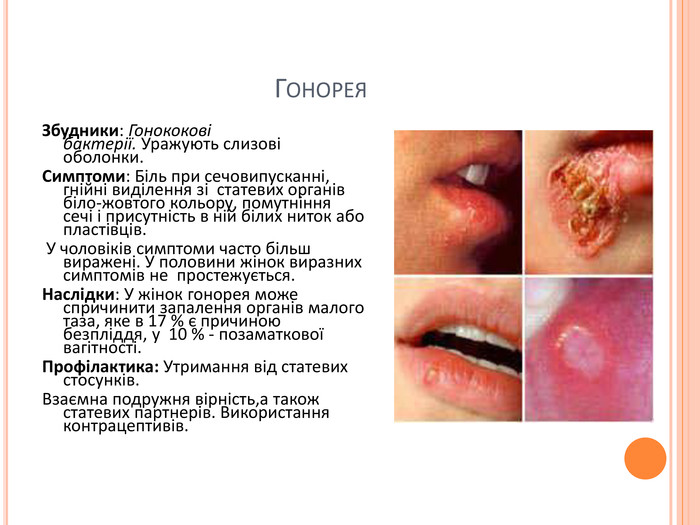
Гонорея. Збудники: Гонококові бактерії. Уражують слизові оболонки. Симптоми: Біль при сечовипусканні, гнійні виділення зі статевих органів біло-жовтого кольору, помутніння сечі і присутність в ній білих ниток або пластівців. У чоловіків симптоми часто більш виражені. У половини жінок виразних симптомів не простежується. Наслідки: У жінок гонорея може спричинити запалення органів малого таза, яке в 17 % є причиною безпліддя, у 10 % - позаматкової вагітності. Профілактика: Утримання від статевих стосунків. Взаємна подружня вірність,а також статевих партнерів. Використання контрацептивів.
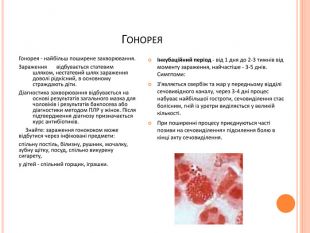
Гонорея. Гонорея - найбільш поширене захворювання. Зараження відбувається статевим шляхом, нестатевий шлях зараження доволі рідкісний, в основному страждають діти. Діагностика захворювання відбувається на основі результатів загального мазка для чоловіків і результатів бакпосева або діагностики методом ПЛР у жінок. Після підтвердження діагнозу призначається курс антибіотиків. Знайте: зараження гонококом може відбутися через інфіковані предмети: спільну постіль, білизну, рушник, мочалку, зубну щітку, посуд, спільно викурену сигарету, у дітей - спільний горщик, іграшки.Інкубаційний період - від 1 дня до 2-3 тижнів від моменту зараження, найчастіше - 3-5 днів. Симптоми: З'являється свербіж та жар у передньому відділі сечовивідного каналу, через 3-4 дні процес набуває найбільшої гостроти, сечовиділення стає болісним, гній із уретри виділяється у великій кількості. При поширенні процесу приєднуються часті позиви на сечовиділення» підсилення болю в кінці акту сечовиділення.
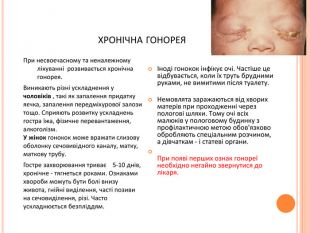
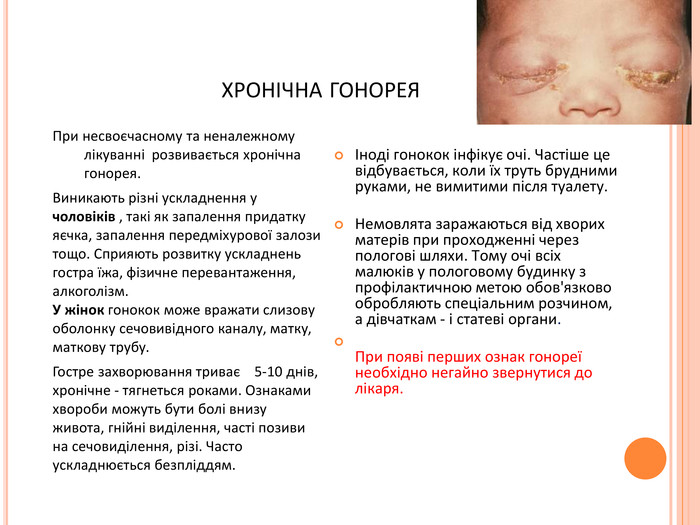
хронічна гонорея. При несвоєчасному та неналежному лікуванні розвивається хронічна гонорея. Виникають різні ускладнення у чоловіків , такі як запалення придатку яєчка, запалення передміхурової залози тощо. Сприяють розвитку ускладнень гостра їжа, фізичне перевантаження, алкоголізм. У жінок гонокок може вражати слизову оболонку сечовивідного каналу, матку, маткову трубу. Гостре захворювання триває 5-10 днів, хронічне - тягнеться роками. Ознаками хвороби можуть бути болі внизу живота, гнійні виділення, часті позиви на сечовиділення, різі. Часто ускладнюється безпліддям.Іноді гонокок інфікує очі. Частіше це відбувається, коли їх труть брудними руками, не вимитими після туалету. Немовлята заражаються від хворих матерів при проходженні через пологові шляхи. Тому очі всіх малюків у пологовому будинку з профілактичною метою обов'язково обробляють спеціальним розчином, а дівчаткам - і статеві органи. При появі перших ознак гонореї необхідно негайно звернутися до лікаря.
лікування гонореїДля лікування гонореї в лікарню лягати не обов'язково, зазвичай її лікують амбулаторно. Під час лікування забороняються статеві стосунки навіть з використанням презервативів, не варто купатися в басейні, ставку, річці. Доведеться відмовитися від катання на велосипеді, не варто багато ходити пішки або бігати, піднімати важке. Для профілактики гонореї користуйтеся презервативами, а ще краще - уникайте випадкових статевих контактів.
Хламідіоз. Збудники: Хламідії. Уражують слизові оболонки. Третина осіб, уражених гонококом, хворі також і на хламідіоз Симптоми: Після інфікування людина відчуває дискомфорт при сечовипусканні, а через 2-3 дні з’являються водянисті виділення зі статевих органів. У жінок цих симптомів часто нема. Наслідки: Як і при гонореї, у жінок може спостерігатися запалення органів малого таза. Якщо інфікована жінка народжує дитину, існує ризик розвитку в немовляти пневмонії або запалення очей. Профілактика: для захисту новонародженого - повідомити лікарів.
Сифіліс (пранці)Збудники: Бліда спірохета. При контакті зі шкірою чи слизовою оболонкою збудник «просвердлює» поверхню й проникає в організм. Інфекція може передаватися при будь-яких контактах, навіть через поцілунок або спільний рушник. Симптоми: Первинний сифіліс - відкрита виразка (шанкр). Може з’явитися на губах, у роті, навколо статевих органів. Вторинний сифіліс - підвищена температура тіла, висипка на шкірі, біль у м’язах, великі генітальні бородавки. Наслідки: За тиждень чи два шанкр може сам собою загоїтися, і хворий думає, що він здоровий. Однак у наступні 2-3 місяці розвивається вторинний сифіліс. Ця стадія також минає, але інфекція продовжує руйнувати організм. Через деякий час настає третя стадія хвороби, яка вражає життєво важливі органи й може спричинити смерть. Профілактика: дотримання правил особистої гігієни у побуті
Сифіліс (пранці) Сифіліс (пранці) - це дуже важке хронічне захворювання, здатне вражати всі органи і системи організму людини, має рецидивуючий перебіг, передається переважно статевим шляхом. Проте заразитися сифілісом можна і при поцілунках, при користуванні спільним з хворим посудом, білизною, одним ліжком тощо. При вродженому сифілісі зараження відбувається ще в утробі матері через плаценту. Джерело зараження – хвора на сифіліс людина, особливо в періоди, коли є активні прояви свіжого сифілісу на шкірі та слизових оболонках. Головне - розпізнати сифіліс на початку захворювання, коли хворий ще не дуже небезпечний.
Сифіліс (пранці) Період від зараження до появи першого симптому триває в середньому 20-40 днів, хоча може бути як коротшим (7 - 15 днів), так і довшим (до 3-5 місяців). Зазвичай через 2-3 тижні на тому місці, куди потрапила інфекція, з'являється характерний прищик, який через деякий час перетворюється на тверду, наче хрящ, виразку. Ніякого болю при цьому немає. Через 6 тижнів виразка гоїться, залишаючи після себе жовтий рубчик. При виявленні такої виразки треба негайно звернутися до лікаря, оскільки через 6 тижнів починається вторинний період, найзаразніший, при якому переважно з'являється висип на шкірі та слизових оболонках. Третинний період починається на 3-4 році хвороби і за відсутності лікування триває все життя хворого. В цьому періоді може вражатися будь-який орган, проте найчастіше це шкіра, слизові оболонки та кістки. У цьому періоді хворі вже не становлять небезпеки для інших, проте самі можуть перетворитися на ідіотів, паралітиків, захворюють на прогресивний параліч. Відбуваються тяжкі порушення в роботі життєво важливих органів, а також кровоносної та нервової системи. Зараження сифілісом плоду найчастіше відбувається в перші три роки хвороби матері. Перебіг вагітності може порушуватись: трапляються пізні викидні, мертвонародження та передчасні пологи.
Сифіліс (пранці) Проявляється вроджений сифіліс зазвичай у підлітковому віці: з'являється характерний висип, і хвороба набуває звичайного перебігу. Діти сифілітиків можуть народжуватись вкритими висипами та гнійниками і швидко вмирати. Крім того, більша їх частина стає епілептиками, алкоголіками тощо. Лікування сифілісу повинно проводитися лікарем-спеціалістом і починатися якомога раніше. Сучасні методи лікування дозволяють вилікувати його. Діагностика хвороби заснована на аналізах крові на сифіліс. Лікування сифілісу, як правило, буває комплексним. Його основу становить призначення антибіотиків, які доповнюються, імуностимуляторами, загальнозміцнюючими ліками і фізіотерапією.
Вірусні ІПСШ:генітальний герпес. Збудники: Вірус герпесу простого. Існує два його види. Один спричиняє лихоманку на губах, другий - ІПСШ: висипання і виразки на статевих органах людини. Обидва типи вірусу передаються при безпосередньому контакті. Симптоми: Біль, свербіння, виділення зі статевих органів. Навколо них з’являються пухирці, які через 10-12 днів вкриваються кіркою і зникають. Повторні висипки тривають до п’яти днів. У половини інфікованих їх нема, але вірус залишається в організмі. Симптоми захворювання: характерні висипання - пухирці з прозорою рідиною на голівці статевого члена, на внутрішньому листку крайньої плоті, рідше в промежині і на мошонці в чоловіків;у жінок - на слизовій піхви , шийки матки, на шкірі промежини, стегон і сідниць. При цьому можуть збільшуватися пахові лімфатичні вузли, може підвищуватися температура, а також виявлятися герпетичний цистит, який характеризується частими і болючими сечовипусканнями. Через кілька днів пухирці лопаються і на їх місці утворюються хворобливі виразки, які заживають приблизно через тиждень.
Генітальний герпес. Наслідки: Загальновизнано, що генітальний герпес особливо небезпечний для новонароджених, які були в контакті з вірусом під час пологів. У них можливі запалення очей, шкіри, центральної нервової системи, а в окремих випадках настає смерть. Профілактика: Утримання від статевих стосунків. Взаємна подружня вірність, а також статевих партнерів. Використання контрацептивів. Для захисту малюка - повідомити лікарів. Зазвичай матерям з активною формою герпесної інфекції призначають кесарів розтин. Лікування генітального герпесу включає в себе застосування противірусних препаратів, імуномодулюючих ліків. Важливо розуміти, що абсолютно вилікувати герпес неможливо, оскільки, потрапивши одного разу в організм, він залишається там назавжди. Для попередження рецидивів захворювання необхідна консультація з імунологом, який призначить підтримуючий курс імуномодуляторів та проконсультує з приводу подальших дій.
Симптоми генітального герпесу. Виділення рідини з піхви; Болі в статевих органів та / або анальної області; Дратівливість або депресія; Поколювання, свербіж або печіння шкіри на пенісі, мошонці, анусі, піхві або губах; Відчуття печіння під час сечовипускання; Лихоманка ;Грипоподібні симптоми головний біль, м'язові болі і набрякання лімфатичних вузлів у паху; Відчуття тиску в черевній порожнині; Пухирці з рідиною, які лопаються; Проте, багато людей інфіковані генітальним герпесом, мають дуже слабкі симптоми , вони навіть не помічають виразок, прийнявши їх за стан шкіри або укусів комах.
Генітальні бородавки. Збудники: Вірус папіломи людини (ВПЛ) - збудник захворювання на генітальні бородавки. Поширене серед статево активної молоді. Симптоми: Бородавки різної форми навколо статевих органів.Інкубаційний період- від двох місяців до кількох років. Наслідки: Це захворювання особливо небезпечне для жінок. Вважають, що ВПЛ спричиняє рак шийки матки, адже у крові 90 % жінок з таким діагнозом виявлено ВПЛ. Профілактика: Рання діагностика і лікування бородавок допомагають запобігти утворенню злоякісних пухлин. За перших ознак захворювання треба негайно звернутися до лікаря. На жаль, у 80 % випадків бородавки з’являються знову, тому регулярний медичний огляд для інфікованих жінок має особливе значення.
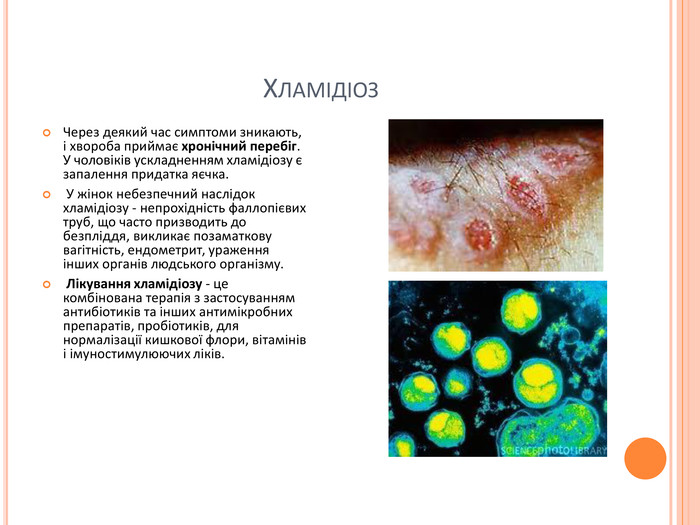
Хламідіоз. Хламідіоз - це захворювання, яке викликається бактеріями роду хламідій, які живуть усередині живої клітини, подібно вірусу. Тому виявити і лікувати хламідіоз дуже складно. Для діагностики використовуються більш точні методи: ПЛР, РІФ, ФІТЦ. Симптоми: склоподібні виділення з сечовипускального каналу, свербіння і неприємні відчуття при сечовипусканні, незначне підвищення температури, загальний стан слабкості. Відчуття печіння під час сечовипускання, набряклість або біль у яєчках, статевого розряду, болі в животі, болісний статевий акт, незвичайні вагінальні кровотечі.
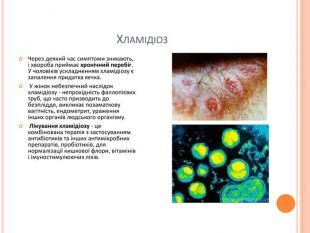
Хламідіоз. Через деякий час симптоми зникають, і хвороба приймає хронічний перебіг. У чоловіків ускладненням хламідіозу є запалення придатка яєчка. У жінок небезпечний наслідок хламідіозу - непрохідність фаллопієвих труб, що часто призводить до безпліддя, викликає позаматкову вагітність, ендометрит, ураження інших органів людського організму. Лікування хламідіозу - це комбінована терапія з застосуванням антибіотиків та інших антимікробних препаратів, пробіотиків, для нормалізації кишкової флори, вітамінів і імуностимулюючих ліків.
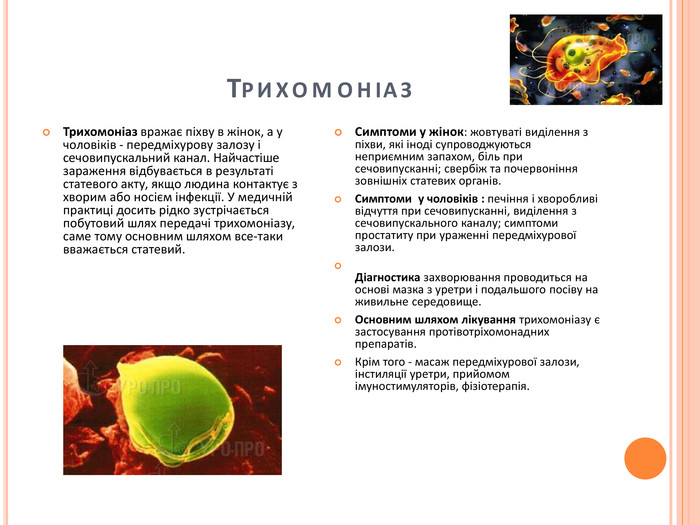
Трихомоніаз. Трихомоніаз вражає піхву в жінок, а у чоловіків - передміхурову залозу і сечовипускальний канал. Найчастіше зараження відбувається в результаті статевого акту, якщо людина контактує з хворим або носієм інфекції. У медичній практиці досить рідко зустрічається побутовий шлях передачі трихомоніазу, саме тому основним шляхом все-таки вважається статевий. Симптоми у жінок: жовтуваті виділення з піхви, які іноді супроводжуються неприємним запахом, біль при сечовипусканні; свербіж та почервоніння зовнішніх статевих органів. Симптоми у чоловіків : печіння і хворобливі відчуття при сечовипусканні, виділення з сечовипускального каналу; симптоми простатиту при ураженні передміхурової залози. Діагностика захворювання проводиться на основі мазка з уретри і подальшого посіву на живильне середовище. Основним шляхом лікування трихомоніазу є застосування протівотріхомонадних препаратів. Крім того - масаж передміхурової залози, інстиляції уретри, прийомом імуностимуляторів, фізіотерапія.
Мікоплазмоз і уреаплазмоз. Щодо мікоплазмозу і уреаплазмозу в даний час ведуться активні дискусії. Справа в тому, що у 25-75% здорових жінок дані збудники присутні в невеликій кількості в уретрі, прямій кишці, у піхві. А перетворитися на шкідників вони можуть у певних ситуаціях: при поєднанні з іншими інфекціями, на фоні зниженого загального та місцевого імунітету.
ВІЛЗбудники: Вірус імунодефіциту людини (ВІЛ) Наслідки: ВІЛ-інфекція — невиліковне захворювання. Існують препарати, що стримують розмноження вірусу і зменшують вірогідність його передачі від матері до дитини. Без цих препаратів ВІЛ-інфекція є смертельним захворюванням. Профілактика: Утримання від статевих стосунків. Взаємна подружня вірність, а також статевих партнерів. Використання контрацептивів. Уникання контактів із кров’ю інших людей. Для захисту дитини потрібне спеціальне лікування і штучне вигодовування.
Симптоми захворювання на ВІЛ-інфекцію. Симптоми захворювання при цьому дуже схожі на ГРЗ: підвищена температура, збільшення лімфовузлів, пронос, загальний стан втоми. Після цього починається прояв ряду важких захворювань, які свідчать про значне зниження імунітету: саркома Капоші, пневмоцистна пневмонія і т.д. Зараження може відбутися від хворого або носія ВІЛ через рідини, у яких міститься дуже багато вірусів: сперма, кров, грудне молоко, виділення з піхви. Ліки від СНІДу поки не знайдено!
ВІЛ/СНІДСНІД, або Синдром набутого імунодефіциту - важке інфекційне захворювання, спричинене вірусом імунодефіциту людини (ВІЛ), яке пошкоджує імунну систему людини, і таким чином знижує опірність організму проти будь-якого захворювання. Збудником є вірус, що має вигляд спіральки у трикутній серцевині. Він носить назву ВІЛ (вірус імунодефіциту людини) і має три типи: ВІЛ 1 та ВІЛ 2, що є дуже поширеними у Західній Європі, та ВІЛ 3, на який страждають переважно американці та африканці. Вірус вражає Т-лімфоцити, що служать для його розмноження, та макрофаги, що розносять його по організму. Сам по собі СНІД не є смертельною хворобою, але функціонування його вірусу у організмі впливає на імунну систему так, що навіть проста нежить може призвести до смерті людини.
ВІЛ руйнує Т-лімфоцити, і це призводить до втрати організмом захисних реакцій, в наслідок чого активізується так звана умовно-патогенна флора організму і різко підвищується ймовірність смертельних запалювань, уражень нервової системи, розвитку онкологічних захворювань. Джерелом інфекції є безпосередній носій ВІЛу. Зараження можливе лише при статевому контакті з інфікованим чи при кровообміні з ним. Якщо ВІЛ-інфікована жінка народжує дитину, то за останніми дослідженнями, ця дитина зовсім не обов'язково має бути носієм вірусу. При проведенні антиретровірусної терапії ризик передати вірус від матері до дитини знижується аж до 6 відсотків.
Стадії розвитку ВІЛ-інфекціїПеріод «вікна» - це час, коли вірус вже є в крові людини, але аналіз на антитіла до нього ще є негативним. В цей період людина може передавати вірус іншим. Становить від двох місяців до шести місяців. Збільшення лімфовузлів, лихоманка, втрата 10% ваги тіла протягом двох місяців, слабкість. Оскільки ранній період ВІЛ-інфекції часто є безсимптомним, лікарі та інший медичний персонал можуть виявити його лише за допомогою дослідження крові пацієнта на наявність у ній антитіл (протеїнів, за допомогою яких організм бореться з хворобою) до компонентів ВІЛ. Кількість антитіл у крові піднімається до рівня, який вдається зареєструвати за допомогою наявних сьогодні методів дослідження, приблизно за 1 - 3 місяці після зараження, а до рівня, здатного давати позитивний результат в обстеженнях за допомогою стандартних тестових систем, лише за 6 місяців. Людей, що мають контакт з вірусом, потрібно обстежувати на наявність ВІЛ-інфекції, як тільки пройде час, необхідний для нагромадження в крові противірусних антитіл. Завдяки ранній діагностиці вони можуть отримати адекватне лікування у період, коли їхня імунна система найбільше спроможна боротися з ВІЛ, і таким чином запобігти розвитку деяких опортуністичних інфекцій . Крім того, своєчасне виявлення інфекції спонукає пацієнтів утримуватися від вчинків, які могли б стати причиною зараження інших осіб.
Тестування ВІЛ-інфекціїДля діагностики ВІЛ-інфікування лікарі користуються тестовими наборами двох типів: ELISA та Western Blot. Якщо ймовірність наявності інфекції в організмі велика, а обидва тести дають негативний результат, лікарі можуть вдатися до пошуків у крові власне віруса або порадити пацієнтові повторно пройти тести пізніше, коли існуватиме вища вірогідність накопичення необхідної кількості антитіл у крові. Діти, що народжуються від ВІЛ-інфікованих матерів, теж можуть бути вражені вірусом, але можуть бути і неінфікованими, проте у будь-якому випадку протягом перших кількох місяців життя мають у крові антитіла, отримані від матері. За відсутності симптоматики вірогідний діагноз ВІЛ-інфекції за допомогою стандартних тест-систем може бути поставлений лише у дітей віком понад 15 місяців. У цьому віці наявність антитіл матері у крові дитини є малоймовірною, проте у випадку інфікування організм починає виробляти власні антитіла. Нові технології виявлення самого вірусу використовуються для діагностики ВІЛ-інфекції у дітей віком від 3 до 15 місяців. Нині проводяться випробування кількох тест-систем діагностики ВІЛ-інфекції у дітей віком до 3 місяців.
Пам’ятай!При всіх ІПСШ важливо звернутися до лікаря в перші дні після появи симптомів захворювання. Вчасно призначене лікування сприяє одужанню. Якщо цей час упущений або займаються самолікуванням, захворювання переходить у хронічну стадію. Дуже важливе одночасне лікування обох партнерів, щоб уникнути повторного зараження.
Дуже небезпечні спроби самостійно лікувати венеричні хвороби і зокрема сифіліс, оскільки він передається нащадкам і часто буває причиною вроджених вад. Дуже важливим для лікування є обстеження статевих партнерів, що допоможе лікарю розібратися, коли краще здати аналіз з урахуванням інкубаційного періоду і який саме аналіз. З профілактичною метою не допускайте безладного статевого життя та позашлюбних контактів, при випадкових контактах користуйтеся презервативами з наступним обмиванням статевих органів теплою водою з милом. У перші години після підозрілого статевого контакту відвідайте пункт індивідуальної профілактики.
Профілактика та боротьба з ІПСШПоняття «безпечна статева поведінка» (безпечний секс), що включає в себе: Правильне і систематичне використання чоловічих і жіночих презервативів;Правильне застосування місцевих бактерицидних засобів, антисептиків, які значно знижують, але повністю не усувають ризик зараження;Періодичне обстеження за допомогою клінічної та лабораторної діагностики;У разі діагностування інфекції (або підозри на її наявність) спеціалізоване лікування;Статева стриманість;Обов'язкове повідомлення статевих партнерів;Вакцинація проти онкогенних вірусів гепатиту B і папіломавірусів людини.
Боротьба із ІПСШ в Україні В Україні лікують хворих на ІПСШ і обов'язково знаходять джерело зараження. Хворим надають безкоштовну медичну допомогу. Усіх хворих обов'язково ставлять на облік у спеціальні медичні заклади - шкірно-венерологічні диспансери, а тих, хто ухиляється, карають у кримінальному порядку. Обстежують також усіх, хто був у контакті з хворим. З профілактичною метою регулярно обстежують працівників сфери обслуговування, харчових підприємств, дитячих садків, ясел, шкіл-інтернатів тощо. Поведінка людей, які знають про своє захворювання, але приховують його і заражають інших людей, розцінюється як суспільно небезпечна. Статті Кримінального Кодексу України передбачають кримінальну відповідальність за таку поведінку. Цілком помилковими є твердження, що поширенню венеричних хвороб сприяє тільки розбещена поведінка, хоча відсоток таких людей не є великим. На епідемічне поширення венеричних хвороб впливають такі чинники:соціальні катаклізми;війни;значний занепад суспільної моралі чи період зміни моделі суспільної моралі.
Пам’ятайте!Деякі люди вважають, що заразитись венеричними хворобами можна тільки статевим шляхом і після певного віку. НІ!Заразитись від хворої людини можна й нестатевим шляхом - якщо не дотримуватись сучасних гігієнічних вимог і користуватися чужою губною помадою, посудом хворого, його одягом, рушником, докурювати чужу сигарету, а також на громадських пляжах. Сприйнятливість до зараження венеричними захворюванням підвищується у стані сп'яніння алкоголем чи наркотиками.
Цікавий факт Група учнів з Академії Ісаака Ньютона в передмісті Лондона запропонувала концепцію презерватива, здатного змінювати колір у випадку контакту з якою-небудь інфекцією, що передається статевим шляхом. У латекс будуть інтегровані молекули, що реагують на віруси, а вбудований індикатор «повідомить» діагноз. Так, при наявності папілломавірусів він стане темно-червоним, жовтий колір буде сигналізувати про наявність герпесу, для сифілісу обрано синій колір, а для хламідій - зелений. Розповідаючи журналістам про нову технологію, її творці не уточнили, кого з партнерів зможе діагностувати презерватив нового типу.


про публікацію авторської розробки
Додати розробку