Гострий бронхітПневмонія
Комунальний заклад «Ніжинський фаховий медичний коледж»
Чернігівської обласної ради

Методична розробка
практичного заняття
з педіатрії
на тему:
«ГОСТРИЙ БРОНХІТ. ПНЕВМОНІЯ»
Освітньо-професійна програма Лікувальна справа
курс ІІІ
Підготувала:
 Михальченко Г.М. – викладач кваліфікаційної категорії «спеціаліст вищої категорії», викладач-методист, викладач педіатрії
Михальченко Г.М. – викладач кваліфікаційної категорії «спеціаліст вищої категорії», викладач-методист, викладач педіатрії
Розглянуто та затверджено
на засіданні випускової циклової комісії
дисциплін професійної та практичної підготовки зі спеціалізації Лікувальна справа
Протокол № _______________
“____”_______________ 20__ р.
Голова циклової комісії_____Алла ЗАЗИМЕНКО
![]()
ПЛАН ПРАКТИЧНОГО ЗАНЯТТЯ
- ТЕМА ЗАНЯТТЯ: «Гострий бронхіт. Пневмонія»
Кількість навчальних годин – 4 год.
Практичне заняття з педіатрії, 3 курс,
Освітньо-професійна програма Лікувальна справа
- АКТУАЛЬНІСТЬ ТЕМИ:
Хвороби органів дихання у дітей знаходяться в центрі уваги педіатрів не тільки в Україні, але і в усьому світі і займають більше 60 % в структурі дитячої захворюваності.
Епідеміологія позалікарняних пневмоній (ПП) на сучасному етапі характеризується тенденцією до зростання захворюваності та летальності в усьому світі. За даними Всесвітньої організації охорони здоров’я (ВООЗ), щорічно у світі діагностуються 155 млн випадків ПП серед дитячого населення.
ПП залишається актуальною проблемою в педіатрії. В епоху зростання резистентності до антибіотиків обґрунтоване доказове лікування ПП у дитячому віці є особливо важливим ПП діагностується приблизно у 20 з 1000 дітей першого року життя, у 34-40 з 1000 дітей дошкільного віку, в шкільному віці (5-9 років) її частота знижується до 20, а в підлітковому віці (9-15 років) – до 10 випадків на 1000 дітей. За статистикою Міністерства охорони здоров’я (МОЗ) України, на гострі ПП в Україні щорічно хворіють близько 90 тис. дітей. Пневмонія є частою причиною смерті дітей віком до 5 років у всьому світі. Щорічно від пневмонії у світі помирають близько 1,8 млн дітей. В Україні ПП у структурі дитячої летальності посідає третє місце після перинатальної патології та вроджених вад розвитку.
Віруси зумовлюють розвиток пневмонії в 14-35% випадків. Пневмонії вірусної етіології найчастіше трапляються в дітей до 5 років. РС-вірус є найчастішою причиною пневмонії в дітей до 3 років. У молодших вікових групах етіологічним чинником можуть виступати віруси парагрипу, грипу, аденовірус. Значна кількість захворювань на пневмонію зумовлена змішаною інфекцією (8-40%).
. Щохвилини у світі від пневмонії помирає 4 дитини. З цієї причини у 2013 році ВООЗ і ЮНІСЕФ продовжили роботу згідно з «Глобальним планом дій із боротьби з пневмонією і діареєю», серед основних завдань якого – активізація боротьби з пневмонією у світі, що повинна здійснюватися шляхом проведення комбінованих заходів із захисту дітей від пневмонії, її профілактики й лікування. Висока захворюваність і летальність від пневмонії зумовлені різноманітністю серотипів і полірезистентністю мікроорганізмів. Ця проблема у нашій країні наближається до критичного рівня через вільний доступ до антибіотиків, не завжди раціональне їх використання, широке застосування в аграрно-промисловому комплексі.
За даними статистики, протягом останніх 10 років захворюваність зросла на 40%. Стали реєструватися пневмонії з дуже тяжким і блискавичним перебігом, за яких летальність залишається високою, незважаючи на сучасну медикаментозну терапію. Як бачимо, пневмонії у дітей і в ХХІ столітті залишаються важливою медико-соціальною проблемою, що зумовлено як значною їх поширеністю, так і достатньо високою летальністю.
Гострий бронхіт має не лише суттєве суто медичне значення, а й є серйозною соціально-економічною проблемою через значне навантаження і витрати на систему охорони здоров’я. Бронхіт відноситься до однієї з найбільш поширених патологій дитячого віку. Захворюваність на гострий бронхіт складає 75 на 1000 дитячого населення до року і зростає до 200 на 1000 дітей у віці до 3-ох років Водночас варто зауважити, що ГБ – одна з найчастіших причин нераціонального призначення антибіотиків (АБ).
У дітей раннього віку від 5 до 50% випадків гострих респіраторних вірусних інфекцій (ГРВІ) ускладнюються бронхообструкцією, основною причиною формування якої є гострий обструктивний бронхіт.
Гострий обструктивний бронхіт у дітей раннього віку часто супроводжується дихальною недостатністю ІІ-ІІІ ступеня, що потребує госпіталізації хворого і визначає соціальну значимість проблеми. Крім вище зазначеного, відомо, що рецидивуючі обструктивні бронхіти в майбутньому можуть трансформуватись у бронхіальну астму та призводити до інвалідизації дітей.
Саме тому, студентам – медикам, так важливо добре знати, своєчасно виявляти і діагностувати захворювання нижніх дихальних шляхів, запобігати розвитку ускладнень,сприяти зменшенню захворюваності та летальності при гострому бронхіті та пневмонії
3. РЕЗУЛЬТАТИ НАВЧАННЯ:
|
№ п/п |
Зміст |
Рівень |
|
ФАХОВІ КОМПЕТЕНТНОСТІ |
||
|
Знати: |
||
|
1. |
Вивчення анатомо-фізіологічних особливостей дихальної системи у дітей |
α - II |
|
2. |
Удосконалення методів суб’єктивного і об’єктивного обстеження дихальної системи |
α - II |
|
3. |
Класифікувати бронхіти та аналізувати клінічну картину різних форм бронхітів |
α - II |
|
4. |
Розкрити етіологію, патогенез, діагностику, лікуваня та профілактику гострих форм бронхіту |
α - II |
|
5. |
Складати план обстеження та аналізувати дані лабораторного та інструментального обстежень при типовому перебігу гострого бронхіту |
|
|
6. |
Ставити діагноз та надавати невідкладну допомогу при обстуктивному бронхіті та гострому бронхіоліті |
α - II |
|
7. |
Проводити диференційну діагностику при типовому перебігу різних клінічних форм гострого бронхіту |
α - IIІ |
|
8. |
Розкрити визначення, етіологію та класифікацію пневмоній у дітей |
α - II |
|
9. |
Розглянути клінічну картину різних форм пневмонії у дітей |
α - II |
|
10. |
Розкрити визначення, етіологію та класифікацію, патогенез, клінічну характеристику позагоспітальної пневмонії у дітей |
α - II |
|
11. |
Складати план обстеження та аналізувати дані лабораторних та інструментальних обстежень при типовому перебігу позагоспітальної пневмонії |
α - II |
|
12. |
Ставити діагноз та призначати раціональну антибіотикотерапію |
α - II |
|
13. |
Проводити диференційну діагностику пневмонії та гострого бронхіту |
α - II |
|
14. |
Надання невідкладної допомоги при лихоманці та анафілактичному шоці |
|
|
Вміти: |
||
|
1. |
Провести суб’єктивне обстеження (збирання паспортних даних, скарг, анамнезу хвороби, життя, тощо). |
α - IIІ |
|
2. |
Провести об’єктивне обстеження дихальної системи за протоколом (оцінювання загального стану, огляд, пальпація, перкусія, аускультація). |
α - IIІ |
|
3. |
Оцінити стан пацієнта та визначити ступінь важкості перебігу гострого бронхіту та пневмонії. |
α - IIІ |
|
4. |
Проводити оцінку функцій зовнішнього дихання. |
α - IIІ |
|
5. |
Проводити лікування загострення в закладах, які надають амбулаторну допомогу. |
α - IIІ |
|
6. |
Надаватидопомогу при дихальній недостатності. |
α - IIІ |
|
7. |
Надавати невідкладну допомогу при анафілактичному шоку, лихоманці, обструктивному синдромі |
α - IIІ |
|
8. |
Вміти визначати показання до госпіталізації хворого і пневмонією та гострим бронхітом |
α - IIІ |
|
9. |
Проводити санітарно-освітню роботу з батьками та дітьми. |
α - IIІ |
|
10. |
Оволодіти практичними навичками:
|
α - III |
|
ЗАГАЛЬНІ КОМПЕТЕНТНОСТІ |
||
|
1. |
Здатність застосовувати теоретичні знання на практиці. |
|
|
2. |
Розвинути почуття професійної відповідальності за своєчасність і правильність проведених маніпуляцій і заходів для попередження інфекційних захворювань. |
|
|
3. |
Виробити почуття вимогливості до своїх дій при виконанні діагностичних маніпуляцій. |
|
|
4. |
Оволодіти навичками працювати в команді, бути лідером, прагнути до успіху. |
|
|
5. |
Вміти працювати з іншими в міждисциплінарній команді. |
|
|
6. |
Вміти приймати рішення в екстремальних ситуаціях, швидко та чітко надавати невідкладну допомогу хворому. |
|
|
7. |
Знаходити психологічний контакт з хворою дитиною та її родичами. |
|
4. НАВЧАЛЬНІ ЦІЛІ:
У межах даної теми студенти мають:
Знати:
- Анатомо-фізіологічні особливості дихальної системи у дітей;
- Методи суб’єктивного і об’єктивного обстеження дихальної системи;
- Класифікацію бронхітів та аналіз клінічної картини різних форм бронхітів;
- Етіології, патогенез, діагностику, лікуваня та профілактику гострих форм бронхіту;
- План обстеження та аналіз даних лабораторного та інструментального обстежень при типовому перебігу гострого бронхіту;
- Надання невідкладної допомоги при обстуктивному бронхіті та гострому бронхіоліті;
- Проводення диференційної діагностики при типовому перебігу різних клінічних форм гострого бронхіту;
- Визначення, етіологію та класифікацію пневмоній у дітей;
- Клінічну картину різних форм пневмонії у дітей;
- Визначення, етіологію та класифікацію, патогенез, клінічну характеристику позагоспітальної пневмонії у дітей;
- Особливості раціональної антибіотикотерапії в амбулаторних умовах та в умовах стаціонару;
- Диференційну діагностику пневмонії та гострого бронхіту;
- Надання невідкладної допомоги при лихоманці тиа анафілактичному шоці.
Вміти:
1. Збирання анамнезу захворювання;
2. Збирання анамнезу життя, алергологічного анамнезу;
3. Проведення огляду дитини, визначення ЧСС, ЧДР, діагностувати дихальну недостатність;
4. Проведення перкусії та аускультації легень;
5. Проведення оцінки функції зовнішнього дихання: спірометрії, пульсоксиметрії;.
6. Проведення інгаляції через небулайзер;
7. Проведення оксигенотерапії;
8. Проведення інгаляції через спейсер;
9. Монтаж та підключення системи для внутрішньовенного крапельного введення рідини;
10. Застосування лікарських препаратів, що впливають на функцію органів дихання;
11. Забір крові з вени на біохімічний аналіз;
12. Проведення в/ш, в/м, в/в ін’єкцій;
13. Надання долікарської невідкладної допомоги при гарячці та анафілактичному шоку
5. МІЖДИСЦИПЛІНАРНА ІНТЕГРАЦІЯ:
|
№ п/п |
Дисципліна |
Знати |
Вміти |
||
|
I Попередні (забезпечуючі) дисципліни |
|||||
|
|
|||||
|
1. |
Патоморфологія та патофізіологія |
|
Виявляти прояви захворювання дихальної системи. Види задишки |
||
|
2. |
Анатомія людини |
Анатомія дихальної системи |
Методика обстеження |
||
|
|
Фізіологія |
Фізіологія дихання |
Вміти визначати показники ЧДР |
||
|
|
Фармакологія |
Лікарські засоби, що впливають на функцію органів дихання |
Вміти застосовувати для лікування гострого бронхіту, пневмонії та надання невідкладної допомоги при обструктивному синдромі |
||
|
|
Догляд за хворими та медична маніпуляційна техніка |
|
Оксигенотерапія.
Проведення в/в, в/м, п/ш, в/ш ін’єкцій. Особливості застосування серцевих глікозидів та 2% р-ну еуфіліну. Проведення інгаляцій через небулайзер, спейсер
Проведення спірометрії, бронхоскопії, рентгенографії, пульсоксиметрії |
||
|
6. |
Шкірні та венерологічні хвороби |
Алергічні захворювання, токсикодермії. |
Обстеження шкіри, виявлення алергічних захворювань |
||
|
7. |
Мікробіологія |
Забір матеріалу на бак.обстеження |
Забір мокротиння на бак.дослідження. Взяття мазків з зіва і носа на мікрофлору |
||
|
II Наступні дисципліни ті, що забезпечуються. |
|||||
|
1. |
Внутрішня медицина |
1. Методика обстеження пацієнтів із захворюваннями органів дихання. 2. Опитування та фізикальне/ об’єктивне та суб’єктивне обстеження пацієнтів .
3. Гострі та хронічні бронхіти
4. Пневмонії, абсцес легень, бронхоектатична хвороба |
Проведення огляду, перкусії, аускультації.
Збирання анамнезу життя та хвороби. Проведення диф. діагностики. Вміти вислуховувати дихальні шуми та хрипи в легенях.
Складати план обстеження та лікування
Проводити диференційну діагностику захворювань |
||
|
2. |
Невідкладні стани у внутрішній медицині |
Невідкладні стани при захворюванні органів дихання |
Проведення в/в ін’єкцій та в/в крапельного введення рідини |
||
|
3. |
Невідкладні стани в педіатрії |
Невідкладні стани в разі патології дихальної системи. Гостра дихальна недостатність. |
Оксигенотерапія. Проведення ШВЛ. Застосування ІГКС та системних глюкокортикоїдів |
||
|
4. |
Анестезіологія та реаніматологія |
|
Проведення ШВЛ. Оксигенотерапія
Гормонотерапія |
||
|
5. |
Фізіотерапія |
Інгаляційні методи лікування |
Інгаляції через небулайзер та спейсер |
||
|
III Внутрішньо предметна інтеграція |
|||||
|
1. |
Педіатрія
|
1.АФО органів дихання
2.Методика обстеження дитини та семіотика основних захворювань
3.Аномалії конституції
4.Захворювання верхніх дихальних шляхів.
|
Визначення частоти дихальних рухів у дітей різного віку.
Проведення об’єктивного і суб’єктивного обстеження. Проведення аускультації та перкусії легень.Виявлення Симптомів бронхіту, пневмонії
Обстеження шкіри та слизових. Виявлення симптомів атопічного дерматиту та інших алергічних станів
Огляд зіва. Виявлення симптомів риносинуситу, фарингіту
|
||
- ЗМІСТ ТЕМИ ЗАНЯТТЯ:
Гострий бронхіт у дітей
Гострий бронхіт (ГБ) – гостре запалення слизової оболонки бронхіального дерева, що, як правило, завершується повним одужанням та відновленням функцій. Частіше ГБ є проявом гострого респіраторного захворювання вірусної, бактеріальної, грибкової, паразитарної чи змішаної етіології. ГБ може мати хімічну, алергійну та іншу неінфекційну природу.
Гострий бронхіт, якщо він не супроводжується клінічно вираженими ознаками обструкції, трактується як гострий простий бронхіт.
За варіанту гострого обструктивного бронхіту запалення слизової оболонки бронхів супроводжується звуженням і/або закупоркою дихальних шляхів. Обструктивний бронхіт частіше трапляється у дітей раннього віку (до 3 років) і переважно зумовлений гіперсекрецією в’язкого й густого слизу та гіперплазією слизової оболонки. Бронхоспазм характерніший для дітей віком більше 4 років.
Бронхіоліт є клінічним варіантом гострого обструктивного бронхіту, але, на відміну від нього, характеризується запаленням слизових оболонок дрібних бронхів і бронхіол, що і визначає клінічні особливості захворювання, його тяжкість і прогноз. Гострий бронхіоліт спостерігається у дітей перших 2 років життя.
Рецидивуючий бронхіт (РБ) – захворювання бронхів із повторенням епізодів гострого бронхіту 2-3 рази на рік протягом 1-2 років на фоні гострих респіраторних інфекцій і тривалістю цих епізодів 2 тижні і більше. Загострення РБ може проявлятися у вигляді гострого простого чи обструктивного бронхіту, рідше – як епізоди повторного бронхіоліту. РБ частіше трапляється у дітей 4-7 років.
Етіологія. Причинами ГБ та РБ частіше є інфекційні чинники: віруси, бактерії та вірусно-бактеріальні асоціації. На сучасному етапі відомо близько 200 вірусів і 50 різних бактерій, що можуть викликати бронхіти у дітей.
У 90-92% випадків основними збудниками ГБ є респіраторні віруси. Серед вірусів у дітей раннього віку збудниками ГБ здебільшого є респіраторно-синцитіальний вірус (RS-вірус) і вірус парагрипу III типу, цитомегаловірус, риновіруси, вірус грипу; у старшому віці – аденовіруси, збудники грипу, кору та ін. Причиною розвитку гострого обструктивного бронхіту частіше виступає RS-вірус та вірус парагрипу III типу.
Бактерії значно рідше є причинами бронхітів, серед них: Streptococcus pneumoniae, Str. pyogenes, H. influenzae (продукує β-лактамази), Moraxella catarrhalis, Staphylococcus aureus тощо. Атипові позалікарняні бронхіти спричиняються внутрішньоклітинними збудниками інфекцій (Chlamydia pneumoniae або M. pneumoniae).
Патогенез. Етіологічні чинники ініціюють запальний процес у бронхах, зумовлюють ушкодження бронхіального епітелію – його цитоліз, дегенерацію та злущення. Розвиваються порушення мікроциркуляції (локальна гіперемія, стаз, мікротромбози) та іннервації (ушкодження нервових клітин та їх аксонів), що може провокувати прогресування запалення та приєднання вторинної бактеріальної інфекції.
Діагностичні критерії гострого простого бронхіту:
1. Загальний стан частіше порушений мало, симптоми інтоксикації виражені помірно, ознак дихальної недостатності немає, температура тіла субфебрильна чи фебрильна.
2. Кашель, який на початку захворювання має сухий, нав’язливий характер, на 2-му тижні стає вологим, продуктивним та поступово зникає.
3. При пальпації і перкусії змін у легенях немає.
 4. Аускультативно в легенях жорстке дихання. Хрипи вислуховуються з обох боків у різних відділах легень, при кашлі змінюються. На початку хвороби хрипи сухі, а згодом з’являються незвучні, вологі дрібно-, середньо-, та великопухирчасті хрипи відповідно до діаметра уражених бронхів.
4. Аускультативно в легенях жорстке дихання. Хрипи вислуховуються з обох боків у різних відділах легень, при кашлі змінюються. На початку хвороби хрипи сухі, а згодом з’являються незвучні, вологі дрібно-, середньо-, та великопухирчасті хрипи відповідно до діаметра уражених бронхів.
5. Зміни гемограми непостійні, можуть проявлятися збільшеною швидкістю осідання еритроцитів (ШОЕ) за нормального чи зниженого вмісту лейкоцитів.
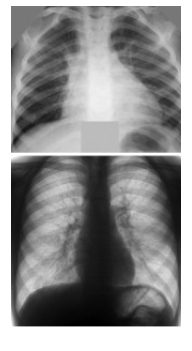
На рентгенограмі грудної клітки спостерігається посилення легеневого малюнка, тінь коренів легень розширена, нечітка
Малюнок 1. Рентгенограми грудної клітки хворих на гострий простий бронхіт. Спостерігається посилення легеневого малюнка, тінь коренів легень розширена, нечітка.
![]()
Тривалість захворювання в неускладнених випадках становить від 1 до 1,5-2 тижнів. Тривалішим, затяжним перебігом відзначаються бронхіти, спричинені аденовірусами, мікоплазмами, хламідіями.
Лікування гострого простого бронхіту:
1. Лікування можливе в домашніх умовах, госпіталізація – за підозри на ускладнення.
2. Режим на фоні гострих проявів ГРВІ напівліжковий, надалі – домашній.
3. Питний режим із достатнім об’ємом рідини, іноді до 1,5-2 вікових добових потреб дитини.
4. Дієта повноцінна, відповідно до віку дитини, збагачена вітамінами, висококалорійна. У стаціонарах за основу береться стіл № 5.
Б. Згідно з рекомендаціями В.К. Таточенка та співавторів (2000), показаннями до призначення антибіотиків при гострому бронхіті можуть бути:
1) вік дітей до 6 місяців життя;
2) тяжкий перебіг бронхіту (нейротоксикоз та ін.);
3) наявність обтяжливого преморбідного фону (пологова травма, недоношеність, гіпотрофія та ін.);
4) наявність активних хронічних вогнищ інфекцій (тонзиліт, отит та ін.);
5) підозра на нашарування бактеріальної інфекції:
- лихоманка з температурою тіла вище 39 °С;
- в’ялість, відмова від їжі;
- виражені симптоми інтоксикації;
- наявність задишки;
- асиметрія хрипів;
- лейкоцитоз, прискорена ШОЕ.
Застосовують антибактеріальні препарати (у вікових дозах):
- цефалоспоринового ряду (цефалексин; цефадроксил; цефазолін; цефаклор; цефотаксим; цефтриаксон);
- захищені пеніциліни (аугментин; амоксиклав);
- макроліди (азитроміцин).
- Аерозольні інгаляції – лужні, лужно-сольові.
- . Відхаркувальні та муколітичні препарати синтетичного та рослинного походження (амброксол, ацетилцистеїн, бромгексин, карбоцистеїн, гвайфенезин, корінь алтеї, препарати плюща, препарати подорожника, їхні комбінації та ін.). Препарати застосовуються ентерально та в інгаляціях, рідше парентерально.
Сироп амброксолу 15 мг/5 мл призначаютьдітям віком:
- від 12 років – по 10 мл 3 рази на добу;
- 6-12 років – 15 мг (5 мл) 2-3 рази;
- 2-6 років – 7,5 мг (2,5 мл) 3 рази
- 2 роки – 7,5 мг (2,5 мл) 2 рази на добу
Вібраційний масаж разом із постуральним дренажем – ефективний при продуктивному кашлі.
8. Протикашльові препарати призначаються тільки при нав’язливому, малопродуктивному, сухому кашлі – з метою пригнічення кашлю. Застосовують глауцин, преноксдіазин, бутамірат, декстрометорфан.
9. Антигістамінні препарати (кларитин, лоратадин) тощо) показані дітям із алергічними проявами.
10. Полівітаміни (ревіт, оліговіт, піковіт та ін.) призначають у дозах, що перевищують фізіологічні потреби.
На етапі реабілітаційних заходів показані дихальна гімнастика, масаж, фітотерапія (підбіл звичайний [мати-й-мачуха], подорожник, солодка, алтея лікарська, аїр, термопсис, чебрець та ін.).
Діагностичні критерії гострого обструктивного бронхіту:
 1. Здебільшого для гострого обструктивного бронхіту характерний гострий початок, підвищення температури тіла до фебрильних чи субфебрильних значень, риніт слизового характеру, сухий кашель, наявність явищ інтоксикації – відмова від грудей, зниження апетиту, поганий сон, млявість, вередливість.
1. Здебільшого для гострого обструктивного бронхіту характерний гострий початок, підвищення температури тіла до фебрильних чи субфебрильних значень, риніт слизового характеру, сухий кашель, наявність явищ інтоксикації – відмова від грудей, зниження апетиту, поганий сон, млявість, вередливість.
2. На 2-4-й день на тлі вже виражених катаральних явищ і підвищення температури тіла розвивається бронхообструктивний синдром.
![]() 3. Подовжений свистячий видих – «wheezing», який чути на відстані від хворого (синдром шумного дихання), експіраторна задишка, оральна крепітація.
3. Подовжений свистячий видих – «wheezing», який чути на відстані від хворого (синдром шумного дихання), експіраторна задишка, оральна крепітація.
4. Кашель сухий, нападоподібний, тривалий. Наприкінці першого тижня переходить у вологий.
5. При огляді: роздута грудна клітка (горизонтальне розміщення ребер), участь в акті дихання допоміжної мускулатури, втягнення міжреберних проміжків.
6. Перкуторно визначається коробковий відтінок легеневого звуку.
Аускультативно вислуховується жорстке дихання, видих подовжений, багато сухих свистячих (стугонливих) хрипів. Можуть бути середньо- і великопухирчасті малозвучні вологі хрипи.
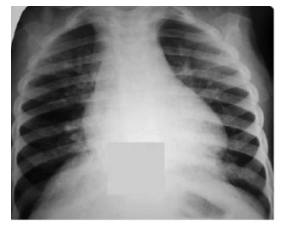
7. Рентгенограма грудної клітки хворого на гострий обструктивний бронхіт. Спостерігається горизонтальне розміщення ребер, низьке стояння сплощених куполів діафрагми, підвищення прозорості легеневих полів(мал.2)
Зміни в аналізах крові частіше відповідають вірусній інфекції (лейкопенія, лімфоцитоз).
Бронхообструктивний синдром триває протягом 3-7-9 і більше днів, залежно від характеру інфекції, і зникає поступово, паралельно до стихання запальних змін у бронхах
Лікування гострого обструктивного бронхіту:
1. Госпіталізація при середньотяжких і тяжких випадках.
2. Дієта гіпоалергенна, повноцінна, відповідно до віку дитини.
3. Невідкладна допомога при легкому варіанті гострого обструктивного бронхіту – 1-2 дози одного з бронхоспазмолітичних препаратів за допомогою аерозольного інгалятора через відповідний спейсер з маскою на обличчя (дітям до 4 років) чи з мундштуком (від 4 років):
- β2-агоніст (сальбутамол, фенотерол), використовується переважно у дітей старшого віку і при неефективності інших інгаляційних бронхолітиків, або
- М-холінолітик (атровент (іпратропію бромід)), використовується переважно у дітей раннього віку, або
- комбінований бронхоспазмолітик (β2-агоніст у поєднанні з М-холінолітиком – беродуал (іпратропію бромід + фенотерол)), використовується як універсальний препарат з високим профілем безпеки.
За умови ефективності продовжують бронхоспазмолітичну терапію стартовим препаратом, застосовуючи його перорально або в інгаляціях кожні 4-6 год, або призначають метилксантини (теофілін) короткої (еуфілін) чи тривалої дії (теопек, теотард тощо).
Невідкладна допомога при середньотяжкому гострому обструктивному бронхіті:
- інгаляції 1-2 доз бронхоспазмолітичного препарату (див. вище);
- за відсутності дозованого інгалятора або небулайзера внутрішньовенно (в/в) струминно повільно вводять 2% розчин еуфіліну в дозі 4-5 мг/кг або оксигенотерапія через носовий катетер або маску;
- за варіанту неефективності застосовуваної терапії можливе призначення системних глюкокортикостероїдів парентерально або перорально в дозі 1-2 мг/кг; повторюють інгаляцію бронхоспазмолітика.
Невідкладна допомога при тяжкому варіанті гострого обструктивного бронхіту:
- оксигенотерапія через маску або носовий катетер;
- інгаляційна терапія через небулайзер або спейсер β2-агоністами (беротек (фенотерол), сальбутамол) кожні 20 хв на першій годині і надалі кожні 1-4 год за необхідності або проведення тривалої небулізації з індивідуальним підбором дози.
- Застосування ІГКС через небулайзер ( будесонід)
- за відсутності інгаляційної техніки або за недостатньої її ефективності вводять в/в 2% розчин еуфіліну в дозі 4-5 мг/кг струминно і надалі – в/в краплинно в дозі 0,6-0,8 мг/кг/год протягом 6-8 год;
- глюкокортикоїди в/в або в/м в дозі 2 мг/кг за преднізолоном;
- інфузійна терапія в об’ємі 30-50 мл/кг з використанням глюкозо-сольових розчинів у співвідношенні 1:1 протягом перших 6-8 год.
4. Для поліпшення дренажної функції бронхіального дерева можливе використання амброксолу у вигляді розчину для інгаляцій через небулайзер, амброксолу у вигляді сиропу або бромгексину в вікових дозах перорально.
5. Вібраційний масаж та постуральний дренаж.
6. Показаннями для призначення антибактеріальних препаратів можуть бути такі ознаки: тривала гіпертермія, відсутність ефекту від проведеної терапії, наявність стійких ділянок гіповентиляції в легенях і/або асиметрія фізикальних даних, наростання токсикозу, ознаки гіпоксії мозку, поява гнійного харкотиння, нерівномірне посилення легеневого рисунка на рентгенограмі, в аналізах крові – лейкоцитоз, нейтрофільоз, збільшення ШОЕ, сенсибілізація попередніми частими ГРВІ або перенесеним незадовго до цього епізоду захворювання.
На етапах реабілітації – лікувальна дихальна гімнастика, спелеотерапія, загартовування, санаторно-курортне лікування Диспансерний нагляд у алерголога
Діагностичні критерії гострого бронхіоліту:
 1. При спостереженні значне порушення загального стану, наявні симптоми риніту, назофарингіту, катаральні симптоми.
1. При спостереженні значне порушення загального стану, наявні симптоми риніту, назофарингіту, катаральні симптоми.
2. Температура тіла частіше нормальна, іноді субфебрильна, дуже рідко гіпертермія.
3. Виражена дихальна недостатність: задишка експіраторного характеру, участь в акті дихання допоміжної мускулатури, роздування крил носа, втягування міжреберних проміжків, ціаноз носогубного трикутника чи загальний ціаноз. Дихальна недостатність превалює над ознаками інфекційного токсикозу.
4. Ознаки порушення бронхіальної прохідності (розширений передньо-задній розмір грудної клітки, горизонтальне розташування ребер, опущення діафрагми).
5. При перкусії відзначається коробковий звук.
![]() 6. При аускультації вислуховується жорстке дихання, видих подовжений, вологі малозвучні дрібнопухирчасті хрипи, на видиху сухі, свистячі хрипи.
6. При аускультації вислуховується жорстке дихання, видих подовжений, вологі малозвучні дрібнопухирчасті хрипи, на видиху сухі, свистячі хрипи.
7. За значної дихальної недостатності відзначається виражена тахікардія, тони серця послаблені.
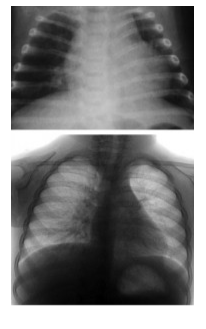
8. На рентгенограмі грудної клітки спостерігається посилення судинного рисунка, підвищення прозорості легень за рахунок обтураційної емфіземи, посилення малюнка бронхів (мал. 3), ателектази.
Зміни в аналізах крові частіше відповідають вірусній інфекції (лейкопенія, лімфоцитоз).
Лікування гострого бронхіоліту:
1. Госпіталізація.
2. Дієта повноцінна, відповідно до віку дитини, збагачена вітамінами, висококалорійна. У стаціонарі – дієта № 5.
3. Інгаляції зволоженого кисню.
4. Препаратами першої лінії є β2-агоністи. Препаратом вибору слід вважати сальбутамол (по 2-4 дози через 20 хв при використанні дозованого інгалятора; по 0,15 мг/кг (максимально 5 мг) або 0,03 мл/кг 0,5% розчину в 3 мл ізотонічного розчину через небулайзер).
5. Або антихолінергічні препарати (атровент (іпратропію бромід) в інгаляціях по 0,25 мг дітям раннього віку і по 0,5 мг – старшим, у 3 мл ізотонічного розчину натрію хлориду кожні 20 хв).
6. Глюкокортикоїди (преднізолон – 1 мг/кг кожні 4-6 год, болюсна доза 2 мг/кг) одночасно з початком лікування β2-агоністами або ж в/в у випадку неефективності їх використання протягом 1 год (за показаннями дозу кортикостероїдів збільшують до отримання клінічного ефекту і відновлення чутливості до інгаляцій β2-агоністів).
8. Оральна регідратація або, за необхідності, інфузійна терапія з метою корекції водно-електролітного обміну
9. Дезобструкція трахеобронхіального дерева; вібромасаж і віброперкусія;
10. Обсяг дихальної підтримки та її інвазивність залежать від стану хворого.
11. Антибактеріальні препарати: цефалоспорини (цефазолін, цефтриаксон), напівсинтетичні пеніциліни (амоксицилін; аугментин, амоксиклав (амоксицилін + кислота клавуланова) тощо).
12. Кардіотонічні препарати за наявності вираженої тахікардії (строфантин, корглікон).
.Діагностичні критерії рецидивуючого бронхіту
включають симптоми гострого (простого) бронхіту, який повторюється 3 і більше разів на рік. Перебіг загострення тривалий (3-4 тижні і довше).
1. Помірне підвищення температури тіла, але частіше протягом 2-4 днів. Може бути тривалий субфебрилітет.
2. Тривалий (3-4 тижні) кашель, який домінує в клінічній картині і має найрізноманітніший характер. Харкотиння слизового або слизово-гнійного характеру.
3. У періоді рецидиву загальний стан дитини порушений мало. Немає ознак дихальної недостатності.
4. Перкуторний тон над легенями не змінений.
5. Аускультативно вислуховується жорстке дихання. Відзначаються сухі або вологі малозвучні середньо- та великопухирчасті хрипи, вони розсіяні, змінюються за характером і локалізацією, менш тривалі, ніж кашель.
6. На рентгенограмі грудної клітки спостерігається посилення легеневого рисунка, розширення коренів легень, яке зберігається навіть в періоді ремісії.
Лікування рецидивуючого бронхіту
На стаціонарно-поліклінічному етапі в період загострення призначають:
1. Відхаркувальні та муколітичні препарати синтетичного та рослинного походження (амброксол, ацетилцистеїн, бромгексин, карбоцистеїн, гвайфенезин, корінь алтеї, препарати плюща, препарати подорожника, їхні комбінації та ін.), широко застосовують амброксол та інші.
2. Антиоксиданти (вітаміни групи В, С, Е, А, унітіол).
3. Імунокоректори (імунал, гропринозин, рибомуніл, бронхомунал)
4. Застосування лазерної акупунктури на біологічно активні точки, які пов’язані з системою дихання та імунітету, а також гідролазерний душ.
На етапах реабілітації застосовують методи загартовування, призначають мембраностабілізатори, антиоксиданти, детоксиканти, еубіотики, препарати, що стимулюють функцію кори наднирників та адаптаційно-захисних функцій організму, лікувальну дихальну гімнастику, кінезотерапію, лікування в місцевих пульмонологічних санаторіях та на південному узбережжі Криму.
Бронхіоліти у дітей (витяг з КН 2023 – 1158 26.06.2023 )
Вірусний бронхіоліт – це гостре запалення дрібних дихальних шляхів, яке проявляється гіперсекрецією, набряком та некрозом епітеліальних клітин. Переважно зустрічається у немовлят у віці до 12 місяців. Захворювання зазвичай починається з риніту і доволі швидко прогресує до ураження нижніх дихальних шляхів, з тахіпное, дрібноміхурцевими хрипами, участю допоміжних м'язів в акті дихання та роздуванням крил носа.
Гострий бронхіоліт є частою причиною госпіталізації дітей на першому році життя. З точки зору доказової медицини лікування гострого бронхіоліту зводиться переважно до забезпечення адекватного догляду за дитиною (харчування та гідратації) і підтримки нормальної SО2 крові. Невеликій кількості немовлят може знадобитися лікування з приводу дегідратації та респіраторного дистресу.
Етіологія: Вірусний бронхіоліт є найпоширенішою тяжкою респіраторною інфекцією немовлят. Найчастішим етіологічним фактором захворювання є РСВ, причому найвища частота інфікування спостерігається в період з грудня по березень. Дев'яносто відсотків дітей заражаються протягом перших 2 років життя, до 40% з них розвинуть інфекцію нижніх дихальних шляхів під час первинної інфекції. Інші віруси, що викликають бронхіоліт включають риновірус, метапневмовірус людини, грип, аденовірус, коронавірус, парагрип, деякі пацієнти можуть мати коінфекції. Бронхіоліт може виникати неодноразово у немовлят і дітей, оскільки інфекція не викликає стійкого імунітету.
Діагноз: Вірусний бронхіоліт – клінічний діагноз, що ґрунтується на типовому анамнезі та клінічних ознаках. Зазвичай починається з гострої інфекції верхніх дихальних шляхів. Пік тяжкості виникає приблизно на 2-3-й день, але може спостерігатися на 5-й день захворювання з розрішенням через 7-10 днів. Кашель може тривати тижнями.
Клінічні ознаки: Бронхіоліт зазвичай починається з гострої інфекції верхніх дихальних шляхів, з поступовим наростанням респіраторного дистресу та лихоманки та одного або кількох із наступних симптомів:
Кашель;
Тахіпное;
Ретракції грудної стінки;
Дрібноміхурцеві хрипи або візинг;
Анамнез: Анамнез повинен містити конкретну інформацію про:
Нещодавні респіраторні захворювання;
Тривалість та кратність вигодовувань (годування ускладнене при більш тяжкому перебігу хвороби);
Супутні захворювання, включаючи хронічне захворювання легенів, вроджену хворобу серця та хронічні неврологічні захворювання;
Хромосомні аномалії, включаючи трисомію;
Недоношеність;
Постнатальний вплив сигаретного диму
Диференційна діагностика: Незважаючи на те, що бронхіоліт є найпоширенішою причиною респіраторного дистресу у немовлят, низка захворювань може мати схожі ознаки.
До таких патологій належать:
- Респіраторні: бактеріальна пневмонія, включаючи кашлюк;
- Аспірація молока/суміші або стороннього тіла;
- Трахео/бронхомаляція;
- Муковісцидоз;
- Застійна серцева недостатність;
- Сепсис;
- Внутрішньогрудне новоутворення;
- Алергічна реакція.
Госпіталізація: Термінове скерування дитини з бронхіолітом для невідкладної медичної допомоги, якщо у дитини є будь-яка ознака з наступного:
апное (зареєстроване чи повідомлене);
тяжкий загальний стан;
серйозне порушення дихання, виражені ретракції грудної клітки або частота дихання понад 70 вдихів/хвилину;
центральний ціаноз.
Розглянути питання про госпіталізацію дитини з бронхіолітом, якщо у неї є будь-яка ознака з наступного:
частота дихання понад 60 вдихів/хвилину;
труднощі з грудним вигодовуванням або недостатнє споживання рідини через рот (від 50% до 75% від звичайного об’єму, враховуючи фактори ризику і використовуючи клінічне судження);
дегідратація;
постійне насичення киснем (під час вдихання повітря) становить: менше 90%, для дітей віком від 6 тижнів і старше; менше 92%, для немовлят віком до 6 тижнів або дітей будь-якого віку з супутніми захворюваннями.
Вирішуючи, чи направити дитину з бронхіолітом на госпіталізацію, варто звернути увагу на фактори ризику тяжкого перебігу бронхіоліту.
Вирішуючи, чи направити дитину з бронхіолітом на госпіталізацію, слід звернути увагу на можливість батьків/опікунів доглядати за дитиною з бронхіолітом, наприклад:
соціальні обставини;
вміння та впевненість батьків/опікунів в догляді за дитиною з бронхіолітом вдома;
відстань до найближчого закладу медичної допомоги у разі погіршення;
здатність розпізнати тривожні симптоми
Ключові рекомендації щодо догляду за дитиною з бронхіолітом вдома
Необхідно надати ключову інформацію про безпеку для батьків/опікунів щодо догляду за дітьми з бронхіолітом вдома. Вона повинна охоплювати:
як розпізнати розвиток «тривожних симптомів»:
погіршення дихання (наприклад, гучне дихання, розширення крил носа, виражене западання грудної клітки);
споживання рідини становить від 50% до 75 % від норми або відсутність мокрих підгузників протягом 12 годин;
апное або ціаноз;
виснаження (наприклад, не реагує нормально на соціальні сигнали, прокидається лише при тривалій стимуляції).
застереження щодо паління біля дитини, оскільки це підвищує ризик більш серйозних симптомів бронхіоліту.
як отримати негайну допомогу, якщо з’явилися будь-які тривожні симптоми.
заходи щодо подальшого спостереження, якщо це необхідно.
Обстеження: У більшості випадків при госпіталізації пацієнтів з бронхіолітом, жодних обстежень не потрібно. Рентгенографія грудної клітки. Рутинне рентген-обстеження може призвести до непотрібного лікування антибіотиками та подальшого ризику небажаних явищ. Аналізи крові (включаючи повний аналіз крові, посів крові). Не мають значення для лікування пацієнта з бронхіолітом. Вірусологічне дослідження (мазок з носоглотки або аспірату). Не має значення для лікування пацієнтів. Мікроскопія і посів сечі. Може розглядатися для виявлення інфекції сечовивідних шляхів, якщо температура перевищує 38°С у немовляти віком до двох місяців з бронхіолітом.
Ведення: Респіраторна підтримка. Короткотривале зниження сатурації не є причиною для початку кисневої терапії. Діти з бронхіолітом можуть мати короткотривалі епізоди легкого/помірного зниження сатурації до рівня менше 92%, які не обов'язково вказують на потребу в кисні. Кисневу терапію слід проводити, коли: сатурація кисню менша за 90% у дітей віком від 6 тижнів; сатурація кисню менша за 92% у дітей віком до 6 тижнів чи у дітей будь-якого віку із супутньою патологією. Подання кисню повинно бути припинене, коли сатурація кисню більша або дорівнює 92%. Підігрітий та зволожений високопотоковий кисень (1,5-2 л/хв/кг) або повітря через носові канюлі (HFNC) може призначатися, якщо є прояви гіпоксії (сатурація кисню менше 92%) і помірні та/або виражені ретракції грудної клітки.
Важливо запідозрити прогресування дихальної недостатності та вжити відповідних заходів, оскільки цим хворим може знадобитися інтенсивна терапія, якщо присутні будь-які ознаки з наступного:
виснаження, наприклад млявість або зниження дихальних зусиль;
повторні апное;
нездатність підтримувати адекватне насичення киснем, незважаючи на кисневу підтримку.
При тяжкій дихальній недостатності – терапія за допомогою високо поточних назальних канюль (HFNC) або безперервним позитивним тиском у дихальних шляхах (CPAP), що розглядаються у кожному конкретному випадку.
Моніторинг: Спостереження слід проводити з врахуванням факторів ризику тяжкого перебігу захворювання, які можуть сприяти погіршенню стану. Постійна оксиметрія не повинна використовуватися рутинно для визначення тактики ведення, якщо стан не тяжкий.
Регідратація/вигодовування. При неефективності оральної регідратації використовують орогастральну і назогастральну регідратацію. Внутрішньовенна регідратація ізотонічним розчином використовується при: неефективності орогастральної чи назогастральної регідратації; тяжкій дихальній недостатності.
Медикаментозне лікування: Бета 2 агоністи – не призначаються (у тому числі й тим, у кого індивідуальна або сімейна історія атопії). Кортикостероїди – не призначаються системні або місцеві глюкокортикоїди (інгаляційно, перорально, внутрішньом’язово або внутрішньовенно). Адреналін – не вводити адреналін (інгаляційно, внутрішньом’язово або внутрішньовенно), за винятком випадків ризику зупинки серця. Гіпертонічний фізіологічний розчин – не використовувати гіпертонічний фізіологічний розчин через небулайзер. Антибіотики – не показані при бронхіоліті. Противірусні засоби – не показані. Коментар робочої групи: міжнародна непатентована назва лікарського засобу адреналін – епінефрин.
Відсмоктування слизу: Відсмоктування слизу з верхніх дихальних шляхів зазвичай не рекомендується. Можна розглянути поверхневу санацію носа у немовлят із захворюванням середнього ступеня тяжкості для полегшення годування. Під час годування можна рекомендувати застосування фізіологічного розчину в ніс по 2 краплі (0,1 мл) в кожен носовий хід. Відсмоктування слизу необхідно здійснити немовлятам і дітям з бронхіолітом, що супроводжується апное, навіть якщо немає явних виділень з верхніх дихальних шляхів.
Фізіотерапія грудної клітки: Фізіотерапія грудної клітки - не показана.
Планування виписки та спостереження
Критерії виписки зі стаціонару:
стабільний стан;
адекватна гідратація;
здатність підтримувати насичення киснем протягом 4 годин, включаючи період сну:
сатурація кисню вища за 90% у дітей віком від 6 тижнів;
сатурація кисню вища за 92% у дітей віком до 6 тижнів чи у дітей будь-якого віку із супутньою патологією. Батькам/опікунам дитини необхідно надати інформаційний лист про бронхіоліт. Батьки/опікуни повинні бути проінформовані щодо захворювання, очікуваного прогресування та коли і куди звернутися за додатковою медичною допомогою.
АЛГОРИТМ ОЦІНКИ ТА ЛІКУВАННЯ БРОНХІОЛІТУ
|
СИМПТОМИ |
ЛЕГКИЙ |
СЕРЕДНІЙ |
ТЯЖКИЙ |
|
Поведінка |
Нормальна |
Незначна/періодична дратівливість |
Дратівливість та/або млявість/втома |
|
Частота дихання |
Нормальна, помірне тахіпное |
Тахіпное |
Значне тахіпное/брадипное |
|
Використання допоміжних м'язів |
Немає або незначні ретракції |
Помірні ретракції або помірне втягнення яремної ямки або помірне роздування крил носа |
Значні ретракції, значне втягнення яремної ямки, або значне роздування крил носа |
|
Сатурація та потреба в кисні |
92% при диханні кімнатним повітрям |
90–92% при диханні кімнатним повітрям |
<90% при диханні кімнатним повітрям Гіпоксемія може не коригуватися подачею О2 |
|
Епізоди апное |
Немає |
Можуть бути короткі, самостійно минають |
Часте або тривале апное |
|
Годування |
Нормальне або незначно знижене за об'ємом |
Утруднене, але може прийняти >50% від необхідного об’єму їжі |
Значно утруднене або повна відмова від їжі |
|
Ведення |
|
|
|
|
Ймовірність госпіталізації |
ситуаційно з урахуванням можливих факторів ризику |
ймовірно потребує госпіталізації і можливо, зможе бути виписана через певний період спостереження |
необхідно транспортувати у спеціалізоване відділення / ІТ |
|
Спостереження (життєво важливі показники: частота дихання, частота серцевих скорочень, SpO2, температура) |
перегляд стану |
погодинно за визначеними критеріями |
безперервний кардіореспіраторний моніторинг та моніторинг SpO2 |
|
Регідратація/харчування |
невеликими порціями часте годування |
при споживанні < 50% від необхідного об’єму їжі розглянути питання щодо введення рідини через НГ зонд або в/в |
споживання <50% їжі, введення рідини через НГ зонд або в/в |
|
Кисень |
ні |
надання кисню для забезпечення SpO2 ≥92% |
надання кисню для забезпечення SpO2 ≥92% |
|
Дихальна підтримка |
ні |
якщо немає ефекту від подання кисню через носові канюлі, розглянути можливість використання підігрітого та зволоженого високопотокового кисню через назальні канюлі |
подання підігрітого та зволоженого високопотокового кисню через назальні канюлі або СРАР |
|
Погіршення стану |
розгляньте подальше медичне спостереження, якщо на ранніх стадіях захворювання наявні будь-які фактори ризику, або є ознаки погіршення стану |
рішення про госпіталізацію повинне бути підтверджено клінічною оцінкою та залежить від соціальних, географічних факторів та стадії захворювання |
переведення до ВРІТ, якщо: - немає полегшення стану - персистуюча низька сатурація - значне або повторюване апное з низькою сатурацією |
Пневмонія
Пневмонія – це запальне захворювання легень, яке характеризуються ущільненням легеневої тканини за рахунок наявності ексудату в альвеолах а також наявністю запального процесу в прилеглій інтерстиціальній тканині.
Класифікація пневмоній
|
За походженням |
За поширенням і характерером ураження легеневої тканини |
За ускладненнями |
За перебігом |
|
Позалікарняна (домашня) |
Вогнищева (бронхопневмонія) |
Неускладнена |
Гостра (до 4 тиж.) |
|
Госпітальна (нозокоміальна |
Сегментарна (полісегментарна) |
Ускладнена: -плеврит; -диструкція легень; -інфекційно-токсичний шок; 0периміокардит; -емпієма плеври та ін. |
Затяжна (більше 4 тиж.) |
|
Аспіраційна |
Лобарна (часткова, крупозна) |
|
|
|
Пневмонія у хворих з імунодефіцитом |
Інтерстиціальна |
|
|
Позагоспітальна пневмонія (ПП)
Позалікарняна пневмонія виникає в домашніх умовах.
|
Етіологія |
- Віруси; - Бактерії (переважає пневмокок); - «Атипові» збудники (мікоплазма, хламідія, легіонела); - Змішана флора ВИДИ ЗБУДНИКІВ ПНЕВМОНІЇ У дітей раннього віку: стрептококи групи B; (Streptococcus agalacticae); Staphylococcus aureus; Listeria monocytogenes; Escherichia coli; Klebsiella pnewnoniae; рідше - Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis; Bordetella pertussis; Chlamydia trachomatis, Cytomegalovirus; Herpes simplex; гриби P. Candida; Micoplasma hominis; Pneumocystis carinii; віруси (респіратор носинтиціальний, парагрип, грип, аденовіруси), вірусно-бактеріальні асоціації У дітей дошкільного віку: віруси, бактерії (Streptococcus pneumoniae - пневмокок), Haemophilus influenzae, Mycoplasma pneumoniae, Chlamydophila pneumoniae У віці від 7 до 15 років: Streptococcus pneumoniae (пневмокок), Streptococcus pyogenes, Haemophilus influenzae, Mycoplasma pneumoniae, Chlamydophila pneumoniae Попередні захворювання, особливо такі як ВІЛ-інфекція та кір, штучне вигодовування підвищують ризик захворювання пневмонією у дітей. Збільшується ризик захворіти пневмонією у дітей, які не чистять зуби та проживають в умовах скученості і будівель, що опалюються дровами. Симптоми вірусної пневмонії можуть бути більш різноманітними, ніж симптоми бактеріальної пневмонії. Свистяче дихання частіше спостерігається при вірусних інфекціях. |
|
Патогенез |
Шлях проникнення інфекції в легеневу тканину: Бронхогенний (основний шлях), але можливий гематогенний і лімфогенний. Інфекційний агент затримується в бронхіолах, де зазвичай локалізується первинне вогнище запалення, далі інфекція поширюється на весь ацинус, на паренхіму легень спричинюючи пневмонію. Так розвивається вогнищева, сегментарна пневмонія, якщо в процес втягується частка легені – часткова (крупозна) пневмонія. |
|
Клінічні прояви |
Тахіпное, лихоманка, задишка, ослаблення дихання, бронхіальне чи амфоричне дихання, крепітація, укорочення перкуторного звуку, тахікардія, зневоднення. |
|
Особливості ПП |
ПП також може бути у пацієнтів з лихоманкою без тахіпное та/або задишки. І навпаки, пацієнти з ПП можуть не мати лихоманки. Клініч |
|
Фізикальні дані |
Фізикальні дані: вкорочення перкуторного звуку над легенями, ослаблене, бронхіальне чи амфоричне дихання, крепітація. |
|
По тяжкості клінічно ПП розподіляється |
Нетяжка ПП: Частота дихання ≥ 50/хв для дітей 2-11 місяців, ≥ 40/хв для дітей 12-59 місяців > 20/хв для дітей від 5 років з ретракцією грудної клітки (втягуванням грудної клітки) і без неї. Тяжка ПП: додаткові симптоми небезпеки, такі як різке погіршення загального стану, відмова від їжі, зневоднення, сонливість або непритомність, церебральні судоми. |
|
Лікування |
Вибір емпіричної терапії позалікарняної пневмонії залежить від наявності у дитини вакцинації пневмококовою вакциною, вакциною проти Haemophilus influenzae тип b і кашлюку та пасивної імунізації від респіраторної синцитіальної вірусної інфекції. Ампіцилін або пеніцилін G призначається повністю імунізованим дітям (в тому числі коньюгованою вакциною Haemophilus influenzae type b та Streptococcus pneumonia) всіх вікових груп, за умови відсутності високої частоти виявлення пеніцилін-резистентних штамів Streptococcus pneumonia (епідеміологічні дослідження в конкретному регіоні). Емпірична терапія ІІІ генерацією цефалоспоринів (цефтріаксон/цефотаксим) призначається дітям, що не повністю імунізовані або неімунізованим, за умови високої частоти виявлення інвазійних пеніцилінрезистентних штамів Streptococcus pneumonia (епідеміологічні дослідження в конкретному регіоні). Комбінована терапія макролідами (перорально/парентерально) та βлактамних антибактеріальних ЛЗ призначається дітям з доведеною етіологією Mycoplasma pneumonia/Chlamydophila pneumonia. Комбінована терапія ванкоміцин/кліндаміцин та β-лактамних антибактеріальних ЛЗ призначається дітям з доведеною етіологією S aureus. Амоксицилін (перорально) або ампіцилін (в/в) є препаратом першого вибору для лікування раніше здорових, імунізованих за календарем профілактичних щеплень дітей дошкільного/шкільного віку з легкою і середньотяжкою ПП. |
|
Амбулаторне та стаціонарне спостереження |
При госпіталізації пацієнтів з тяжкою формою ПП у стаціонар проводиться загальний аналіз периферичної крові, визначення рівня СРБ, електролітів сироватки крові та газів крові. Всі пацієнти з ПП проходять повторне клінічне обстеження через 48-72 години після встановлення діагнозу та початку терапії. |
|
Показання до виписки зі стаціонару |
Термін перебування пацієнта з ПП у стаціонарі залежить від перебігу захворювання та індивідуальних особливостей пацієнта. Загальні емпіричні Продовження додатка 3 2 критерії ґрунтуються на зменшенні лихоманки та респіраторних симптомів, а також на стабільному насиченні крові киснем >92% при диханні атмосферним повітрям. Для цього достатньо багаторазових пульсоксиметричних вимірювань протягом 24 годин. Пацієнти мають можливість вживати їжу та рідину та, за необхідності, антибактеріальні ЛЗ |
|
Спостереження в динаміці |
Після одужання діти можуть знову відвідувати громадські установи через три-сім днів і можуть бути допущені до занять спортом через один-два тижні, але вирішення питання про відповідність фізичної підготовки для допуску до занять спортом має ґрунтуватися на індивідуальній оцінці стану здоров’я дитини |
|
Легеневі ускладнення |
-Ателектаз; -Парапневмонічний випіт та емпієма плеври; -Абсцес легені; -Деструктивна пневмонія; -Легенева гангрена; -Дихальна недостатність; |
|
Системні ускладнення |
- Порушення водно-електролітного балансу; - Сепсис та дисеміновані інфекції; - Інші позалегеневі прояви (гемолітико-уремічний синдром, висипання, кропив’янка та інше. |
Оцінка стану дитини віком від 2 місяців до 5 років
із кашлем та/або утрудненим диханням на догоспітальному етапі
Додатково оцініть наступні симптоми:
• Частота дихання за хвилину*
• Ретракция грудної клітини (є/немає)
• Стридор (є/немає)
• Свистяче дихання (є/немає)
• Інші ознаки небезпеки***
*Критерії тахіпное:
Ретракція грудної клітини у стані спокою
 Стридор (утруднений вдих) у стані спокою
Стридор (утруднений вдих) у стані спокою
Наявні інші ознаки небезпеки
Задишка без обструкції у стані спокою
Свистяче дихання (утруднений видих)
Задишка відсутня, сухі свистячі хрипи
Інші ознаки небезпеки відсутні
Важка пневмонія** Важкий стан Важкий стан
Ймовірно пневмонія Бронхообструкція
Бронхообструкція ГРЗ, бронхіт
![]()
в/м ввести дексаметазон,
терміново госпіталізувати
![]()
![]()
![]()
![]()
![]()
Нетяжка ПП: Частота дихання ≥ 50/хв для дітей 2-11 місяців, ≥ 40/хв для дітей 12-59 місяців > 20/хв для дітей від 5 років з ретракцією грудної клітки (втягуванням грудної клітки) і без неї.
Тяжка ПП: додаткові симптоми небезпеки, такі як різке погіршення загального стану, відмова від їжі, зневоднення, сонливість або непритомність, церебральні судоми.
Клініко-лабораторна характеристика дихальної недостатності при пневмонії
![]()
задишка, акроціаноз при фізичному навантаженні, тахікардія, АТ в нормі SаО2 - 90-94% (PаО2 - 60-79 мм рт. ст.)
![]() задишка акроціаноз в стані спокою, АТ підвищений, тахікардія SаО2 - 89-75% (PаО2 - 40-59 мм рт. ст.)
задишка акроціаноз в стані спокою, АТ підвищений, тахікардія SаО2 - 89-75% (PаО2 - 40-59 мм рт. ст.)
![]() задишка, апное, ціаноз генералізований, АТ знижений, пульс ниткоподібний SаО2 - < 74% (PаО2 - < 40 мм рт
задишка, апное, ціаноз генералізований, АТ знижений, пульс ниткоподібний SаО2 - < 74% (PаО2 - < 40 мм рт
Вибір стартової емпіричної антибактеріальної терапії позалікарняної пневмонії в амбулаторних умовах



Алгоритм емпіричної АБТ типової позалікарняної пневмонії (І, ІІ ступінь) в амбулаторних умовах
![]()
 продовжити приойм амоксициліну/клавулонату до 7 днів
продовжити приойм амоксициліну/клавулонату до 7 днів
![]() замінити цефалоспоринами ІІІ, вирішити питання госпіталізації
замінити цефалоспоринами ІІІ, вирішити питання госпіталізації
![]() термінова госпіталізація
термінова госпіталізація
7. ПЛАН ТА ОРГАНІЗАЦІЙНА СТРУКТУРА ЗАНЯТТЯ
|
№ п/п |
Основні етапи заняття, їх функції та зміст |
Методи контролю і навчання |
Матеріали методичного забезпечення (контролю, наочності, інструктивні) |
Розподіл часу ( у хв.) |
|
Підготовчий етап |
45 |
|||
|
1. |
Організаційні заходи |
|
|
|
|
2. |
Постановка навчальних цілей і мотивація навчальної діяльності |
|
|
|
|
3. |
Контроль вихідного рівня знань, умінь, навичок |
Вправи на платформі WordWoll - Вправа № 1 на відповідність
- Вправа №2 «Знайди пару»
- Вправа №3 «Класифікація»
- Вправа № 4 «Двобічні плитки», «Ключові слова»
Тестові завдання на платформі Googleclassroom
|
Запитання, слайди, таблиці
Слайди, схеми, таблиці, малюнки
Слайди, схеми, таблиці, малюнки
Запитання, схеми, малюнки, план обстеження та лікування
Тестові завдання, задачі |
|
|
Основний етап |
90 |
|||
|
4. |
Формування професійних умінь та навичок |
|
|
|
|
1) |
Проведення курації хворого у формі ділової гри |
Професійний тренінг |
Мама, хвора дитина, документа ція,фонендо скоп |
|
|
2) |
Проведення суб’єктивного обстеження (ділова гра) |
Професійний тренінг |
Запитання для збирання анамнезів, документація |
|
|
3) |
Проведення об’єктивного обстеження (ділова гра): - оцінювання загального стану; - обстеження по системах; - проведення диф.діагностики; |
Професійний тренінг |
Хвора дитина, мама, шпатель, схеми, документа ція, інструкції, алгоритми, слайди |
|
|
4) |
Складання плану лабораторного і інструментального обстеження |
Професійний тренінг |
Хвора дитина, мама, шпатель, схеми, документа ція, інструкції, алгоритми, слайди |
|
|
5) |
Оцінювати та коментувати результати лабораторного і інструментального дослідження |
Професійний тренінг |
Результати загального аналізу крові, рентгенограма |
|
|
6) |
Скласти план лікування хворого |
Професійний тренінг |
Лист лікарських призначень, лікарські засоби: Антибіотики, муколітичні препарати,жарознижуючі, вітамінотерапія |
|
|
7) |
Надати невідкладну долікарську допомогу при анафілактичному шоці: 1.Оцінювання стану хворого. 2.Введення адреналіну. 3.Надання положення, дача кисню,інфузійна підтримка. 4.Введення глюкокортикостероїдів, антигістамінних препаратів. 5.Проведення моніторингу вітальних функцій |
Професійний тренінг |
Лікарські препарати, інструкції по наданню невідкладної допомоги, оснащення для надання допомоги |
|
|
|
Вирішення клінічних кейсів (робота малими групами) |
|
|
|
|
1. |
Клінічний кейс № 1 1.Поставте попередній діагноз 2.Назвіть діагностичні критерії даного захворювання. 3. Складіть план обстеження та лікування. 4.Продемонструйте алгоритм визначення ЧДР та ЧСС. Назвіть нормальні показники.
|
Професійно -практичний тренінг |
Алгоритми практичних навичок, протокол обстеження дихальної системи |
|
|
2. |
Клінічний кейс № 2 1.Проаналізуйте отримані дані та поставте попередній діагноз. 2. Назвіть діагностичні критерії даного захворювання. 3. Складіть план обстеження та лікування. 4.Продемонструйте інгаляцію сальбутамолу через спейсер.
|
Професійно -практичний тренінг |
Алгоритми практичних навичок, оснащення: муляжі, карманний інгалятор, спейсер |
|
|
3. |
Клінічний кейс № 3 1.Проаналізуйте отримані дані та поставте попередній діагноз. 2. Назвіть діагностичні критерії даного захворювання. 3. Складіть план обстеження та лікування. 4. Продемонструйте інгаляцію будесоніду через небулайзер
|
Професійно -практичний тренінг |
Алгоритми практичних навичок, оснащення : небулайзер,небула з будесонідом |
|
|
4. |
Клінічний кейс № 4 1.Проаналізуйте отримані дані та поставте попередній діагноз. 2. Назвіть діагностичні критерії даного захворювання. 3. Складіть план обстеження та лікування. 4.Продемонструвати проведення порівняльної аускультації. 5. Назвіть типи нормального та патологічного дихання та види додаткових шумів.
|
Професійно -практичний тренінг |
Алгоритми практичних навичок, оснащення: хвора дитина, фонендоскоп |
|
|
Заключний етап |
45 |
|||
|
5. |
Контроль та корекція рівня професійних вмінь та навичок |
Розв’язування нетипових, ситуаційних задач
Виконання вправи на платформі WordWoll №5
Заповнення таблиці диференці йної діагностики захворювань нижніх дихальних шляхів
|
Задачі ІІІ рівня, слайди, інструкції, лікарські засоби, рентгенограма
Тестові завдання, мобільні телефони
Таблиця симптомів
|
|
|
6. |
Підведення підсумків заняття (висновки, оцінювання результатів роботи студентів) |
|
|
|
|
7. |
Завдання для самопідготовки Тема:» Бронхіальна астма»
|
|
Орієнтовна карта для самостійної роботи з літературою підручник Беш Л.В., Бельдій В.І., Дедишин Л.П. Педіатрія з курсом інфекційних хвороб. Наказ МОЗУ № 868
|
|
-
МАТЕРІАЛИ МЕТОДИЧНОГО ЗАБЕЗПЕЧЕННЯ ЗАНЯТТЯ
- МАТЕРІАЛИ КОНТРОЛЮ ДЛЯ ПІДГОТОВЧОГО ЕТАПУ ЗАНЯТТЯ
Тестові завдання І рівня
1. При пневмонії є ущільнення легеневої тканини?
Так.Ні.
2. Чи можна назвати перебіг пневмонії гострим, якщо вона триває 5 тижнів?
Так.Ні.
3. Пневмонія виникла впродовж 48 годин після виписування зі стаціонару, її можна назвати позалікарняною?
Так.Ні.
4. Якщо запальний процес обмежується ділянками легеневої тканини, що прилягає до респіраторних бронхіол, розвивається вогнищева пневмонія?
Так.Ні.
5. Чи свідчать про тяжкість стану втяжіння грудної клітки, кряхтіння та роздування крил носа?
Так.Ні.
- Чи є показанням до госпіталізації сатурація О2 менше 92% при диханні кімнатним повітрям?
Так.Ні.
- Чи можуть бути препаратом І лінії при лікувані пневмонії макроліди?
Так.Ні.
- Чи є вірусна інфекція найчастішою причиною розвитку бронхіту?
Так.Ні.
- Чи характерні для бронхіоліту сухі свистячі хрипи в легенях та ясний перкуторний звук?
Так.Ні.
- Чи може бути причиною розвитку гострого бронхіту збудник кашлюка?
Так.Ні.
Еталон відповіді до тестових завдання І рівня
|
№ запитання |
Правильна відповідь |
|
1 |
Так |
|
2 |
Ні |
|
3 |
Ні |
|
4 |
Так |
|
5 |
Так |
|
6 |
Так |
|
7 |
Ні |
|
8 |
Так |
|
9 |
Ні |
|
10 |
Так |
Критерії оцінювання
Критерії оцінювання
|
Оцінювання вирішення тестових завдань
|
|||
|
«Відмінно» |
«Добре» |
«Задовільно» |
«Незадовільно» |
|
100-91% |
90-76% |
75-51% |
50 і менше%
|
Завдання «Гірлянда запитань» (ІІ рівня)
- Дайте визначення пневмонії.
- Що таке позалікарняна пневмонія?
- Що таке госпітальна, або нозокоміальна пневмонія?
- Що таке вентиляційна пневмонія?
- Що таке сегментарна пневмонія7
- Що таке лобарна пневмонія?
- Що таке інтерстиціальна пневмонія?
- Назвіть види задишки у дітей.
- Які результати в загальному аналізі крові будуть свідчити про вірусну природу бронхіту або пневмонії?
- Назвіть основні симптоми при обструктивному бронхіті.
- Яка доза амоксициліну на 1 кг маси призначається дитині?
Еталон відповіді до «Гірлянди запитань»
|
Термін |
Визначення |
|
Пневмонія
|
це гостре неспецифічне запалення легеневої тканини, в основі якого лежить інфекційний токсикоз, дихальна недостатність, водно-електролітні та інші метаболічні порушення з патологічними зсувами у всіх органах і системах дитячого організму |
|
Позалікарняна пневмонія
|
гостра пневмонія, що виникли у дитини у звичайних домашніх умовах |
|
Нозокоміальна пневмонія
|
пневмонія, що розвинулась після 48 годин перебування дитини в стаціонарі за умови відсутності якої-небудь інфекції на момент вступу хворого до стаціонару або протягом 48 год. після виписки |
|
Векнтиляційна пневмонія |
пневмонія, що розвивається у хворих, яким проводиться штучна вентиляція легень |
|
Вогнищева пневмонія |
варіант перебігу захворювання, при якому інфільтративні зміни (запальні клітинні інфільтрати) мають на рентгенограмі вигляд окремих дрібних вогнищ |
|
Сементарна пневмонія |
запальне ураження всього сегмента або декількох сегментів легені, і тому інфільтративна тінь на рентгенограмі легенів у фазі розпалу захворювання повністю збігається з анатомічними межами сегмента (-ів) |
|
Лобарна пневмонія
|
запальні ураження легеневої тканини в межах однієї частки легені |
|
Інтерстиціальна пневмонія
|
характеризується одночасним ураженням інтерстицію й бронхо- альвеолярного апарата легенів, з переважанням ураження інтерстиціальної тканини |
|
Види задишки у дітей |
Експіраторна, інспіраторна, змішана
|
|
Зміни в аналізі крові при вірусних захворюваннях |
Лейкопенія, лімфоцитоз |
|
Симптоми при обструктивному бронхіті |
Виснажливий кашель, експіраторна задишка, візинг, аускультативно:сухі свистячі хрипи, коробковий перкуторний звук |
![]()
Вправи на платформі Wordwoll
Вправа №1 на відповідність (завдання І рівня)
|
|
Запитання |
Правильна відповідь |
|
1 |
Назвіть основний симптом простого бронхіту |
Кашель |
|
2 |
Аускультативно при бронхіоліті ми вислуховуємо |
Величезну кількість дрібноміхурцевих вологих хрипів |
|
3 |
При бронхіоліті симптоми дихальної недостатності переважають над |
Інтоксикацією |
|
4 |
Назвіть ускладнення бронхіоліту |
Пневмоторакс, емфізема, бактеріальна пневмонія |
|
5 |
Захворювання, яке характеризується ущільненням легеневої тканини а також наявністю запального процесу у прилеглій інтерстиціальній тканині |
Пневмонія |
|
6 |
Яка пневмонія має найбільше значення для педіатричної практики |
Позалікарняна пневмонія |
|
7 |
Основне лікування при пневмонії це- |
Антибіотикотерапія |
|
8 |
Який антибіотик є препаратом першої лінії при пневмонії |
Амоксицилін |
|
9 |
Обструкція дихальних шляхів зумовлена |
Набряком слизової, бронхоспазмом, гіперсекрецією |
Вправа № 2 . Двобічні плитки «Ключові слова» (завдання ІІ рівня)
|
|
Запитання |
Правильна відповідь |
|
1 |
Рецидивний бронхіт |
Це бронхіт при якому протягом одного року реєструють 3 і більше епізодів бронхіту |
|
2 |
Бронхіоліт |
Запалення найдрібніших бронхів і бронхіол з обструкцією бронхів і вираженим диспневмонічним синдромом |
|
3 |
Візинг |
Свистяче дихання |
|
4 |
Ступенева антибіотикотерапія |
Коли в перші дні антибіотик вводять в/в а при покращенні стану переходять на пероральний шлях введення того самого антибіотика |
|
5 |
Фізикальні дані |
Дані отримані при перкусії та аускультації |
|
6 |
Ретракція грудної клітки |
Втяжіння грудної клітки (надключичних, підключичних, міжреберних проміжків), свідчить про тяжкість стану |
|
7 |
Грантинг |
Кряхтіння, стогін |
|
8 |
Крепітація |
Патологічний звук, який виникає в легенях унаслідок заповнення альвеол рідиною. На висоті вдиху вислуховується багато дрібних звуків. Це гномонічна ознака пневмонії |
|
9 |
Пуерильне дихання |
У дітей до 5-7 років везикулярне дихання більш гучне і повністю вислуховуються видих і вдих |
|
10 |
Види нормального дихання |
Везикулярне, пуерильтне, бронхіальне |
|
11 |
Патологічні типи дихання |
Жорстке, переривчасте, бронхіальне, амфоричне |
|
12 |
Вологі дрібноміхурцеві хрипи |
Виникають у дрібних бронхах і бронхіолах |
|
13 |
Стридорозне дихання (стридор) |
Грубе шумне дихання з утрудненим вдихом.Спостерігається при звуженні дихальних шляхів |
Вправа № 3. ’’Знайди пару’’(завдання ІІ рівня)
|
|
Малюнок №1 |
Малюнок №2 (пара) |
|
1 |
Небулайзер |
Небула |
|
2 |
Кисневий балон |
Кисневий концентратор |
|
3 |
Сальбутамол |
Обструкція бронха |
|
4 |
Дитина, яка кашляє |
Амброксол |
|
5 |
Дитина з температурою 39 |
Нурофен |
|
6 |
Пульсоксиметр |
Сатурація SpO2 |
|
7 |
Ренегенограма з пневмонією |
Цефтріаксон |
|
8 |
Пневмокок |
Вакцина проти пнневмокока |
|
9 |
Сатурація SpO2 менше 92 |
Машина швидкої допомоги |
|
10 |
Пробірка з кров’ю |
С-реактивний білок, прокальцитонін |
Вправа № 4 Класифікація пневмонії (завдання ІІІ рівня)
Перелік правильних відповідей
|
Позалікарняна (домашня) |
У хворих з імунодефіцитом |
Сегментарна (полісегментарна) |
Лобарна |
|
Госпітальна (нозокоміальна) |
Неускладнена |
Ускладнена |
Інтерстеціальна |
|
Аспіраційна |
Гостра (до 4 тижнів) |
Затяжна( більше 4 тижнів) |
Вогнищева бронхопневмонія |
Заповнити таблички:
За походженням
|
|
|
|
|
|
За поширеністю і характером ураження легеневої тканини
|
|
|
|
|
|
За ускладненням
|
|
|
За перебігом
|
|
|
Тестові завдання до теми ”Гострий бронхіт. Пневмонія.”
( l - ll рівень знань)
І варіант
1. У дитини віком 2 роки температура тіла 380С, в’ялість, розлад сну, тахікардія, вологий кашель, задишка. Шкіра бліда, періоральний ціаноз. Такі симптоми характерні при:
А. назофарингіті
В. гострому бронхіті
С. гострій пневмонії
D. бронхіальній астмі
Е. кашлюку
2. Під час обстеження в дитини визначається укорочення перкуторного звуку, при аускультації – жорстке дихання і дрібнопухирчасті хрипи. Визначте діагноз:
А. гострий ларингіт
В. гострий назофарингіт
С. вогнищева пневмонія
D. гострий бронхіт
Е. обструктивний бронхіт
3. Укажіть, які анатомо-фізіологічні особливості дитячого віку впливають на частий розвиток пневмонії у дітей:
А. недостатня диференціація ацинусів
В. лабільність життєво-важливих центрів нервової системи
С. діафрагмальний тип дихання
D. низький артеріальний тиск
Е. вузький просвіт дихальних шляхів
4. Визначте, який патогенетичний процес розвитку гострої пневмонії в дитини призводить до порушення роботи внутрішніх органів:
А. зменшується газообмін між кров’ю та альвеолярним повітрям
В. бактерії потрапляють у паренхіму легенів
С. виникає запалення набряк
D. розвивається гіпоксія
Е. дегідратації
5. Визначте симптом, за яким можна встановити діагноз пневмонії у дітей:
А. вологий кашель
В. м’язова гіпотонія
С. підвищення температури тіла
D. крепітація при аускультації
Е. сухі свистячі хрипи
6. Диспансерний облік дитини з гострою вогнищевою пневмонією становить:
А. 1 рік
В. 6 міс
С. 1 міс
D. 3 роки
Е. 5 років
7. При якій клінічній формі бронхіту найдоцільніше буде застосувати інгаляційні глюкокортикостероїди
А. гострий (простий) бронхіт
В. гострий обструктивний бронхіт
С. гострий бронхіоліт
D. рецедивуючий бронхіт
8. Рецидивний бронхіт – це такий бронхіт при якому реєструють протягом 1 року:
А. 1 епізод бронхіту
В. 2 епізоди бронхіту
С. жодного епізоду бронхіту
D. 3 і більше епізодів бронхіту
Е. 2 епізоди на 2 роки
9. Для якого бронхіту характерні такі симптоми: свистячий подовжений видих, сухі свистячі та різнокаліберні вологі хрипи, перкуторно – коробковий відтінок перкуторного звуку
А. гострий простий бронхіт
В. гострий обструктивний бронхіт
С. рецидивний бронхіт
D. хронічний бронхіт
Е. гостра пневмонія
10. Назвіть клінічні ознаки бронхіту
А. кашель, виділення мокротиння, порушення прохідності бронхів
В. аускультативно вислуховується крепітація
С. перпкуторно визначається притуплення легеневого звуку
D. гарячка, тахіпное, утруднене дихання, біль в грудній клітці
Е. аускультативно вислуховуються дрібнопухирчасті хрипи
11. Яке захворювання найчастіше виникає у дітей до 1,5-2 років:
А. гостра пневмонія
В. гострий бронхіт
С. хронічний бронхіт
D. гострий простий бронхіт
Е. рецидивний бронхіт
12. Для якого захворювання притаманний продуктивний кашель, який триває понад 3 міс на рік упродовж 2 років
А. гостра пневмонія
В. гострий бронхіт
С. хронічний бронхіт
D. рецидивний бронхіт
Е. гострий простий бронхіт
13. Яке захворювання може розвинутись у дитини з обструктивним бронхітом?
А. гостра пневмонія
В. бронхіальна астма
С. хронічний бронхіт
D. плеврит
Е. емпієма плеври
14. Назвіть препарат, який застосовується для лікування обструктивного бронхіту:
А. сальбутамол
В. лазікс
С. олідетрим
D. анальгін
Е. адреналін
15. Які симптоми свідчать про тяжку пневмонію?
А. аускультативно вислуховуються дрібно-пухирчасті хрипи
В. перкуторно визначається вкорочення легеневого звуку
С. зниження апетиту, гарячка, млявість
D. втяжіння грудної клітки, кряхтіння,роздування крил носа, ціаноз
Е. ослаблене везикулярне або бронхіальне дихання
16. Які зміни в загальному аналізі крові свідчать про пневмококову етіологію пневмонії
А. лейкоцитоз ≥ 15*109/л, збільшення рівня С реактивного білка ≥60-100 мг/л
В. еозинофілія ≥10%
С. ШОЕ – більше 20 мм/год
D. зниження кількості гемоглобіну і зменшення кількості еритроцитів
Е. зсув лейкоцитарної формули вліво
17. Назвіть показник Sat О2 при якому необхідно госпіталізувати дитину?
А. Sat О2 ≤ 95%
В. Sat О2 ≤ 93%
С. Sat О2 ≤ 96%
D. Sat О2 ≤ 94%
Е. Sat О2 ≤ 92%
18. Яка група препаратів є основою лікування пневмонії?
А. антигістамінні препарати
В. глюкокортикоїди
С. спазмолітики
D. антибіотики
Е. муколітики
19. Назвіть препарати першої лінії парентеральної антибіотикотерапії при пневмонії
А. Антибіотики цефалоспоринового ряду ІІ-ІІІ покоління
В. Амоксицилін або ампіцилін
С. Макроліди
D. Цефепім
Е. Аміноглікозиди
20. Яка тривалість гострого перебігу пневмонії?
А. до 4 тижнів
В. до 6 тижнів
С. до 2 місяців
D. до 6 місяців
Е. до 1 року
Тестові завдання до теми “ Гострий бронхіт. Пневмонія.”
( l - ll рівень знань)
lІ варіант
1. Яке захворювання найчастіше виникає у дітей до 1,5-2 років:
А. гостра пневмонія
В. гострий бронхіт
С. хронічний бронхіт
D. гострий простий бронхіт
Е. рецидивний бронхіт
2. Для якого захворювання притаманний продуктивний кашель, який триває понад 3 міс на рік упродовж 2 років
А. гостра пневмонія
В. гострий бронхіт
С. хронічний бронхіт
D. рецидивний бронхіт
Е. гострий простий бронхіт
3. Яке захворювання може розвинутись у дитини з обструктивним бронхітом?
А. гостра пневмонія
В. бронхіальна астма
С. хронічний бронхіт
D. плеврит
Е. емпієма плеври
4. Назвіть препарат, який застосовується для лікування обструктивного бронхіту:
А. сальбутамол
В. лазікс
С. олідетрим
D. анальгін
Е. адреналін
5. Які симптоми свідчать про тяжку пневмонію?
А. аускультативно вислуховуються дрібно-пухирчасті хрипи
В. перкуторно визначається вкорочення легеневого звуку
С. зниження апетиту, гарячка, млявість
D. втяжіння грудної клітки, кряхтіння, роздування крил носа, ціаноз
Е. ослаблене везикулярне або бронхіальне дихання
6. Які зміни в загальному аналізі крові свідчать про пневмококову етіологію пневмонії
А. лейкоцитоз ≥ 15*109/л, збільшення рівня С реактивного білка ≥60-100 мг/л
В. еозинофілія ≥10%
С. ШОЕ – більше 20 мм/год
D. зниження кількості гемоглобіну і зменшення кількості еритроцитів
Е. зсув лейкоцитарної формули вліво
7. Назвіть показник Sat О2 при якому необхідно госпіталізувати дитину?
А. Sat О2 ≤ 95%
В. Sat О2 ≤ 93%
С. Sat О2 ≤ 96%
D. Sat О2 ≤ 94%
Е. Sat О2 ≤ 92%
8. Яка група препаратів є основою лікування пневмонії?
А. антигістамінні препарати
В. глюкокортикоїди
С. спазмолітики
D. антибіотики
Е. муколітики
9. Назвіть препарати першої лінії парентеральної антибіотикотерапії при пневмонії
А. Антибіотики цефалоспоринового ряду ІІ-ІІІ покоління
В. Амоксицилін або ампіцилін
С. Макроліди
D. Цефепім
Е. Аміноглікозиди
10. Яка тривалість гострого перебігу пневмонії?
А. до 4 тижнів
В. до 6 тижнів
С. до 2 місяців
D. до 6 місяців
Е. до 1 року
11. У дитини віком 2 роки температура тіла 380С, в’ялість, розлад сну, тахікардія, вологий кашель, задишка. Шкіра бліда, періоральний ціаноз. Такі симптоми характерні при:
А. назофарингіті
В. гострому бронхіті
С. гострій пневмонії
D. бронхіальній астмі
Е. кашлюку
12. Під час обстеження в дитини визначається укорочення перкуторного звуку, при аускультації – жорстке дихання і дрібнопухирчасті хрипи. Визначте діагноз:
А. гострий ларингіт
В. гострий назофарингіт
С. вогнищева пневмонія
D. гострий бронхіт
Е. обструктивний бронхіт
13. Укажіть, які анатомо-фізіологічні особливості дитячого віку впливають на частий розвиток пневмонії у дітей:
А. недостатня диференціація ацинусів
В. лабільність життєво-важливих центрів нервової системи
С. діафрагмальний тип дихання
D. низький артеріальний тиск
Е. вузький просвіт дихальних шляхів
14. Визначте, який патогенетичний процес розвитку гострої пневмонії в дитини призводить до порушення роботи внутрішніх органів:
А. зменшується газообмін між кров’ю та альвеолярним повітрям
В. бактерії потрапляють у паренхіму легенів
С. виникає запалення набряк
D. розвивається гіпоксія
Е. дегідратації
15. Визначте симптом, за яким можна встановити діагноз пневмонії у дітей:
А. вологий кашель
В. м’язова гіпотонія
С. підвищення температури тіла
D. крепітація при аускультації
Е. сухі свистячі хрипи
16. Диспансерний облік дитини з гострою вогнищевою пневмонією становить:
А. 1 рік
В. 6 міс
С. 1 міс
D. 3 роки
Е. 5 років
17. При якій клінічній формі бронхіту найдоцільніше буде застосувати інгаляційні глюкокортикостероїди
А. гострий (простий) бронхіт
В. гострий обструктивний бронхіт
С. гострий бронхіоліт
D. рецедивуючий бронхіт
18. Рецидивний бронхіт – це такий бронхіт при якому реєструють протягом 1 року:
А. 1 епізод бронхіту
В. 2 епізоди бронхіту
С. жодного епізоду бронхіту
D. 3 і більше епізодів бронхіту
Е. 2 епізоди на 2 роки
19. Для якого бронхіту характерні такі симптоми: свистячий подовжений видих, сухі свистячі та різнокаліберні вологі хрипи, перкуторно – коробковий відтінок перкуторного звуку
А. гострий простий бронхіт
В. гострий обструктивний бронхіт
С. рецидивний бронхіт
D. хронічний бронхіт
Е. гостра пневмонія
20. Назвіть клінічні ознаки бронхіту
А. кашель, виділення мокротиння, порушення прохідності бронхів
В. аускультативно вислуховується крепітація
С. перпкуторно визначається притуплення легеневого звуку
D. гарячка, тахіпное, утруднене дихання, біль в грудній клітці
Е. аускультативно вислуховуються дрібнопухирчасті хрипи
Еталони відповіді
до тестів на тему: «Гострий бронхіт. Пневмонія»
|
|
І варіант |
|
ІІ варіант |
|
1 |
C |
1 |
B |
|
2 |
C |
2 |
C |
|
3 |
A |
3 |
B |
|
4 |
D |
4 |
A |
|
5 |
D |
5 |
D |
|
6 |
B |
6 |
A |
|
7 |
C |
7 |
E |
|
8 |
D |
8 |
D |
|
9 |
B |
9 |
B |
|
10 |
A |
10 |
A |
|
11 |
B |
11 |
C |
|
12 |
C |
12 |
C |
|
13 |
B |
13 |
A |
|
14 |
A |
14 |
D |
|
15 |
D |
15 |
D |
|
16 |
A |
16 |
B |
|
17 |
E |
17 |
C |
|
18 |
D |
18 |
D |
|
19 |
B |
19 |
B |
|
20 |
A |
20 |
A |
Критерії оцінювання тестових завдань І – ІІ рівня складності
Оцінка «5» (відмінно) виставляється, якщо студент дав правильну відповідь на 95 – 100 % запитань.
Оцінка «4» (добре) виставляється, якщо студент дав правильну відповідь на 80 – 94 % запитань.
Оцінка «3» (задовільно) виставляється, якщо студент дав правильну відповідь на 70 – 79 % запитань.
Оцінка «2» (не задовільно) виставляється, якщо студент дав правильну відповідь менше ніж на 70% запитань.
- Матеріали методичного забезпечення основного етапу заняття
Формування професійних навичок і вмінь
(тривалість 90 хвилин)
Проведення професійного тренінгу
ПРАКТИЧНІ ЗАВДАННЯ (МЕТОД КЕЙСУ, ДІЛОВА ГРА, РОБОТА МАЛИМИ ГРУПАМИ, МЕТОД ІНЦИДЕНТ)
Ділова гра
Курація хворого
Напередодні заняття студентам оголошується тема заняття «Гострий бронхіт. Пневмонія» та перелік питань для проведення ділової гри.
Мета заняття: підвищити інтерес студентів до навчання, поглибити рівень підготовки до дисципліни, підвищити якість знань, активізувати самостійну роботу студентів, наблизити навчальний процес до майбутньої практичної діяльності, приймати вірні рішення щодо діагнозу, оцінки стану хворого, надання невідкладної допомоги на догоспіталному етапі.
Для успішної підготовки до ділової гри студентам даний перелік питань для самостійної роботи та вказаний перелік дійових осіб.
Етапи гри
- Вступне слово викладача.
- Розподілення дійових осіб.
- Розігрування конкретних ситуацій.
- Підведення підсумків.
Місце проведення ділової гри:
- Приймальне відділення.
- Дитяче відділеня.
Діючі особи
Приймальне відділення
- Хвора дитина –один студент.
- Мама хворої дитини – один студент.
- Педіатр приймального відділення - 4 студентів
- Медична сестра .
Дитяче відділення
1. Постова медична сестра – один студент
2. Медсестра маніпуляційного кабінету – два студенти.
3. Медсестра процедурного кабінету – два студенти
СИТУАЦІЙНА ЗАДАЧА
![]()
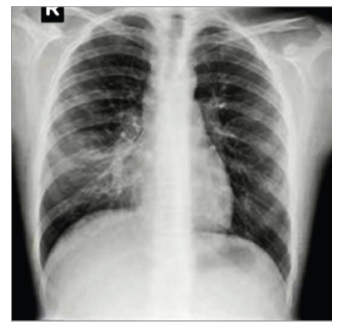 Дівчинка віком 8 років доставлена машиною швидкої допомоги в приймальне відділення на 4-й день хвороби. Спостерігалось підвищення температури до 390, загальна слабкість, кашель, задишка. Сімейним педіатром був діагностований гострий бронхіт, проводилось лікування амоксициліном, мікстурою від кашлю, парацетамолом. Стан дитини не поліпшився, наростали слабість, задишка, температура трималась на фебрильних цифрах і мама дитини звернулась до відділення екстреної медичної допомоги. Відомо,що дитина не має щеплень проти гемофільної інфекції та пневмококу, часто хворіє на ГРВІ та бронхіти. Мама живе з дитиною в гуртожитку.
Дівчинка віком 8 років доставлена машиною швидкої допомоги в приймальне відділення на 4-й день хвороби. Спостерігалось підвищення температури до 390, загальна слабкість, кашель, задишка. Сімейним педіатром був діагностований гострий бронхіт, проводилось лікування амоксициліном, мікстурою від кашлю, парацетамолом. Стан дитини не поліпшився, наростали слабість, задишка, температура трималась на фебрильних цифрах і мама дитини звернулась до відділення екстреної медичної допомоги. Відомо,що дитина не має щеплень проти гемофільної інфекції та пневмококу, часто хворіє на ГРВІ та бронхіти. Мама живе з дитиною в гуртожитку.
При огляді стан дитини середньої тяжкості: задишка, втягнення міжреберних проміжків, участь в акті дихання м’язів живота, частота дихання 35 за хв, шкірні покриви бліді, спостерігається ціаноз носогубного трикутника. Перкуторно: над легенями справа від середини лопатки і донизу – вкорочення перкуторного звуку. Аускультативно: дихання над місцем вкорочення ослаблене, вислуховувались малочисельні, дрібноміхурцеві хрипи та крепітація. Тони серця приглушені, ЧСС 120/хв. Живіт помірно здутий, печінка виступає з-під краю реберної дуги на 2 см, сечовипускання не часте.
Аналіз крові: еритроцити 3,84 *1012л, гемоглобін 120 г/л, колірний показник 1.0, лейкоцити – 16,2*1010л, Е-2%, П-10%, С-56%, Л-28%, М-4%, ШОЕ 25 мм/год.
На рентгенограмі органів грудної клітки справа від 4 - го ребра і до діафрагми визначалася гомогенна середньої інтенсивності інфільтрація легеневої тканини. Корінь правою легені зливався з тінню інфільтрації, межі серця не розширені. (Мал.1)
Проведіть суб’єктивне та обєктивне обстеження дитини. Поставте попередній діагноз. Призначте лабораторне та інструментальне обстеження та лікування.
ЗАВДАННЯ ДЛЯ ДІЮЧИХ ОСІБ
Перший студент (хвора дівчинка 8-ми років) пред’являє скарги, імітує симптоматику захворювання та ускладнень відповідно умови задачі.
Другий студент (мама дитини) - відповідає на запитання лікаря та медсестри при збиранні анамнезу. На пропозицію госпіталізувати – відмовляється.
Легенда
Ваша дитина - дівчинка віком 8 років доставлена машиною швидкої допомоги в приймальне відділення на 4-й день хвороби. Спостерігалось підвищення температури до 380, загальна слабкість, кашель, задишка. Сімейним педіатром був діагностований гострий бронхіт, проводилось лікування амоксициліном, мікстурою від кашлю, парацетамолом. Стан дитини не поліпшився, наростали слабість, задишка, температура трималась на фебрильних цифрах і мама дитини звернулась до відділення екстреної медичної допомоги. Відомо, що дитина не має щеплень проти гемофільної інфекції та пневмококу,часто хворіє на ГРВІ та бронхіти. Мама живе з дитиною в гуртожитку
Приймальне відділення
Педіатр приймального відділення
Завдання для першого студента:
- Проведення суб’єктивного обстеження дитини (збирання паспортних даних, скарг, анамнезу захворювання, анамнезу життя, сімейного анамнезу, матеріально – побутових умов, алергологічного та епідеміологічного анамнезів. матеріально-побутових умов).
- Розпочати об’єктивне обстеження.
- Характер голосу.
- Кашель, його характер (сухий, вологий), денний, нічний, постійний.
- Колір шкірних покривів і слизових оболонок (огляд зіва).
- Дихання носом (вільне, утруднене), характер виділень з носа.
Завдання для другого студента:
Продовжити проведення об’єктивного обстеження:
- Кількість дихань та ЧСС за одну хвилину, співвідношення частоти пульсу і дихання.
- Задишка (інспіраторна, експіраторна, змішана).
- Тип дихання (черевний, грудний, змішаний).
- Форма грудної клітки, симетричність, участь допоміжної мускулатури в акті дихання.
- Пальпація: ригідність, болючість, голосове тремтіння, товщина складки з обох боків.
- Перкусія:
- Порівняльна перкусія – звук ясний легеневий, коробковий, тимпанічний, вкорочений, тупий (вказати локалізацію виявлених змін).
- Аускультація:
- Характер дихання, хрипи (які, локалізація), крепітація, шум тертя плеври (локалізація змін).
Легенда:
При огляді стан дитини середньої тяжкості: задишка, втягнення міжреберних проміжків, участь в акті дихання м’язів живота, частота дихання 35 за хв, шкірні покриви бліді, спостерігається ціаноз носогубного трикутника. Перкуторно: над легенями справа від середини лопатки і донизу – вкорочення перкуторного звуку. Аускультативно: дихання над місцем вкорочення ослаблене, вислуховувались малочисельні, дрібноміхурцеві хрипи та крепітація. Тони серця приглушені, ЧСС 120/хв. Живіт помірно здутий, печінка виступає з-під краю реберної дуги на 2 см, сечовипускання не часте.
Завдання для третього студента:
1.Складіть план обстеження дитини.
2. Прокоментуйте результат загального аналізу крові та рентгенограму
Прокоментуйте результат загального аналізу крові та рентгенограму
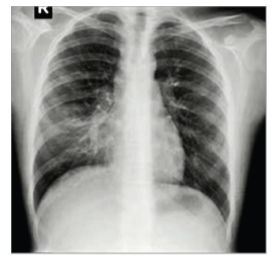
Мал.1.
На рентгенограмі органів грудної клітки справа від 4 - го ребра і до діафрагми визначалася гомогенна середньої інтенсивності інфільтрація легеневої тканини. Корінь правої легені зливався з тінню інфільтрації, межі серця не розширені. (Мал.1)
3.Поставте попередній діагноз та обгрунтуйте його.
4.Повідомте маму, що дитину необхідно госпіталізувати у дитяче відділення.
Завдання для четвертого студента.
Після повідомлення про госпіталізацію ви направляєте дитину в дитяче відділення, але мама відмовляється від госпіталізації і просить лікаря призначити лікування вдома. Лікар переконує матір в необхідності стаціонарного обстеження та лікування. При згоді матері на госпіталізацію лікар призначає лікуванняє
ДИТЯЧЕ ВІДДІЛЕНЯ
МЕДСЕСТРА МАНІПУЛЯЦІЙНОГО КАБІНЕТУ
Завдання для п’ятого студента. Проведіть вибірку з листка лікарських призначень Введіть дитині в/м’язово 800 тис.ОД цефотаксиму без проведення проби на чутливість до антибіотика
Завдання для студента (хвора дитина): через декілька хвилин після ін’єкції ви жалієтесь на слабкість,запаморочення, утруднене дихання, висипання на шкірі та свербіж, свистячі дистанційні хрипи (імітуєте картину анафілактичного шоку)
Завдання для пятого студента:
1. ВИ надаєте дитині положення на спині,підкладаєте під ноги подушку і приступаєте до оцінки вітальних функцій за алгоритмом АВСДЕ
У пацієнтів з анафілаксією слід негайно оцінити функції дихальних шляхів, дихання, кровообігу. Смерть настає в результаті ураження верхніх дихальних шляхів, нижніх дихальних шляхів та/або внаслідок серцевосудинних порушень.Визначте масу дитини.Покличте колег на допомогу і дайте їм необхідні вказівки
Ви обстежуєте ротову порожнину,проводите аускультацію легень і серця,вимірюєте АТ (70/40), пульсоксиметром визначаємо сатурацію кисню (92%) викличте реанімаційну бригаду.
Проводити моніторинг:
Пацієнти з анафілаксією потребують постійного моніторингу вітальних функцій та переведення до відділення інтенсивної терапії. Тривалість моніторингу при анафілаксії в відділенні реанімації з наступним переводом до відділення алергології: пацієнти з дихальною недостатністю - 6-8 годин; пацієнти з нестабільністю кровообігу - 12-24 години
Сказати голосно: Далі провожу перевірку вітальних функцій за алгоритмом АВСDЕ Госпіталізація у відділення інтенсивної терапії
Завдання для шостого студента:
Проведіть першу лінію лікування з епінефрином внутрішньом’язово. Розрахуйте дозу.
- Взяти шприц з адреналіном і голосно сказати:
«Вводжу розчин адреналіну в дозі 0,3 мл внутрішньом’язово у передньолатеральну ділянку стегна.» і голосно назвати час введення дози
Завдання для сьомого студента:
Проведіть другочергове лікування (ІІ лінію).
- Надайте положення пацієнту.
- Перекладіть подушку під ноги/ переведіть ножний кінець ліжка у підвищене положення
- Викличте реанімаційну бригаду.
- Дайте хворому кисень і голосно скажіть «Потік 100% кисню 6-8 л\хв»
Завдання для восьмого студента:
Надайте інфузійну підтримку
- Інфузійна підтримка
Внутрішньовенні рідини повинні бути введені пацієнтам із серцевосудинною нестабільністю. Рідини, які слід обирати в даному випадку, це електроліти, і вони повинні бути введені у болюсах 20 мл/кг (5-10 мл/кг в перші 5-10 хвилин дорослому; 10 мл/кг дитині).
- Взяти фізіологічний розчин в м’якому флаконі і приєднати до системи для інфузії і голосно сказати: «Для швидкого введення 0,9% розчину натрію хлориду в дозі 10 мл/кг стискаю флакон»
Завдання для дев’ятого студента:
Проведітть інгаляцію через небулайзер з вентоліном. Вміст небули з вентоліном 2,5мг. помістити в ємкість небулайзера і додати 3мл. фізіологічного розчину.
Завдання для десятого студента:
Проведіть третьочергове лікування (ІІІ лінія).
- Введіть дитині антигістамінний препарат – розчин клемастину 2.0 внутрішньо венно.
- Глюкокортикостероїди широко використовуються при анафілаксії. Парентеральне введення ГКС може бути призначене, як тільки були проведені перша і друга лінії лікування.
ПІДВЕДЕННЯ ПІДСУМКІВ
Після закінчення ділової гри викладач разом зі студентами обговорюють результати проведеної роботи. Проводиться аналіз надання допомоги кожним студентом. Студенти виступають в ролі експертів:вони самостійно висловлюють свої думки та судження щодо проведених заходів по наданню екстреної допомоги при анафілаксії. Вислухавши позиції учасників гри, викладач виправляє помилки, уточнює, доповнює відповіді студентів та робить підсумки досягнень студентів.
|
Алгоритм надання екстреної допомоги при анафілаксії |
||||
|
Анафілаксія – це тяжка форма, загрозлива для життя, генералізованої або системної реакції гіперчутливості, яка характеризується швидким початком з небезпечними для життя порушеннями дихання та кровообігу, і, як правило, пов’язана з проявами на шкірі та слизових оболонках. Основні тригери: харчові продукти, ЛЗ і отруту перетинчастокрилих комах, а в 20 % – тригер неможливо ідентифікувати. Оцінка вітальних функцій за алгоритмом ABCDE. У пацієнтів з анафілаксією слід негайно оцінити функції дихальних шляхів, дихання, кровообігу. Смерть настає в результаті ураження верхніх дихальних шляхів, нижніх дихальних шляхів та/або внаслідок серцевосудинних порушень. Визначити вагу дитини. Покликати на допомогу. |
||||
|
Клінічні критерії діагностики анафілаксії. |
||||
|
Варіант А: гострий початок (від декількох хвилин – до декількох годин) з 3 наступними критеріями:
одночасно (наприклад, генералізована кропив’янка, свербіж, набряк губ, язика, язичка);
швидкості видиху, гіпоксемія);
|
Варіант Б: одразу після контакту з ймовірним алергеном (від декількох хвилин – до декількох годин) визначають 2 або більше наступні критерії:
бронхоспазм, стридор, зниження максимальної швидкості видиху, гіпоксемія);
непритомність, нетримання сечі);
|
Варіант В: знижений АТ після впливу відомого алергену для цього пацієнта (від декількох хвилин – до декількох годин): а) немовлята і діти: низький систолічний АТ (із урахуванням віку) або більш, ніж 30 %-ве зниження систолічного АТ* *Низький систолічний АТ для дітей визначається як менше 70 мм рт.ст. для дітей від 1- го місяця до 1-го року; менше ніж (70 мм рт.ст. + [2*вік]) для дітей від 1-го до 10-ти років; менше 90 мм рт.ст. для дітей від 11-ти до 17-ти років. б) дорослі: систолічний АТ менше 90 мм рт.ст. або зниження більше ніж 30 % в порівнянні з базовим тиском людини. |
||
|
План дій в залежності від стану пацієнта |
Необхідні дії |
|||
|
Першочергове лікування (І лінія) |
||||
|
1 |
Рекомендується перша лінія лікування з епінефрином внутрішньом’язово. Доза 0,01 мл/кг, при використанні аутоінєктора з епінефрином: якщо вага до 7,5 кг – 0,15 мл, якщо 25-30 кг – 0,3 мл.Введення адреналіну при необхідності можна повторити через 5 – 10хв |
Взяти шприц з адреналіном і голосно сказати «Вводжу розчин адреналіну в дозі 0,3 мл внутрішньом’язово у передньолатеральну ділянку стегна.» і голосно назвати час введення дози |
||
|
Другочергове лікування (ІІ лінія) |
||||
|
2 |
- нестабільність кровообігу: на спині з піднятими нижніми кінцівками - дихальна недостатність: позиція «сидячи» |
Перекласти подушку під ноги/ перевести ножний кінець ліжка у підвищене положення |
||
|
|
-пацієнт втратив свідомість: рятівне положення на боці |
|
|
3 |
Всім пацієнтам з анафілаксією слід вводити високу концентрацію кисню через маску до 6-8 літрів за хвилину. Маска повинна бути відповідного розміру. Її слід правильно та щільно надіти на обличчя пацієнта. |
Надіти кисневу маску на обличчя і голосно сказати: «Потік 100% кисню 6–8 л/хв.» |
|
4 |
Внутрішньовенні рідини повинні бути введені пацієнтам із серцевосудинною нестабільністю. Рідини, які слід обирати в даному випадку, це електроліти, і вони повинні бути введені у болюсах 20 мл/кг (5-10 мл/кг в перші 5-10 хвилин дорослому; 10 мл/кг дитині). |
Взяти фізіологічний розчин в м’якому флаконі і приєднати до системи для інфузії і голосно сказати: «Для швидкого введення 0,9% розчину натрію хлориду в дозі 10 мл/кг стискаю флакон» |
|
|
|
|
|
Третьочергове лікування (ІІІ лінія) |
||
|
5 |
|
Взяти шприц з клемастином і голосно сказати: «Ввожу внутришньовенно клемастин 2 мл» |
|
6 |
2. Глюкокортикостероїди широко використовуються при анафілаксії. Парентеральне введення ГКС може бути призначене, як тільки були проведені перша і друга лінії лікування. Метилпреднізолон 1-2 мг/кг. |
Взяти шприц з ГКС і голосно сказати: «Ввожу внутришньовенно гідрокортизон 2 мг/кг, (або метилпреднізолон 1 мг/кг) |
|
7 |
Моніторинг. Пацієнти з анафілаксією потребують постійного мониторингу вітальних функцій та переведення до відділення інтенсивної терапії. Тривалість моніторингу при анафілаксії в відділенні реанімації з наступним переводом до відділення алергології: - пацієнти з дихальною недостатністю - 6-8 годин; - пацієнти з нестабільністю кровообігу - 12-24 години |
Сказати голосно: Далі провожу перевірку вітальних функцій за алгоритмом АВСDЕ Госпіталізація у відділення інтенсивної терапії |
Еталон відповіді третього студента
План обстеження дитини при пневмонії
1. Загальний аналіз крові.
2. Загальний аналіз сечі.
3. Аналіз калу на яйця глистів.
4. Рентгенографія органів грудної клітки.
5. Спірографія.
6. ЕКГ.
7. Контроль за сатурацією кисню
Еталон відповіді четвертого студента
План лікування дитини при пневмонії
Лікування пневмоній
Режим - ліжковий, при достатній аерації приміщення.
Положення хворого у ліжку - підвищене.
Забезпечення дитині вільного носового дихання.
Велика кількість теплої рідини у вигляді морсів, чаю, соків.
Їжа повинна відповідати віку дитини, бути повноцінною, легкозасвоюваною, збагаченою вітамінами.
У боксі з дитиною раннього віку при важкій чи середній тяжкості хвороби, повинна знаходитися мати.
Необхідно передбачити можливість регулярного опромінення боксу ртутно-кварцовою лампою, провітрювання приміщення і проведення інших санітарно-гігієнічних заходів, спрямованих на запобігання перехресного інфікування дитини.
1. Дезінтоксикаційна терапія
2. Антибактеріальна терапія повинна бути послідовною, ступінчатою
Основні групи антибіотиків, які можуть бути використані (у ранжированій послідовності):
- напівсинтетичні пеніциліни,
- напівсинтетичні пеніциліни з клавулановою кислотою,
- цефалоспорини,
- макроліди,
- аміноглікозиди II - III покоління
СТУПІНЧАТА АНТИБІОТИКОТЕРАПІЯ
Цефтріаксон 1 г в/в інфузія крапельно (!) 1 раз на добу протягом ~ 3 діб за умов клінічного покращення
з 4-ї доби: цефподоксима проксетил суспензія 125 мг per os 2 р. на добу ~ 7-10 діб.
ОРАЛЬНІ ЦЕФАЛОСПОРИНИ
|
1 генерація |
Цефалексин Цефадроксил |
|
2 генерація |
Цефуроксима аксетил Цефаклор |
|
3 генерація |
Цефподоксима проксетил Цефіксим Цефтібутен Цефдінір |
.
- Цефотаксим 800тис.ОД 2 рази на добу внутрішньом’язево.
- Відхаркувальні засоби: сироп амброксолу 5мл. 3 рази на добу.
- Нурофен при температурі вище 38,5 по 10 мл per os.
- Піковіт 7 плюс по 1 таблетці 1раз на добу після прийому їжі.
- Інгаляції через небулайзер з лазолваном.
- Пробіотики у разі необхідності.
Робота студентів над вирішенням клінічних кейсів
Робота малими групами з елементами рольової гри
Проведення професійно-практичного тренінгу
Матеріали методичного забезпечення основного етапу заняття: таблиці, слайди, демонстраційна апаратура, лабораторні дані, результати спірографічного дослідження, рентгенограми, контрольні клінічні кейси.
Викладач розподіляє студентів на малі групи (2-3чол), кожна з яких отримує клінічний кейс із завданнями. Студенти малої групи отримують різні ролі — фельдшера, лікаря- педіатра, мами хворої дитини чи самої дитини
Студенти самостійно збирають анамнез, проводять обстеження хворого та диференційну діагностику (обстеження дитини проводити відповідно схеми протокола). Після обстеження дитини кожна група доповідає результати своєї роботи: попередній діагноз з обгрунтуванням, пропонують план обстеження та лікування.
Практичні роботи (завдання), які виконуються на занятті:
- збір анамнезу
- об’єктивне обстеження
- визначення попереднього клінічного діагнозу
- складання плану обстеження
- визначення тактики лікування
- ведення медичної документації
Інші студенти виступають у ролі експертів: вони ставлять додаткові запитання, висловлюють свою думку, доповнюють відповіді. Увага студентів звертається на особливості клініки, діагностики і диференційної діагностики бронхітів у дітей.
Викладач контролює всі проведені роботи у групах і попереджає виникнення ускладнень. Він виступає в ролі арбітра (задає допоміжні запитання, та допомагає в разі невірних відповідей). На заключному етапі викладач оцінює роботу кожного студента у групах.
Схема протоколу обстеження дихальної системи дитини
1. Зібрати скарги
2.Зібрати анамнез життя та хвороби.
3.Провести об’єктивне обстеження:
- Характер голосу.
- Кашель, його характер (сухий, вологий), денний, нічний, постійний.
- Колір шкірних покривів і слизових оболонок.
- Дихання носом (вільне, утруднене), характер виділень з носа.
- Кількість дихань та ЧСС за одну хвилину, співвідношення частоти пульсу і дихання.
- Задишка (інспіраторна, експіраторна, змішана).
- Тип дихання (черевний, грудний, змішаний).
- Форма грудної клітки, симетричність, участь допоміжної мускулатури в акті дихання.
- Пальпація: ригідність, болючість, голосове тремтіння, товщина складки з обох боків.
- Перкусія:
- Порівняльна перкусія – звук ясний легеневий, коробковий, тимпанічний, вкорочений, тупий (вказати локалізацію виявлених змін).
- Аускультація:
- Характер дихання, хрипи (які, локалізація), крепітація, шум тертя плеври (локалізація змін).
- Бронхофонія.
4. Інтерпретація даних допоміжного лабораторно-інструментального обстеження
5. Висновок.
КЛІНІЧНИЙ КЕЙС № 1
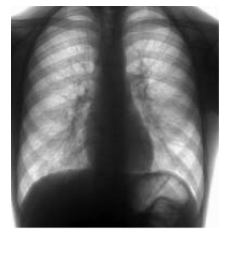 Мама з дитиною 5 років звернулась до фельдшера з приводу кашлю, нежитю, підвищення температури тіла до 37,5 Хворіє протягом 4 днів.
Мама з дитиною 5 років звернулась до фельдшера з приводу кашлю, нежитю, підвищення температури тіла до 37,5 Хворіє протягом 4 днів.
 Стан дитини задовільний. Шкіра бліда, видимі слизові оболонки помірно гіперемійовані.Дихання через ніс дещо утруднене При перкусії грудної клітки спостерігається ясний легеневий звук; при аускультації - жорстке дихання ,поодинокі сухі хрипи та різнокаліберні вологі хрипи в невеликій кількості ЧД — 36 за 1 хв, ЧСС - 110 за хв. Межі відносної серцевої тупості в нормі, тони серця ясні.
Стан дитини задовільний. Шкіра бліда, видимі слизові оболонки помірно гіперемійовані.Дихання через ніс дещо утруднене При перкусії грудної клітки спостерігається ясний легеневий звук; при аускультації - жорстке дихання ,поодинокі сухі хрипи та різнокаліберні вологі хрипи в невеликій кількості ЧД — 36 за 1 хв, ЧСС - 110 за хв. Межі відносної серцевої тупості в нормі, тони серця ясні.
За даними рентгенограми органів грудної клітки спостерігається посилений бронхолегеневий малюнок.
Завдання.
1.Зберіть скарги у матері , анамнез хвороби та життя.
2.Проведіть обєктивне обстеження дихальної системи дитини за протоколом(оцініть загалний стан, проведіть перкусію та аускультацію легень тощо).
3.Проаналізуйте отримані дані та поставте попередній діагно
4.Назвіть діагностичні критерії даного захворювання.
5 Складіть план обстеження та лікування.
6.Продемонструйте алгоритм визначення ЧДР таЧСС. Назвіть нормальні показники.
Еталон відповіді до клінічного кейсу №1
Діагноз: Гострий бронхіт.
Діагностика гострого простого бронхіту у дітей:
|
Прояви |
|
|
Скарги |
Кашель, субфебрильна температура, нежить, утруднене носове дихання |
|
Огляд |
відсутні ознаки дихальної недостатності і симптоми інтоксикації, субфебрильна температура |
|
Перкусія |
Ясний легеневий тон |
|
Аускультація |
Жорстке дихання. Хрипи: симетричні, розсіяні, змінюються при кашлі; сухі та вологі дрібно та середньо пухирчасті |
|
Гемограмма |
Лімфоцитоз при вірусній етіології. Лейкоцитоз, нейтрофільоз, зрушення в лейкоцитарній формулі вліво, прискорене ШОЕ при бактеріальній етіології |
|
Рентгенографія |
посилення легеневого малюнка по ходу бронхолегеневих структур, перибронхіальна, периваскулярна інфільтрація, збільшення інтенсивності, втрата структурності, розширення коренів легень. |
|
Бронхоскопія |
При вірусних бронхітах (катаральний ендобронхіт): гіперемія, набряк слизової оболонки, вона нерівномірно вкрита тонким шаром прозорого слизу, рельєф не змінений При бактеріальних бронхітах (катарально-гнійний ендобронхіт): гіперемія, набряк, втрата рельєфності, деяке звуження просвіту часткових бронхів, слизова оболонка вкрита слизово- гнійними нашаруваннями |
Лікування простого бронхіту:
- Ліжковий режим на період гарячки;
- Дієта молочно-рослинна з рясним питвом.
- Антибіотикотерапія (за показаннями):
- Ентерально: амоксицилін, «захищені» пеніциліни (амоксіклав, аугментин), цефалоспорини ІІ, ІІІ покоління (цефодокс, зіннат), при атипових збудниках макроліди (макропен, азитроміцин, роваміцин).
5. Відхаркувальні засоби (амброксол).
6. Вітаміни групи С, А, Е, В.
7. Антигістамінні препарати (згущають мокротиння, підсушують слизову), показані при алергії.
8. Фізіотерапія: інгаляції.
9. Вібраційний масаж з постуральним дренажем.
КЛІНІЧНИЙ КЕЙС № 2

 У дитини 2 років підвищилась температура тіла до 37,50, з’явилися нежить, сухий частий кашель. На тлі лікування парацетамол, (мікстура від кашлю, вітаміни) на 2-гу добу хвороби стан дитини погіршився – посилився кашель, приєднались задишка, шумне дихання із подовженим свистячим видихом, ціаноз шкіри. Був викликаний лікар швидкої допомоги, який спостерігав роздування крил носа, втягнення міжреберних проміжків при диханні, емфізематозне здуття грудної клітки, коробковий перкуторний звук, розсіяні сухі свистячі і різнокаліберні вологі хрипи з обох боків на тлі подовженого видиху.
У дитини 2 років підвищилась температура тіла до 37,50, з’явилися нежить, сухий частий кашель. На тлі лікування парацетамол, (мікстура від кашлю, вітаміни) на 2-гу добу хвороби стан дитини погіршився – посилився кашель, приєднались задишка, шумне дихання із подовженим свистячим видихом, ціаноз шкіри. Був викликаний лікар швидкої допомоги, який спостерігав роздування крил носа, втягнення міжреберних проміжків при диханні, емфізематозне здуття грудної клітки, коробковий перкуторний звук, розсіяні сухі свистячі і різнокаліберні вологі хрипи з обох боків на тлі подовженого видиху.
Число дихання 48/хв, пульс 122/хв, тни серця ритмічні, приглушені. Живіт помірно здутий, мякий не болючий. Печінка виступає з-під краю реберної дуги на 1,5 см.
Завдання.
1. Зберіть скарги у матері , анамнез хвороби та життя.
2. Проведіть об’єктивне обстеження дихальної системи дитини за протоколом(оцініть загалний стан, проведіть перкусію та аускультацію легень тощо).
3. Проаналізуйте отримані дані та поставте попередній діагноз
4. Назвіть діагностичні критерії даного захворювання.
5. Складіть план обстеження та лікування.
6. Продемонструйте інгаляцію сальбутамолу через спейсер.
Еталон відповіді до клінічного кейсу № 2
Діагноз: Гострий обструктивний бронхіт
Гострий обструктивний бронхіт: - це форма ураження бронхів, при якій спостерігаються клінічні ознаки обструкції за рахунок бронхоспазму, набряку слизової оболонки і / або гіперсекреції слизу.
Клінічні прояви
1. Свистячий і подовжений видих, що чути на відстані - в англомовній літературі wheezing;
2. Участь допоміжної мускулатури в акті дихання; задуха носить помірний характер, ціаноз відсутній;
3. Кашель сухий, нападоподібний, тривалий, стає вологим на 5-7 день.
Лікування обструктивного бронхіту
Загальні принципи як при гострому бронхіті.
- Дієта – гіпоалергенна.
- Призначення препаратів, що мають бронхолітичну дію для зняття обструкції:
β2 адреноміметики короткої дії в інгаляціях: сальбутамол (вентолін, беротек) через спейсер або небулайзер;
Інгаляційні холінолітики – атровент;
Метилксантити – еуфілін, теофілін;
3. В разі неефективності призначають топічні кортикостероїди інгаляційно: будесонід, пульмікорт.
4. Парентерально дексаметазон, преднізолон.
5. Масаж вібраційний з постуральним дренажем.
6. АБТ в разі неускладнених форм непоказана.
Профілактика: гіпоалергенні умови життя, гіпоалергенна дієте, лікування кетотіфеном 3-4 місяці, санація хронічних вогнищ інфекції.



КЛІНІЧНИЙ КЕЙС№ 3
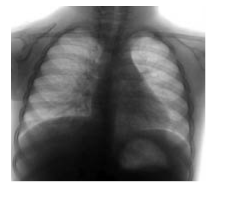 Дитина віком 3 міс госпіталізована з приводу задишки, кашлю, кволості. Захворіла за 2 доби до цього. Підвищилась температура тіла, з'явились задишка і кашель. Лікували домашніми методами. Дитина від IV доношеної вагітності, маса при народженні
Дитина віком 3 міс госпіталізована з приводу задишки, кашлю, кволості. Захворіла за 2 доби до цього. Підвищилась температура тіла, з'явились задишка і кашель. Лікували домашніми методами. Дитина від IV доношеної вагітності, маса при народженні
 — 3600 г. Стан тяжкий. Шкіра бліда, ціаноз носогубного трикутника. Трофіка знижена (маса тіла 5300 г). ЧД 80 в 1 хв з участю допоміжних м'язів. Дихання поверхневе. При перкусії -коробковий перкуторний звук, при аускультації - дихання жорстке, видих подовжений, над усією поверхнею легень велика кількість дрібнопухирчастих вологих хрипів. Межі відносної серцевої тупості: права — парастернальна лінія, верхня - II ребро, ліва - на 2 см назовні від лівої середньоключичної лінії. Тони серця приглушені, ЧСС —
— 3600 г. Стан тяжкий. Шкіра бліда, ціаноз носогубного трикутника. Трофіка знижена (маса тіла 5300 г). ЧД 80 в 1 хв з участю допоміжних м'язів. Дихання поверхневе. При перкусії -коробковий перкуторний звук, при аускультації - дихання жорстке, видих подовжений, над усією поверхнею легень велика кількість дрібнопухирчастих вологих хрипів. Межі відносної серцевої тупості: права — парастернальна лінія, верхня - II ребро, ліва - на 2 см назовні від лівої середньоключичної лінії. Тони серця приглушені, ЧСС —
185 за 1 хв. На рентгенограмі легень - тіні в обох легенях відсутні, посилений бронхолегеневий малюнок.
Завдання
1. Зберіть скарги у матері , анамнез хвороби та життя.
2. Проведіть об’єктивне обстеження дихальної системи дитини за протоколом(оцініть загалний стан, проведіть перкусію та аускультацію легень тощо).
3. Проаналізуйте отримані дані та поставте попередній діагноз
4. Назвіть діагностичні критерії даного захворювання.
5. Складіть план обстеження та лікування.
6. Продемонструйте інгаляцію будесоніду через небулайзер.
7. Провідні синдроми які обтяжують перебіг захворювання.
Еталон відповіді до клінічного кейсу № 3
Діагноз: Гострий бронхіоліт. 2. Дихальна і серцево - судинна недостатність.
Гострий бронхіоліт: - це форма ураження дрібних бронхів як варіант обструктивного бронхіту, переважно у дітей до 2 років з різко вираженою дихальною недостатністю.
Бронхіоліт – клінічні прояви:
- Катаральний синдром виражений помірно;
- Температура нормальна або субфебрильна Гострий, зрідка до 38°С.
- Значно виражена дихальна недостатність: задуха експіраторна, в акті дихання приймають участь крила носа, допоміжна мускулатура, є втяжіння міжреберних проміжків, спостерігається ціаноз носогубного трикутника.
- Виявляються ознаки зниженої бронхіальної прохідності: горизонтальне розташування ребер, низьке стояння діафрагми, розширення в передньозадньому розмірі грудної клітки;
- Коробковий відтінок при перкусії;
- Аускультативно: дифузні, вологі незвучні дрібно пухирчасті хрипи, можуть бути сухі хрипи над всією поверхнею легень;
Тахікардія різко виражена, тони послаблені
Лікування гострого бронхіоліту:
1. Госпіталізація.
2. Дієта повноцінна, відповідно до віку дитини, збагачена вітамінами, висококалорійна. У стаціонарі – дієта № 5.
3. Інгаляції зволоженого кисню.
4. Препаратами першої лінії є β2-агоністи. Препаратом вибору слід вважати сальбутамол (по 2-4 дози через 20 хв при використанні дозованого інгалятора; по 0,15 мг/кг (максимально 5 мг) або 0,03 мл/кг 0,5% розчину в 3 мл ізотонічного розчину через небулайзер).
5. Або антихолінергічні препарати (атровент (іпратропію бромід) в інгаляціях по 0,25 мг дітям раннього віку і по 0,5 мг – старшим, у 3 мл ізотонічного розчину натрію хлориду кожні 20 хв).
6. Глюкокортикоїди (преднізолон – 1 мг/кг кожні 4-6 год, болюсна доза 2 мг/кг) одночасно з початком лікування β2-агоністами аб ж в/в у випадку неефективності їх використання протягом 1 год.
7. Еуфілінізація у випадках резистентності бронхоспазму до інгаляцій β2-агоністів, кортикостероїдів або при проблемах у проведенні штучної вентиляції легень.
8. Оральна регідратація або, за необхідності, інфузійна терапія з метою корекції водно-електролітного обміну
9.Антибактеріальні препарати: цефалоспорини (цефазолін, цефтриаксон), напівсинтетичні пеніциліни (амоксицилін; аугментин, амоксиклав (амоксицилін + кислота клавуланова) тощо).
КЛІНІЧНИЙ КЕЙС № 4
Дитині 7 років. Захворіла за 2 тижні до госпіталізації в клініку. З'явились нежить, кашель, потім підвищилась температура тіла до 38 °С. Дитина стала кволою, погіршився апетит. З анамнезу відомо, що дитина хворіє З -4 рази в році з однотипним клінічним перебігом захворювання. При огляді шкірні покрови бліді. ЧД - 26 за 1 хв. Над легенями при перкусії з обох боків прослуховується легеневий звук, при аускультації — розсіяні сухі і вологі різнокаліберні хрипи. Тони серця ясні, ритмічні; ЧСС—86 за 1 хв. За даними рентгенограми органів грудної клітки: осередків тіней нема, корені легень щільні.
Завдання
1. Зберіть скарги у матері, анамнез хвороби та життя.
2. Проведіть об’єктивне обстеження дихальної системи дитини за протоколом(оцініть загалний стан, проведіть перкусію та аускультацію легень тощо).
3. Проаналізуйте отримані дані та поставте попередній діагноз
4. Назвіть діагностичні критерії даного захворювання.
5. Складіть план обстеження та лікування.
6. Провідні синдроми які обтяжують перебіг захворювання.
7. Продемонструвати проведення порівняльної аускультації.
8. Назвіть типи нормального та патологічного дихання та види додаткових шумів.
Еталон відповіді до клінічного кейсу № 4
Діагноз: Рецидивуючий бронхіт.
Рецидивуючий бронхіт: - це бронхіт, що повторюється не менше 3 рази на рік, без клінічних ознак обструкції і має схильність до затяжного, більше як 2 тижні, перебігу.
Клінічні прояви: Клінічна картина рецидиву захворювання складається із симптомів гострого бронхіту. Рецидив часто затягується на 3-4 тижніі більше. Клінічні ознаки ГРВІ (риніт, гіперемія горла та ін.), передують рецидиву захворювання, і в основному проходять на багато раніше клінічних ознак бронхіту. Сезонність рецидивів співпадає із сезонністю ГРВІ (грудень, січень, лютий, листопад).
Рецидив захворювання починається із помірної лихоманки. Дуже рідко температура буває високою. Можливі рецидиви бронхіту і без підвищення температури. Можлива тривала субфебрильна лихоманка. Загальний стан дитини мало порушений.
1 ) Провідний симптом - кашель, спочатку сухий, більшу частину періоду загострення вологий, зі слизистим або слизисто-гнійним мокротинням
2) Перкуторний звук над легенями не змінений або з невеликим коробковим відтінком.
3) Аускультативна картина також різноманітна. Часто на фоні жорсткого дихання чути грубі сухі і середньо- та крупнопухирчаті вологі хрипи з обох сторін. Аускультативна картина в легенях перемінлива.
В міжрецидивний період може спостерігатися кашльова готовність: поява кашлю при охолодженні, при фізичному навантаженні, при нервово-психічному напруженні, що є ознакою підвищеної реактивності бронхів.
Лікування рецидивуючого бронхіту
На стаціонарно-поліклінічному етапі в період загострення призначають:
1. Відхаркувальні та муколітичні препарати синтетичного та рослинного походження (амброксол, ацетилцистеїн, бромгексин, карбоцистеїн, гвайфенезин, корінь алтеї, препарати плюща, препарати подорожника, їхні комбінації та ін.), широко застосовують амброксол та інші.
2. Антиоксиданти (вітаміни групи В, С, Е, А, унітіол).
3. Імунокоректори (імунал, гропринозин, рибомуніл, бронхомунал)
4. Застосування лазерної акупунктури на біологічно активні точки, які пов’язані з системою дихання та імунітету, а також гідролазерний душ.
На етапах реабілітації застосовують методи загартовування, призначають мембраностабілізатори, антиоксиданти, детоксиканти, еубіотики, препарати, що стимулюють функцію кори наднирників та адаптаційно-захисних функцій організму, лікувальну дихальну гімнастику, кінезотерапію, лікування в місцевих пульмонологічних санаторіях та на південному
Муколітичні засоби

Антибіотикотерапія
 Небулайзер - це інгалятор, що забезпечує розпилення в повітрі лікарських препаратів у вигляді найдрібніших частинок (парова хмарка), які потрапляють в бронхи та легені
Небулайзер - це інгалятор, що забезпечує розпилення в повітрі лікарських препаратів у вигляді найдрібніших частинок (парова хмарка), які потрапляють в бронхи та легені
У небулайзері є спеціальна капсула, в яку вводиться лікарський препарат або суміш фізрозчину з діючою речовиною. В залежності від характеру захворювання, лікар призначить потрібний препарат і співвідношення кількості фізрозчину і ліки. Для інгаляцій використовують стерильний фізрозчин, щоб розвести ліки його набирають одноразовим стерильним шприцом, проткнув кришечку пляшки з фізіологічним розчином.
Для інгаляції використовують розчини кімнатної температури.
Зазвичай в комплект приладу входять насадки для інгаляції верхніх дихальних шляхів (горло і ніс) у вигляді маски, а для інгаляції нижніх (бронхи, легені або трахея) — у вигляді мундштука. Щоб робити інгаляції діткам, які не досягли 3 років, передбачені маски, спеціально сконструйовані для малюків.
Коли дитина хвора і йому призначена інгаляція, то її краще робити в положенні «сидячи». У такій позі легені дитини розправляються і площа впливу лікарського препарату збільшується. Сеанс інгаляції повинен займати 5-10 хвилин. Таких сеансів слід провести 5-10. Так як інгаляція — це фізіотерапевтична процедура, то після неї потрібно відпочити. В цей час краще полежати, не вживати їжу і постаратися помовчати.
 Для того, щоб небулайзер довго і ефективно працював, є кілька заборон.
Для того, щоб небулайзер довго і ефективно працював, є кілька заборон.
- Не можна використовувати для розведення лікарських форм звичайну воду, в тому числі кип’ячену і дистильовану, щоб не спровокувати бронхоспазм.
- Інгаляції не проводять, якщо температура підвищена більш, ніж 37,5.
- Не можна вводити в небулайзер ефірні масла, це зіпсує прилад і викличе подразнення слизової оболонки бронхів.
- Для небулайзера можна використовувати тільки готові форми, наприклад сальбутамол.
 Спейсер
Спейсер
Спейсер є допоміжним пристроєм для інгалятора. Спейсер – камера, яка слугує проміжним резервуаром для аерозолю лікарської речовини. Ліки із дозованого інгалятора поступають в спейсер, а потім вдихаються пацієнтом.
Спейсер використовують з ціллю забезпечення максимальної ефективності і безпечності при використанні дозованих аерозольних інгаляторів.
Ці пристрої уповільнюють швидкість частинок аерозолю і зменшують їх розмір, сприяють повнішому випаровуванню пропеленів.
Примітка: якщо необхідно зробити більше однієї дози, зробити паузу на 1 хвилину перед прийняттям другої дози.
 5. Зніміть ковпачок наконечника.
5. Зніміть ковпачок наконечника.
6. Щільно обхватіть губами наконечник, щоб створити хорошу ізоляцію.
7. Вдихніть глибоко через ротову порожнину зі сторони розпірної деталі спейсера, витягніть розпірну частину спейсера із ротової порожнини і затримайте дихання на глибині вдиху скільки зможете.
8. Зробіть повільний видих.

 Пульсоксиметр – це пристрій, який застосовується для діагностики бронхіальної обструкції. Проводиться при оцінюванні газового складу артеріальної крові, виявляють гіпоксемію, гіпо- чи гіперкапнію залежно від тяжкості процесу. Застосування методу пульсової оксиметрії дає змогу виявити ступінь насичення артеріальної крові в перебігу захворювання, а також ефективність лікування. Нормальні показники ≥ 95%, якщо показник менше 92 % дитину необхідно госпіталізувати адже вона потребує оксигенотерапії.
Пульсоксиметр – це пристрій, який застосовується для діагностики бронхіальної обструкції. Проводиться при оцінюванні газового складу артеріальної крові, виявляють гіпоксемію, гіпо- чи гіперкапнію залежно від тяжкості процесу. Застосування методу пульсової оксиметрії дає змогу виявити ступінь насичення артеріальної крові в перебігу захворювання, а також ефективність лікування. Нормальні показники ≥ 95%, якщо показник менше 92 % дитину необхідно госпіталізувати адже вона потребує оксигенотерапії.
Спірометрія
 Спірометрія – це метод дослідження функцій зовнішнього дихання, який включає вимірювання об’ємних і швидкісних показників дихання. Спірометрія допомагає ефективно визначити здатність легень приймати, утримувати й використовувати вдихуване повітря.
Спірометрія – це метод дослідження функцій зовнішнього дихання, який включає вимірювання об’ємних і швидкісних показників дихання. Спірометрія допомагає ефективно визначити здатність легень приймати, утримувати й використовувати вдихуване повітря.
Такі обчислення роблять за допомогою спірометра – спеціального приладу, який складається із датчика потоку повітря та електронного пристрою. Останній переводить показання датчика у цифровий вигляд і здійснює усі необхідні обчислення. Пацієнт глибоко вдихає і з максимальною силою видихає у спірометр. Спірометр аналізує потік повітря й обробляє отриману інформацію.
Аускультація легень
|
Види нормального дихання |
|
|
1. Везикулярне |
Весь вдих і 1/3 видиху нагадує звук «Ф» |
|
2. Пуерильне |
Коротка відстань від голосової щілини до місця вислуховування, вузький просвіт бронхів, тонка стінка грудної клітки, значний розвиток інтерстиціальної тканини) 6 міс – 5 - 7 років весь вдих і весь видих |
|
3. Бронхіальне дихання |
Над гортанню та над трахеєю, спереду над грудиною, позаду у міжлопатковій зоні до ІІІ-ІV гр.хребця. Нагадує подовжене звучання літери Х. |
|
Види патологічного дихання |
|
|
1. Жорстке |
Гучніше, грубіше вдих-видих, звук Ф, якщо втягувати повітря при сильно напружених губах |
|
2. Послаблене |
Внаслідок обструкції дрібних бронхів, при інфільтрації легеневої тканини та інше |
|
3. Бронхіальне дихання |
Гучне дихання з переважанням шуму видиху. Над вогнищем запалення легені, при туберкульозі |
|
4. Амфоричне |
Гучне дихання з різким жорстким з музикальним відтінком вдихом (кісти, були, абсцеси, каверни) |
|
5. Сакадоване |
Проявляється переривчастим вдихом (в нормі при охолодженому тремтінні, плачі) |
|
Додаткові патологічні шуми (хрипи) |
|
|
Дифузні |
Бронхіт, бронхіальна астма, бронхіоліт |
|
Локальні |
Пневмонія, фіброз легеневої тканини |
|
Вологі хрипи |
|
|
Звучні |
(для інфекційних уражень легень, пневмонії при плорожнинах) |
|
Незвучні |
(при бронхітах, бронхіолітах) |
|
1. Дрібнопухирчасті |
У дрібних бронхах, бронхіолах ( після кашлю кількість їх може збільшуватись або зменшуватись) |
|
2. Середньопухирчасті |
У бронхах середнього калібру (під час вдиху і видиху) |
|
3. Крупнопухирчасті |
(у великих бронхах у трахеї (при кашлі коли мокротиння піднімається вверх. Як правило вони поодинокі |
|
Сухі хрипи |
Мокротиння звисає з слизової оболонки бронхів на вдиху |
|
1. Гудячі |
|
|
2. Дзижчачі |
|
|
3. Свистячі |
У дрібних бронхах |
|
4. Крепітація |
Нагадує звук розтирання пучка волосся біля вуха, вислуховується на висоті вдиху (результат розлипання альвеол) |
|
Шум тертя плеври |
На вдиху і на початку видиху і нагадує хрусткіт снігу під ногами |
|
Бронхофонія |
Проведення голосу з бронхів на грудну клітку на грудну клітку. Фонендоскопом (дитина вимовляє слова з літерами «Ч» «Чи»). На ураженій ділянці |
ПРЕПАРАТИ ДЛЯ ЛІКУВАННЯ ЛИХОМАНКИ
Лихоманка - є проявом відповіді гострої фази.
Необгрунтоване застосування НПЗП у пацієнтів з ГРВІ може призводити до пригнічення активності макрофагів, і неспроможності імунної відповіді в цілому.
Показання до застосування антипіретиків:
• лихоманка >38,5 °С - здорові діти старше 3 місяців
• лихоманка >38,0 °С - діти віком до 3 місяців, особи з високим ризиком ускладнень
• виражений больвий синдром незалежно від рівня лихоманки
Категорії хворих з високим ризиком ускладнень:
- особи з патологіє ССС, що супроводжується гемодинамічними прошеннями
- особи із схильністю до гіперпіретичних реакцій
- у дітей молодшого віку, схильних до розвитку судомного синдрому
- іншим особам, що вимагають спеціалізованої оцінки
Гіпертермічний синдром діагностують у випадках підвищення температури тіла більше 39,0° С і відсутності ефекту від жарознижуючих засобів.
Згідно рекомендаціям ВООЗ для антипіретичної терапії у дітей використовують неселективні інгібітори ЦОГ 1та ЦОГ 2 – парацетамол та ібупрофен.
Алгоритм лікування лихоманки у дітей на догоспітальному етапі


1парацетамол
per os (10 мг/кг)
ібупрофен +
![]()
![]() per os (5-10 мг/кг)
per os (5-10 мг/кг)
фізичні методи фізичні методи
![]()
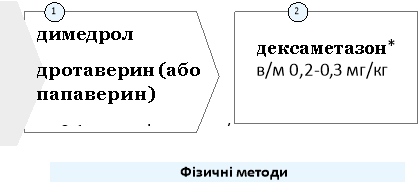
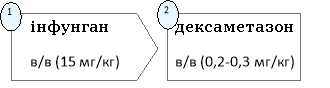 Алгоритм лікування лихоманки у дітей на госпітальному етапі
Алгоритм лікування лихоманки у дітей на госпітальному етапі
+

Фізичні методи
- застосування дексаметазону не рекомедоване у пацієнтів із грипом
- резервна схема застосовується за відсутності інфулгану, або не ефективності стандартизованого лікування
![]() Проведення терапевтичних заходів припиняється при зниженні рівня лихоманки до 38,0 °С
Проведення терапевтичних заходів припиняється при зниженні рівня лихоманки до 38,0 °С
Для купування лихоманки у дітей протипоказано застосовувати:
- ацетилсаліцилову кислоту (небезпека розвитку синдрому Рея)
- амідопірин (пірамідон) (висока токсичність)
- німесулід (гепатотоксичність, летальні випадки)
АНТИГІСТАМІННІ ПРЕПАРАТИ:
І покоління: рутинне застосування не рекомендоване. Доцільно призначати у дітей з ГРВІ при вираженому ексудативному компоненті, а також у пацієнтів з обтяженим атомічним анамнезом.
ІІ покоління: ефективність даної групи для лікування ГРВІ у дітей не доведена.
Вимірювання температури тіла та її графічне зображення
Показання – новонароджена дитина, здорова та хвора дитина
Протипоказання – відсутні
Місце проведення – пологова зала, палата спільного перебування матері і дитини, дитячий стаціонар, поліклініка, в домашніх умовах.
Оснащення робочого місця :
- Сповивальний столик
- Стерильний термометр, температурний лист
- Лоток
- 3% р-н перекису водню для знезараження використаних термометрів
- Стерильні гумові рукавички
|
Підготовчий етап
|
УВАГА! Вперше температура тіла дитині вимірюється в пологовій залі через 30 хв. після народження електронним термометром в аксілярній ділянці, записується в карті розвитку новонародженого (ф. 097/0). Позапологовою залою температура тіла дитині вимірюється 2 рази на добу. Межами нормальної температури тіла новонародженої дитини слід вважати 36,5-37,3С при вимірюванні в аксілярній ділянці. |
|
Основний етап
|
Ранкову температуру позначте крапкою в графі «Р», а вечірню в графі «В». З’єднавши крапки отримаємо температурну криву (синій колір). |
|
Завершальний етап
|
Зберігайте термометри в сухій склянці в вертикальному положенні. |
![]()
![]()

![]()
Підрахування частоти дихання і пульсу у дітей різного віку
Показання – встановлення типу дихання, визначення ступеня тяжкості захворювання, встановлення типу задишки
Протипоказання – відсутні
Місце проведення –дитячий стаціонар, поліклініка, вдома
Оснащення робочого місця :
- Фонендоскоп, секундомір
Підрахунок частоти дихання
|
Підготовчий етап
|
УВАГА! Точніший підрахунок частоти дихання проводиться під час сну дитини. При збільшенні кількості дихань, необхідно визначити до якого виду належить задишка. |
||||||||||||||
|
Основний етап
|
Види задишок: – інспіраторна задишка – утруднений вдих (спостерігається при стенозуючому ларингіті; – експіраторна задишка – утруднений видих (спостерігається при обструктивному бронхіті, бронхіальній астмі); – змішана задишка – експіраторно-інспіраторна (спостерігається при бронхітах і пневмонії) |
||||||||||||||
|
Завершальний етап
|
Визначте зміни між частотою дихання і пульсом. У здорових дітей раннього віку на одне дихання відбувається 3 – 3,5 ударів пульсу, а у дітей після 1 року на 1 дихання – 4. При ураженнях органів дихання ці співвідношення становлять 1:2, 1: 2,5. |
Оксигенотерапія
Показання – колапс, гіпокальціємічний синдром, анафілактичний шок, поствакцинальні алергічні реакції, гострі стенозуючі ларинготрахеїти, напад бронхіальної астми, астматичний стан, гостра дихальна недостатність, гостра серцева недостатність, під час реанімації у разі клінічної смерті, синдромі нейротоксикозу, при комах, дифтерійному крупі, недоношеності та ін.
Протипоказання – відсутні
Місце проведення – дитяча лікарня, пологовий будинок
Оснащення робочого місця:
- Носові канюлі.
- Марлеві серветки, апарат Боброва (зволожувач).
|
Підготовчий етап
|
УВАГА! Шляхи подачі кисню:
|
|
Основний етап Зволоження кисню через апарат Боброва (зволожувач)
Оксигенотерапія через носовий катетер
|
Форми. Інгаляційний: носовий катетер, кисневу маску, кисневий намет, барокамери, кувез, носові канюлі, апарати для оксигенотерапії, кисневий концентратор. Неінгаляційний: парентеральний, через ШКТ та ін.
Давати кисень дозовано 10-15 хв кожну годину але не більше 3-4 годин на добу. Подавати кисень можна підігрітим, пропускаючи через відвар трав (ромашки, відхаркуючих трав), або воду. Відвар трав не застосовують при алергії, бронхіальній астмі. Недоношеним дітям оксигенотерапію проводять у кувезі. |
|
Завершальний етап
|
|
|
Метод |
Переваги |
Недоліки |
|
Носові канюлі |
Потрібна низька швидкість кисневого потоку. При правильному застосуванні зберігається постійна концентрація кисню. Можливість тривалого застосування. Необмежена можливість спостереження і годування дитини. |
Необхідні спеціальні канюлі (для новонароджених). Необхідний пристрій для контролю швидкості потоку, що дає змогу контролювати потік низької швидкості. Холодний кисень спрямовується до легень дитини. |
|
Носовий катетер |
Потрібна низька швидкість кисневого потоку. При правильному застосуванні зберігається постійна концентрація кисню. |
Необхідний пристрій для контролю швидкості потоку, що дає змогу контролювати потік низької Холодний кисень спрямовується до легень дитини. швидкості. |
|
«Кисневий намет» |
Підігрів кисню і його зволоження. Може давати кисень високої концентрації. |
Необхідна висока швидкість кисневого потоку для забезпечення потрібної концентрації. Обмежена можливість спостереження і годування дитини. |
|
Маска |
Можна швидко дати кисень. Зручно для короткочасної подачі кисню. |
Може накопичуватись вуглекислий газ за низької швидкості кисневого потоку або малих розмірів маски. Дитину важко годувати, коли маска на обличчі. Важко утримувати маску на місці. |
|
Інкубатор |
Підігрів кисню |
Необхідна висока швидкість кисневого потоку для забезпечення потрібної концентрації. Складно підтримувати концентрацію кисню при відкритих віконцях під час догляду і процедур. |
Алгоритм надання зволоженого кисню за допомогою носоротової маски
 Оснащення
Оснащення
- джерело кисню;
- зволожувач (апарат Боброва);
- носоротова маска;
- рідина (розчин) для зволоження кисню;
- лоток і з стерильною маскою;
- гумові рукавички
Обов’язкова умова проведення процедури: перед проведенням оксигенотерапії необхідно переконатись у прохідності дихальних шляхів (відсутність блювотних мас, мокротиння та ін).
Підготовка до процедури:
- Встановити доброзичливий контакт з дитиною та її рідними, ознайомити її з метою і ходом процедури.
- Вимити й осушити руки, надягти гумові рукавички.
Підготувати необхідне оснащення.
- Підготуватися до зволоження кисню: налити у призначену для цього скляну ємність (на2/3 її об’єму) розчин температурою 20-250С. Довгу трубку апарата занурити в рідину і приєднати до джерела кисню. Перевірити прохідність апарата, включивши подачу кисню, та встановити швидкість подачі кисню за відповідною шкалою, що встановлена на зволожувачі або системі подачі кисню. Коротку трубку, що розташована над рівнем розчину, приєднати до маски.
- Обробити дезінфекційним розчином клейончастий матрац на столику для сповивання, постелити пелюшку.
- Вимити й висушити руки.
- Надати дитині положення з підвищеним головним кінцем.
- Перевірити прохідність дихальних шляхів, за потреби очистити носові ходи.
Виконання процедури:
- Накласти маску на носоротову ділянку пацієнта.
- Відрегулювати швидкість подавання кисню (контролюється дозатором).
- Відмітити час подавання кисню (визначається за призначенням лікаря).
- Після закінчення призначеного часу припинити подавання кисню.
Завершення процедури:
- Використану маску і рукавички занурити в дезінфекційний розчин.
- Вимити й осушити руки.
Збирання харкотиння
Показання – установлення збудника запального процесу дихальних шляхів.
Протипоказання – відсутні.
Місце проведення – стаціонар.
Оснащення робочого місця:
- Чиста суха склянка з кришкою, р-ни: 2% р-н соди, фурацилін 1:5000 та ін.
- Плювальниця з темного скла з металевою кришкою, чашка Петрі.
- 2-3% р-н хлораміну для знезаражування харкотиння, 0,2% р-н дезактину.
|
Підготовчий етап
|
УВАГА! |
|
Основний етап
Для загального аналізу
3. До відправлення в лабораторію склянку з харкотинням зберігайте в холодильнику. Для бактеріологічного дослідження Послідовність дій
На чутливість до антибіотиків
На виявлення мікобактерій туберкульозу
На виявлення атипових клітин
|
Харкотиння відправляють протягом 2 годин з моменту його збирання, бо при довгому стоянні в ньому розмножується мікрофлора і відбувається руйнування клітин.
Зразок направлення В бак. лабораторію Харкотиння для дослідження на БК Дитина Сачук А, 10 років Адреса: вул. Корчагіна 1. Д-з: обстеження по контакту 10. 05. 17 р. М/с: Власенко
Треба слідкувати, щоб хворий збирав харкотиння а не слину. В лабораторію відправити достатню кількість харкотиння. Знезаражують харкотиння в склянках або плювальницях 3% розчином хлораміну та іншими дезрозчинами |
|
Завершальний етап
|
|
8.3. Матеріали методичного забезпечення заключного етапу заняття
Завдання № 1 на платформі WordWoll
Вправа № 5
Диференційна діагностика пневмонії, гострого простого бронхіту, обструктивного бронхіту, бронхіоліту
Виберіть характерні клінічні симптоми для вказаних захворювань
та заповніть таблички.
|
Виражена дихальна недостатність |
На рентгенограмі інфільтративні тіні понад 5 мм |
Свистячий подовжений видих |
Ускладнення: пневмоторакс, емфізема, бактеріальтна пневмонія |
|
Стійка гарячка |
Кашель спочатку сухий потім вологий |
Дихальна недостатність невиражена |
Часті апное |
|
Крепітація |
Перкуторно: ясний легеневий звук |
Коробковий відтінок перкуторного звуку |
На рентгенограмі підвищена прозорість легеневої тканини, низьке стояння діафрагми, ателектази |
|
Вогнищевість, несиметричність ураження |
Аускультативно: на тлі жорсткого дихання сухі та різнокаліберні вологі хрипи |
Виснажливий кашель |
Токсикоз |
|
Кашель |
Рентгенологічно: симетрично посилення легеневого малюнку |
Послаблене дихання з подовженим видихом |
Біль в грудній клітці |
|
Вкорочення перкуторного звуку |
Обструктивний синдром |
Велика кількість дрібноміхурцевих хрипів |
Зміни в крові |
Гостра пневмонія
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Гострий бронхіт
|
|
|
|
|
|
|
|
Обструктивний бронхіт
|
|
|
|
|
|
|
|
|
|
Бронхіоліт
|
|
|
|
|
|
|
|
|
|
|
|
Завдання №2. Клінічний кейс № 5 ( ІІІ рівень)
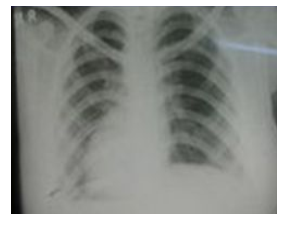 Машиною швидкої допомоги в приймальне відділення лікарні з ФАПу була доставлена дівчинка 3 – х років з температурою 390, сухим болючим кашлем, задишкою.
Машиною швидкої допомоги в приймальне відділення лікарні з ФАПу була доставлена дівчинка 3 – х років з температурою 390, сухим болючим кашлем, задишкою.
З анамнезу відомо, що дитина хворіє 4-й день. Лікувалась фельдшером з Діагнозом: ГРВІ. Гостррий бронхіт. Дитина отрмувала 3дні амоксицилін по 125мг 3рази на добу, мікстуру від кашлю та інгаляції з содою. З анамнезу життя
відомо, що дитина з соціально - дезадаптованої сім’ї, батьки мають шкідливі звички.Дівчинка часто хворіє на респіраторні захворювання, отити.
Не щеплена проти гемофільної інфекції, пневмококу, кору.
Об’єктивно: стан дитини тяжкий, стогне, турбує частий сухий кашель,спостерігається роздування крил носа, ретракції грудної клітки,
ЧДР- 45 за хвилину, ЧСС – 132 за хвилину, пульсоксиметрія – 90%.Дитина має масу тіла 12кг.ФІзикальні дані: аускультативно в нижніх відділах справа на тлі послабленого дихання вислуховуються дрібноміхурцеві вологі хрипи, крепітація.Перкуторно в цій ділянці визначається притуплення перкуторного звуку.Тони серця ритмічні, помірно ослаблені.Печінка виступає з-під краю реберної дуги на 3см.
Результат аналізу крові:
ШОЕ – 40 мм/ год
Лейкоцити – 15*109/л
Сегментоядерні нейтрофіли -14%
Нв -105 г /л
СРБ -50мг/ кг
Запитання:
1.Проаналізуйте дані анамнезу, клінічної картини, результати
додаткових методів обстеження.
2. Поставте попередній діагноз.
3.Чи своєчасно госпіталізована дитина?
4.Чи має дитина супутні захворювання?
5. Оцініть дії фельдшера на ФАПі.
6.Чи вірно призначена антибактеріальна терапія фельдшером?
7. Призначте лікування цій дитині
Еталон відповіді до завдання №2. Клінічний кейс № 5
Діагноз: Позалікарняна правобічна нижньодолева пневмонія.
ДН ll. Situs viscerum inversus. Білково – енергетична недостатність ll ступеня. Залізодефіцитна анемія, легкого ступеня тяжкості, змішаного генезу
1.Фельдшер не оцінив ступінь тяжкості дитини.
2.Лікування на дому було помилкою(важкий стан дитини, коморбітність, соціальний стан дитини)
3.Необхідно було відразу госпіталізувати дитину.
4.Показане парентеральне введення антибіотика.
5.Дообстеження дитини.
6.Призначення парентеральної антибіотикотерапії (бета-лактами).
7.Оксигенотерапія.
8.Консультація пульмонолога,отоларинголога.
Диференціальна діагностика різних форм бронхітів і пневмонії
Диференційно-діагностичні ознаки бронхітів у дітей
|
Клінічні ознаки |
Гострий простий бронхіт |
Гострий обструктивний бронхіт |
Гострий бронхіоліт |
Гостра пневмонія |
|
Вік |
|
|
|
|
|
Ступінь гарячки |
|
|
|
|
|
Тривалість гарячки |
|
|
|
|
|
Характер задишки |
|
|
|
|
|
Виразність задишки |
|
|
|
|
|
Початок обструкції |
|
|
|
|
|
Особливості перкуторного тону |
|
|
|
|
|
Аускультативна картина |
|
|
|
|
|
Загальний аналіз крові |
|
|
|
|
|
Рентгенографія легень |
|
|
|
|
Еталон відповіді
Диференціальна діагностика різних форм бронхітів і пневмонії
Диференційно-діагностичні ознаки бронхітів у дітей
|
Клінічні ознаки |
Гострий простий бронхіт |
Гострий обструктивний бронхіт |
Гострий бронхіоліт |
Гостра пневмонія |
|
Вік |
Частіше у дітей віком від 1 року |
Частіше у дітей віком від 1 року |
Частіше у дітей 1-2 років |
Частіше у дітей віком від 1 року |
|
Ступінь гарячки |
Нижче 38 °С |
Нижче 38 °С |
Нижче 38 °С |
Вище 38 °С |
|
Тривалість гарячки |
Менше 3 днів |
Менше 3 днів |
Менше 3 днів |
Більше 3 днів |
|
Характер задишки |
Немає |
Експіраторна |
Експіраторна |
Змішана |
|
Виразність задишки |
Немає |
Помірна |
Виразна |
Помірна |
|
Початок обструкції |
Обструкція не є характерною |
На 3-4-й день захворювання |
На 2-3-й день захворювання |
Обструкція не є характерною |
|
Особливості перкуторного тону |
Незмінений |
Коробковий |
Коробковий |
Укорочення над ділянкою ураження |
|
Аускультативна картина |
Жорстке, везикулярне дихання. Сухі, велико-, середньопухирчасті хрипи, непостійні |
Сухі свистячі хрипи на видиху |
Дрібнопухирчасті хрипи над усією поверхнею на вдиху, сухі на видиху |
На тлі локального ослаблення дихання, крепітація, дрібнопухирчасті хрипи |
|
Загальний аналіз крові |
Абсолютний або відносний лімфоцитоз, нормальна ШОЕ |
Абсолютний або відносний лімфоцитоз, нормальна ШОЕ |
Абсолютний або відносний лімфоцитоз, нормальна ШОЕ |
Лейкоцитоз із нейтрофільозом, підвищена ШОЕ |
|
Рентгенографія легень |
Посилений легеневий рисунок, розширені корені. Відсутність інфільтративних тіней |
Посилений легеневий рисунок, розширені корені. Підвищена прозорість. Відсутність інфільтратів |
Посилений легеневий рисунок, розширені корені. Підвищена прозорість. Відсутність інфільтративних тіней |
Посилений легеневий рисунок, розширені корені, особливо на боці ураження. Локалізовані, зливні, інфільтративні, осередкові сегментарні тіні |
|
Примітка. ШОЕ – швидкість осідання еритроцитів. |
||||
8.4. Матеріали методичного забезпечення самопідготовки студентів: орієнтовні карти для організації самостійної роботи студентів з навчальною літературою
Тема: Гострий бронхіт. Пневмонія
Знати:
- Анатомо-фізіологічні особливості дихальної системи у дітей;
- Методи суб’єктивного і об’єктивного обстеження дихальної системи;
- Класифікацію бронхітів та аналіз клінічної картини різних форм бронхітів;
- Етіології, патогенез, діагностику, лікуваня та профілактику гострих форм бронхіту;
- План обстеження та аналіз даних лабораторного та інструментального обстежень при типовому перебігу гострого бронхіту;
- Надання невідкладної допомоги при обстуктивному бронхіті та гострому бронхіоліті;
- Проводення диференційної діагностики при типовому перебігу різних клінічних форм гострого бронхіту;
- Визначення, етіологію та класифікацію пневмоній у дітей;
- Клінічну картину різних форм пневмонії у дітей;
- Визначення, етіологію та класифікацію, патогенез, клінічну характеристику позагоспітальної пневмонії у дітей;
- Особливості раціональної антибіотикотерапії в амбулаторних умовах та в умовах стаціонару;
- Диференційну діагностику пневмонії та гострого бронхіту;
- Надання невідкладної допомоги при лихоманці тиа анафілактичному шоці.
Вміти:
1. Збирання анамнезу захворювання;
2. Збирання анамнезу життя, алергологічного анамнезу;
3. Проведення огляду дитини, визначення ЧСС, ЧДР, діагностувати дихальну недостатність;
4. Проведення перкусії та аускультації легень;
5. Проведення оцінки функції зовнішнього дихання: спірометрії, пульсоксиметрії;.
6. Проведення інгаляції через небулайзер;
7. Проведення оксигенотерапії;
8. Проведення інгаляції через спейсер;
9. Монтаж та підключення системи для внутрішньовенного крапельного введення рідини;
10. Застосування лікарських препаратів, що впливають на функцію органів дихання;
11. Забір крові з вени на біохімічний аналіз;
12. Проведення в/ш, в/м, в/в ін’єкцій;
13. Надання долікарської невідкладної допомоги при гарячці та анафілактичному шоку
Виконання завдання
- Виписати антибіотики групи цефалоспоринів ІІІ-ІV покоління.
- Розв’язати задачу:
До хлопчика 10 міс. був викликаний дільничний педіатр. Дитина хворіє 2 дні. Скарги на підвищення температури до 380, кашель, слабкість. При огляді стан тяжкий: дитина млява, стогне. Шкірні покриви сіро-ціанотичного відтінку, спостерігається роздування крил носа, втягування міжреберних проміжків, участь в акті дихання м’язів живота. Над легенями-вкорочення перкуторного звуку зліва в нижніх відділах. Аускультативно зліва в підлопатковій ділянці вислуховуються дрібно-пухирчасті хрипи та крепітація, ЧДР-68 рухів, пульс 150 ударів за хвилину, печінка +2,5 см. Поставте діагноз. Вкажіть напрямки лікування. Почніть відповідь так: на підставі таких симптомів як….можна думати про…
- Складіть таблицю чи схему класифікації пневмоній.
- Заповніть таблицю з диференційно-діагностичними ознаками захворювань органів дихання
|
№ п/п |
Клінічні ознаки |
Гострий бронхіт |
Гострий обструктивний бронхіт |
Пневмонія |
|
1 |
Ступінь гарячки |
|
|
|
|
2 |
Тривалість гарячки |
|
|
|
|
3 |
Характер задишки |
|
|
|
|
4 |
Початок обструкції |
|
|
|
|
5 |
Перкуторна картина |
|
|
|
|
6 |
Аускультативна картина |
|
|
|
|
7 |
Загальний аналіз крові (зміни) |
|
|
|
|
8 |
Зміни при рентгенологічному обстеженні |
|
|
|
Надання завдань для самостійної роботи
|
Навчальні завдання |
Вказівки до завдання |
|
Вивчити класифікацію бронхітів |
Назвати всі критерії визначення важкості захворювання |
|
Які симптоми характерні для різних видів бронхіту |
Розповісти та продемонструвати визначення класичних симптомів бронхітів. |
|
Скласти алгоритм обстеження хворих з різними видами бронхіту. |
Покрокове обстеження хворих з різними видами бронхітів. |
|
Визначитися з тактикою лікування (інгаляційна оральна чи парентеральна). |
Визначитися з показами для інгаляційного орального чи парентерального лікування. |
|
Вивчити класифікацю позагоспітальної пневмонії |
Вміти формулювати діагноз пневмонії
|
|
Які збудники викликають пневмонію |
Розповісти про етіологію пневмоній |
|
Визначити основні діагностичні критерії пневмонії |
Які симптоми можна назвати патогномонічними |
|
Вивчити методи діагностики пневмонії |
Навчитися читати аналізи крові, рентгенограми |
|
Вміти складати план обстеження та лікування пневмонії |
Розібратися з призначенням антиибактеріальної терапії та препаратами що застосовуються при кашлі |
Алгоритми для формування професійних вмінь і навичок:
|
Завдання |
Послідовність виконання |
Зауваження, попередження щодо самоконтролю |
|
Обстеження хворих з бронхітами |
Виконувати у такій послідовності:
Провести зовнішній огляд хворого.
|
При зовнішньому огляді зверніть увагу на колір шкіри хворого, загальний стан хворого, положення в ліжку
Знати клінічну симптоматику різних видів бронхітів.
Загальні аналізи крові та сечі, аналіз калу на яйця глист, змив із носоглотки на віруси, рентгенологічне та спірографічне дослідження. Визначитися із подальшою тактикою лікування. |
Складіть табличку, де вкажіть переваги і недоліки різних методів оксигенотерапії
|
Метод |
Переваги |
Недоліки |
|
Носові канюлі |
|
|
|
Носовий катетер |
|
|
|
«Кисневий намет» |
|
|
|
Маска |
|
|
|
Інкубатор |
|
|
|
Кисневий концентратор |
|
|
Підготуватись до наступної теми:
«Бронхіальна астма у дітей»
Знати:
1. Визначення поняття бронхіальної астми.
2. Причини і механізми розвитку бронхіальної астми.
3. Класифікація бронхіальної астми (за етіологічними принципами, за ступенем тяжкості перебігу захворювання, за ступенями контролю та за критеріями тяжкості загострень.
4. Клінічна характеристика нападу ядухи (період передвісників, типовий напад, після нападів бронхіт).
5. Діагностика бронхіальної астми.
6. Ускладнення.
7. Лікування (немедикаментозні і медикаментозні методи).
8. Невідкладна допомога при нападі бронхіальної астми.
9. Первинна та вторинна профілактика бронхіальної астми.
10. Класифікація лікарських препаратів, що впливають на функцію органів дихання.
Вміти
1. Збирання анамнезу захворювання.
2. Збирання анамнезу життя, алергологічного анамнезу.
3. Визначення ЧСС, ЧДР, ціанозу, функціональних розладів дихання.
4. Проведення оцінки функції зовнішнього дихання: спірометрії, пульсоксиметрії, пікфлоуметрії.
5. Проведення інгаляцій через небулайзер.
6. Проведення оксигенотерапії.
7. Проведення перкусії та аускультації легень.
8. Проведення інгаляцій через спейсер.
9. Застосування лікарський препаратів при бронхіальній астмі (вивчити напам’ять).
Література:
- Наказ № 868 «Уніфікований клінічний протокол первинної, вторинної медичної допомоги Бронхіальної астми у дітей»
- Беш Л.В., Бельдій В.І., Дедишин Л.П. Педіатрія з курсом інфекційних хвороб: підручник. Київ: ВСВ Медицина 2023. 559 с
- Невідкладні стани у дітей.
- Алгоритми практичних навичок.
- Презентація лекції
9 . ЛІТЕРАТУРА
9.1 .Навчальна
Основна література:
- Беш Л.В., Бельдій В.І., Дедишин Л.П. Педіатрія з курсом інфекційних хвороб: підручник. Київ: ВСВ Медицина 2023. 559 с.
- Курдюмова Н.О., Поліщук Т.Г. Педіатрія: практичні навички: навчально-методичний посібник. Київ: ВСВ Медицина 2023. 327 с.
Додаткова:
- Березенко В.С., Тяжка О.В. Основи догляду за дітьми. Техніка лікувальних процедур і маніпуляцій: навчальний посібник. Київ: ВСВ Медицина 2023. 207 с.
- Методичні рекомендації «Алгоритми практичних навичок з педіатрії».
- Марушко Ю.В. Невідкладні стани в педіатричній практиці: посібник. Київ: ВСВ Медицина 2018. 399 с.
- Протоколи діагностики і лікування захворювань МОЗ України.
- Накази МОЗ України.
- Наказ МОЗ України № 1380 від 02.08.2022 р.
- Пневмонії у дітей, клінічна настанова заснована на доказах 2022 року МОЗУ. Державне підприємство «Державний експертний центр МОЗУ» асоціація педіатрів.
- Фахова школа з дитячої пульмонології та алергології. Сучасні питання та майстер-класи. Вебінар «Пневмонії у дітей: від протоколів до реальної практики».
- Ю.В. Марушко, д.мед.н., професор, завідувач кафедри, Г.Г. Шеф, к.мед.н., доцент, кафедра педіатрії № 3 Національного медичного університету імені О.О. Богомольця, м. Київ
Витяг з книги «Захворювання органів дихання у дітей», 2014
- Вірусні пневмонії в дітей. Автори: Лікар-педіатр, дитячий алерголог, доцент кафедри педіатрії № 2 Національного медичного університету ім. О.О. Богомольця (м. Київ), кандидат медичних наук Вікторія Євгенівна Хоменко 28.10.2023
- Стаття «Гострий бронхіт: проблеми діагностики та сучасне лікування». Автор: М.М. Селюк 21.06.2018
- Уніфікований клінічний протокол екстреної, первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Медикаментозна алергія, включаючи анафілаксію» Наказ МОЗ України від 30.12.2015 No 916
- Бронхіоліти у дітей,клінічна настанова 2023 – 1158 26.06.2023р.
- В,Г.Майданник. Гострий кашель. Задишка у дітей.Невідкладна допомога.Методичні
рекомендації для студентів,2019.
9.2. Методична
1. Марушко Ю.В., Єршова І.Б. Ділові клінічні ігри з педіатрії: Луганськ: 2018;
2. Максименко С.Д., Філоненко М.М. Педагогіка вищої медичної освіти: Київ: 2014.
10. Критерії оцінювання
Оцінювання навчальної діяльності:
Оцінку „5" (відмінно) - виставляють студенту, який глибоко і досконало засвоїв тему та методику обстеження. Вичерпно, послідовно, міцно, твердо, грамотно та методично викладає засвоєний матеріал, у відповіді якого тісно пов'язані теорія з практикою. При цьому студент не вагається з відповіддю при видозміні завдання, вільно справляється з задачами та питаннями другого та третього рівня оцінки знань, вірно обґрунтовує прийняте рішення. Відмінно володіє прийомами відтворення симптомів, різносторонніми навиками та прийомами виконання практичних робіт. Точно формулює та обгрунтовує діагноз. Практичні навички різного ступеня складності виконує без помилок, вміє в професійній діяльності ефективно використовувати набуті знання. Дає більш як 90% правильних відповідей на тести.
Оцінку „4" (добре) – виставляють студенту, який в цілому оволодів методикою обстеження, добре знає тему, грамотно та за суттю викладє її та який не допускає суттєвих неточностей та принципових помилок у відповідях на запитання та виконанні необхідних практичних навичок. Використовує теоретичні знання. Добре володіє і допускає незначні помилки у визначенні симптомів. Точно формулює діагноз та частково обгрунтовує його. Дає більш ніж 75% позитивних відповідей на тести.
Оцінку „З" (задовільно) – виставляють студенту який має знання лише основного матеріалу, але не засвоїв його деталей. В цілому оволодів методикою обстеження, але допускає суттєві порушення, помиляється при виконанні завдань. Допускає неточності, недостатньо правильні формулювання, порушує послідовність викладення матеріалу, зазнає труднощів у виконанні практичних робіт та встановленні діагнозу. Виконує завдання з істотними помилками, а також з помилками вирішує ситуаційні задачі. Відчуває труднощі у простих випадках (відповідь неповна, допущені неточності). Виправляє помилки за допомогою викладача. Дає більш ніж 50% правильних відповідей на тести.
Оцінку „2" (незадовільно) – виставляють студенту, який не засвоїв практичних навичок та допускає грубі помилки. Не впевнений у відповіді. Не оволодів програмою, його вміння не сформовані, не надає відповіді на поставлені запитання. Не знає значної частини програмованого матеріалу та не вирішує завдання ІІ рівня контролю знань Дає менше 50% позитивних відповідей на тести.
У контроль включено: розв'язання тестів; відповідь на питання; розв'язання ситуаційного завдання; практичні навички. Відповідь на питання або розв'язання ситуаційного завдання студент виконує письмово або відповідає керівнику, який оцінює його за балами. Розв'язання тестів та виконання практичних навичок контролює безпосередньо викладач
|
Оцінювання вирішення тестових завдань І рівня складності
|
|||
|
«Відмінно»
|
«Добре» |
«Задовільно» |
«Незадовільно» |
|
100-91% |
90-76% |
75-51% |
50 і менше%
|
Критерії оцінювання тестових завдань І – ІІ рівня складності
Оцінка «5» (відмінно) виставляється, якщо студент дав правильну відповідь на 95 – 100 % запитань.
Оцінка «4» (добре) виставляється, якщо студент дав правильну відповідь на 80 – 94 % запитань.
Оцінка «3» (задовільно) виставляється, якщо студент дав правильну відповідь на 70 – 79 % запитань.
Оцінка «2» (не задовільно) виставляється, якщо студент дав правильну відповідь менше ніж на 70% запитань.
Оцінювання
розв'язування ситуаційної задачі
Оцінка «5» (відмінно) - виставляється, якщо студент правильно поставив орієнтовний діагноз, повно і глибоко аргументував свою думку, дав визначення захворювання, висвітлив етіологію, класифікацію, клінічну картину, назвав ускладнення. Склав план обстеження, лікування та профілактики цього захворювання. Якщо студент вміє узагальнювати отримані знання, вміє клінічно мислити, коментувати та оцінювати результати лабораторних та інструментальних досліджень. При
виконанні практичної навички студент повинен дотримуватись основних положень чинних наказів та демонструвати його згідно алгоритму виконання чітко, логічно, послідовно.
Оцінка «4» (добре) - виставляється, якщо студент дав правильну відповідь, глибоко знає матеріал, вміє клінічно мислити, коментувати результати досліджень, впевнено і послідовно виконує навички, але допускає не суттєві помилки.
Оцінка «3» (задовільно) – виставляється, якщо студент неправильно поставив орієнтовний діагноз, але орієнтується в основних питаннях даної ситуації. При демонстрації практичної навички допускає помилки, які не зашкодять здоров'ю дитини.
Оцінка «2» (незадовільно) – виставляється, якщо студент не знає відповіді на запитання, не вміє продемонструвати практичну навичку або відповідає непослідовно, хаотично, не може прокоментувати результати досліджень, допускає грубі помилки при викладанні матеріалу та при виконанні практичної навички, які призводять до смерті дитини або шкодять її здоров'ю .

про публікацію авторської розробки
Додати розробку
