Методична розробка " Інфаркт міокарда "
Вищий навчальний комунальний заклад
Львівської обласної ради
«Самбірський медичний коледж»
Циклова комісія професійних дисциплін терапевтичного циклу
ІШЕМІЧНА ХВОРОБА СЕРЦЯ. ГОСТРИЙ ІНФАРКТ МІОКАРДА.
МЕТОДИЧНА РОЗРОБКА
ЛЕКЦІЙНОГО ЗАНЯТТЯ
З ДИСЦИПЛІНИ
”Медсестринство у внутрішній медицині”
для студентів III курсу
спеціальності 5.12020102 ”Сестринська справа”

Самбір
2018
Вищий навчальний комунальний заклад
Львівської обласної ради
«Самбірський медичний коледж»
Циклова комісія професійних дисциплін терапевтичного циклу
ІШЕМІЧНА ХВОРОБА СЕРЦЯ. ГОСТРИЙ ІНФАРКТ МІОКАРДА.
МЕТОДИЧНА РОЗРОБКА
ЛЕКЦІЙНОГО ЗАНЯТТЯ
З ДИСЦИПЛІНИ
”Медсестринство у внутрішній медицині” для студентів III курсу спеціальності
5.12020102 ”Сестринська справа”
Підготувала:
викладач дисципліни
«Медсестринство у внутрішній
медицині»
Волошинська Н.М.
І. Науково-методичне обгрунтування теми
. Захворювання системи кровообігу (ЗСК) протягом багатьох років міцно утримують перше місце серед усіх причин інвалідності та смертності населення в економічно розвинених країнах .За даними Всесвітньої організації охорони здоров’я (ВООЗ), щорічно у світі від ЗСК вмирає більше 17 млн людей, з них від ішемічної хвороби серця (ІХС) – більше 7 млн. ІХС несе найбільше медико-соціальне навантаження серед ЗСК та є однією з найважливіших проблем сучасності внаслідок її високої розповсюдженості у структурі загальної захворюваності, інвалідизації та смертності. Стабільно високий рівень захворюваності та смертності від ІХС пов’язують з особливостями життя сучасної людини, зокрема, вираженою індустріалізацією суспільства та соціальною нестабільністю, що спричинюють збільшення розповсюдженості поведінкових факторів ризику ІХС – гіподинамії, підвищення калорійності харчових продуктів, куріння та невпинне зростання емоційно-стресових навантажень. В Україні ЗСК посідають перше місце у структурі поширеності хвороб та в ієрархії причин смерті працездатного населення: за даними Міністерства охорони здоров’я України, у 2010 р. питома вага ЗСК у структурі загальної захворюваності склала 30,63%, а смертність від ЗСК – 66,6% . ІХС є найпоширенішою патологією в Україні і на 64,7% визначає рівень смертності населення від ЗСК. На відміну від країн Західної Європи та Північної Америки, де протягом останніх десятиріч відзначали тенденцію до зниження смертності від ІХС, в Україні спостерігають зростання цього показника – за останні десять років рівень смертності від ЗСК підвищився майже на 20% . Така ситуація пов’язана з ігноруванням заходів, що довели свою високу медичну та соціальну ефективність у подоланні епідемії ЗСК у розвинених країнах світу, важлива роль серед яких належить впровадженню ефективних програм реабілітації та вторинної профілактики. Сучасний підхід до реабілітації хворих на ІХС передбачає попередження, виявлення та корекцію факторів ризику розвитку патології серцево- судинної системи. Особливу увагу в останні роки приділяють виділенню важливого з прогностичної точки зору комплексу несприятливих факторів, так званого «метаболічного синдрому» (МС), що складається з поєднання абдомінального ожиріння, артеріальної гіпертензії, дисліпідемії та порушення толерантності до вуглеводів. Дані епідеміологічних досліджень свідчать про високу розповсюдженість МС, яка в середньому складає близько 24% та перевищує 40% у віковій категорії понад 60 років.. Викладені положення вказують на актуальність проблеми, її наукову та практичну значимість.
ІІ. Навчальна мета:
Знати: етіопатогенез, клініку, сучасні методи діагностики та лікування, найбільш типові проблеми, алгоритм надання допомоги при стенокардії та інфаркті.
Вміти: розв’язувати проблемні і ситуаційні завдання з даної теми.
ІІ. Виховна мета:
1. Виховання професійного спрямування у студентів.
2. Формування навиків деонтології і медичної етики при роботі з пацієнтами даного профілю.
3 Розвинення почуття відповідальності за своєчасне виявлення фізіологічних, психологічних, соціальних проблем пацієнтів.
4 .Роль медичної сестри у диспансеризації.
ІІІ. МІЖДИСЦИПЛІНАРНА ІНТЕГРАЦІЯ
|
Дисципліна |
Знати |
Вміти |
|
І. Попередні дисципліни: 1.Анатомія і фізіологія людини
2. Патологічна анатомія і патологічна фізіологія людини
3. Загальний догляд за хворими
4. Фармакологія з рецептурою |
Вчення про судини, кровообіг
Патологію серцево – судинної системи.
Пульс, його властивості. Артеріальний тиск крові. Частоту дихальних рухів. Клінічні симптоми захворювань органів крвообігу. Спостереження і догляд за хворими з порушенням функції органів кровообігу.
Лікарські засоби ,що впливають на серцево-судинну систему. |
Визначати проекцію серця, судин. Досліджувати серцево – судинну систему
Використовувати одержані знання з дисципліни в процесі вивчення даної теми.
Вимірювати артеріальний тиск та температуру тіла, визначати частоту пульсу , дихання .Володіти технікою графічного зображення в температурному листку. Користуватися кисневою подушкою. Підготувати пацієнта до лабораторних та інструментальних методів обстеження .Вміти здійснити догляд та навчити пацієнта само догляду
.Виписувати у рецептах сучасні лікарські форми. |
|
ІІ. Наступні дисципліни: 1. Хірургія
|
ПКВ при інфаркті міокарда. Ускладнення інфаркту міокарда. .
. |
Здійснити догляд за пацієнтом з інфарктом міокарда в перед-та післяопераційному періоді. Надати допомогу. |
|
ІІІІІ.Внутрішньо-дисциплінарна інтеграція: Методи обстеження пацієнтів із захворюваннями серцево-судинної системи. |
Основні і додаткові методи обстеження пацієнтів із захворюваннями серцево-судинної системи . |
Підготувати пацієнтів до додаткових методів обстеження |
ІV. ОРГАНІЗАЦІЙНА СТРУКТУРА ЗАНЯТТЯ
|
№ п/п |
Основні етапи і навчально-цільові питання |
Рівень |
Методи контролю |
Засоби навчання |
Час |
|
І. |
Підготовчий етап:
|
|
|
Слайди (демонстрація з використанням мультимедійного обладнання)
|
5 хв. 1 хв.
3 хв.
2 хв. |
|
ІІ. |
Основний етап: Вивчення нового матеріалу Тема: “ Ішемічна хвороба серця. Гострий інфаркт міокарда ”. План1. Ішемічна хвороба серця. 2. Класифікація . Етіологія. 3. Медсестринський процес при стенокардіі: діагностичні критерії, основні принципи лікування, надання невідкладної допомоги в разі нападу , догляд за пацієнтами 4. Медсестринський процес при гострому інфаркті міокарда: - перша допомога - ведення пацієнта з неускладненим інфарктом міокарда 5. Виконання чинних наказів МОЗ України .
СРС - Міокардити неревматичного походження. Медсестринський процес. Теоретичне відпрацювання алгоритму практичного навика: «Визначення пульсу».
|
α-І α-ІІ-
α-ІІІ
α-ІІ-
α-ІІІ
α-ІІІ
α-ІІ
α-ІІ
|
Фронтально усно(інфор-мація студента) Фронтально усно Фронтально усно
Фронтально усно Фронтально усно, запитання проблемного характеру
|
Слайди (демонстрація з використанням мультимедійного обладнання) Таблиці, Слайди (демонстрація з використанням мультимедійного обладнання) Слайди (демонстрація з використанням мультимедійного обладнання) Слайди (демонстрація з використанням мультимедійного обладнання)
|
69хв
|
|
ІІІ. |
Заключний етап:
|
|
Усний, ситуаційна задача |
М.І. Швед, М.В. Пасечко Медсестринство в терапії ст.239-254. В.А. Левченко Внутрішні хвороби ст. 158-176. Г.П. Паращак Внутрішні хвороби ст.143-154 Н.М. Середюк, Внутрішня медицина, ст.311-368. Сестринська справа за редакцією М.Г. Шевчука ст.136. |
6хв 3хв 1хв 2хв |
V.МАТЕРІАЛИ МЕТОДИЧНОГО ЗАБЕЗПЕЧЕННЯ ЗАНЯТТЯ:
1.Зміст лекційного матеріалу:
А) розгорнутий конспект змісту теми;
Б) мультимедійна презентація;
В) навчальні відеофільми.
Захворювання системи кровообігу (ЗСК) протягом багатьох років міцно утримують перше місце серед усіх причин інвалідності та смертності населення в економічно розвинених країнах .За даними Всесвітньої організації охорони здоров’я (ВООЗ), щорічно у світі від ЗСК вмирає більше 17 млн людей, з них від ішемічної хвороби серця (ІХС) – більше 7 млн. ІХС несе найбільше медико-соціальне навантаження серед ЗСК та є однією з найважливіших проблем сучасності внаслідок її високої розповсюдженості у структурі загальної захворюваності, інвалідизації та смертності. Стабільно високий рівень захворюваності та смертності від ІХС пов’язують з особливостями життя сучасної людини, зокрема, вираженою індустріалізацією суспільства та соціальною нестабільністю, що спричинюють збільшення розповсюдженості поведінкових факторів ризику ІХС – гіподинамії, підвищення калорійності харчових продуктів, куріння та невпинне зростання емоційно-стресових навантажень. В Україні ЗСК посідають перше місце у структурі поширеності хвороб та в ієрархії причин смерті працездатного населення: за даними Міністерства охорони здоров’я України, у 2010 р. питома вага ЗСК у структурі загальної захворюваності склала 30,63%, а смертність від ЗСК – 66,6% . ІХС є найпоширенішою патологією в Україні і на 64,7% визначає рівень смертності населення від ЗСК. На відміну від країн Західної Європи та Північної Америки, де протягом останніх десятиріч відзначали тенденцію до зниження смертності від ІХС, в Україні спостерігають зростання цього показника – за останні десять років рівень смертності від ЗСК підвищився майже на 20% . Така ситуація пов’язана з ігноруванням заходів, що довели свою високу медичну та соціальну ефективність у подоланні епідемії ЗСК у розвинених країнах світу, важлива роль серед яких належить впровадженню ефективних програм реабілітації та вторинної профілактики. Сучасний підхід до реабілітації хворих на ІХС передбачає попередження, виявлення та корекцію факторів ризику розвитку патології серцево- судинної системи. Особливу увагу в останні роки приділяють виділенню важливого з прогностичної точки зору комплексу несприятливих факторів, так званого «метаболічного синдрому» (МС), що складається з поєднання абдомінального ожиріння, артеріальної гіпертензії, дисліпідемії та порушення толерантності до вуглеводів. Дані епідеміологічних досліджень свідчать про високу розповсюдженість МС, яка в середньому складає близько 24% та перевищує 40% у віковій категорії понад 60 років.. Викладені положення вказують на актуальність проблеми, її наукову та практичну значимість.
Ішемічна хвороба серця – це гостре або хронічне захворювання, яке розвивається внаслідок порушення рівноваги між потребою міокарду в кисні і його доставкою з кров‘ю.
Фактори ризику :
-
Экзогенні
- Нервово - психічне перенапруження
- Шкідливі звички (куріння, алкоголь і т.д.)
- Нераціональне харчування
- Гіподинамія
-
Ендогенні
- Артеріальна гіпертензія
- Підвищенний рівень холестерину в крові
- Цукровий діабет
- Ожиріння
- Спадковість
Причини розвитку ІХС :
- 85 % стенозиючий атеросклероз вінцевих артерій
-10 % спазм вінцевих артерій
- 5 % транзиторні тромбоцитарні агреганти
- 100 % комбінація вказаних факторів
Чоловіки хворіють на ІХС в 4 рази частіше,ніж чоловіки
Класифікація ІХС :
-
Раптова коронарна смерть
- Раптова клінічна коронарна смерть з успішною реанімацією
- Раптова коронарна смерть (летальний випадок)
-
Стенокардія
- Стабільна стенокардія напруги (із зазначенням функціональних класів)
- Стабільна стенокардія напруги при ангіографічно інтактних судинах (коронарний синдром Х)
- Вазоспастична стенокардія (ангіоспатична, спонтанна, варіантна, Принцметала)
-
Нестабільна стенокардія
- Стенокардія, яка виникла вперше
- Прогресуюча стенокардія
- Рання післяінфарктна стенокардія (від 3 до 28 діб)
-
Гострий інфаркт міокарду
- Гострий інфаркт міокарду з наявністю патологічного зубця Q (трансмуральний, великовогнищевий)
- Гострий інфаркт міокарду без патологічного зубця Q (дрібновогнищевий)
- Гострий субендокардіальний інфаркт міокарду
- Гострий інфаркт міокарду (невизначений)
- Рецидивуючий інфаркт міокарда (від 3 до 28 діб)
- Повторний інфаркт міокарда (після 28 діб)
- Гостра коронарна недостатність
-
Кардіосклероз
- Вогнищевий кардіосклероз
- Післяінфарктний кардіосклероз
- Аневризма серця хронічна
- Вогнищевий кардіосклероз без вказівки на перенесений інфаркт міокарда
- Дифузний кардіосклероз
- Безбольова форма ІХС
Стенокардія
Уільям Геберден уперше запропонував поняття «стенокардія» ( «angina pectoris » ) у 1768 році для описання «відчуття стискання та неспокою » у грудях, в основному пов‘язане з фізичним навантаженням.
Описали клінічну картину інфаркту міокарда Стражеско Микола Дмитрович та Образцов Василь Парменович.
Стенокарді́я (застаріле грудна жаба (angina pectoris)) — захворювання, симптомами якого є напади раптового болю (ангінозний біль) в грудях внаслідок гострої недостатності кровопостачання міокарду
- Класифікація
- Стабільна стенокардія напруги ( із зазначенням функціональних класів)
- Стабільна стенокардія напруги при ангіографічно інтактних судинах (коронарний синдром Х )
- Вазоспастична стенокардія ( ангіоспастична, спонтанна, варіантна, Принцметала )
- Нестабільна стенокардія:
- стенокардія, яка виникла вперше
- прогресуюча стенокардія
- рання післяінфарктна стенокардія (з 3 до 28 діб)
Стабільна стенокардія напруги виникає при одних і тих самих провокуючих факторах, супроводжується завжди одними і тими ж скаргами і змінами на ЕКГ, які зникають після лікування.
Функціональні класи стенокардії;
I ФК - приступи стенокардії виникають при навантаженні дуже високої інтенсивності 1 -2 рази в рік
II ФК – приступи стенокардії виникають при ході по рівній місцевості і на відстані більше 500 м, при підйомі вище 1 поверху 2 – 3 рази на тиждень
III ФК - приступи стенокардії виникають при ході по рівній місцевості на відстані 200 – 300 м, при підйомі на 1 поверх.
II ФК – приступи виникають при ході по рівній місцевості на відстані менше 100 м, а також в спокої.
Клініка.
Найважливішою ознакою стенокардії є приступоподібний біль а ділянці серця стискаючого, ріжучого і / або пекучого характеру із локалізацією за грудиною, що іррадіює у ліву руку ( ліву лопатку, ліву половину шиї, нижньої щелепи, інколи – у праве плече чи лопатку).
Тривалість болю 5 – 10 хв.
Коронарний синдром Х
Це стабільна стенокардія напруги. Уражаються дрібні коронарні артерії.
Клініка відповідає стабільній стенокардії напруги, але при коронарографії не знаходять звуження магістралбних коронарних артерій.
.Ангіоспастична стенокардія
Зумовлена спазмом коронарних артерій,виникає у молодих осіб, переважно вночі, в спокої. Триває до 30 хв, протягом цього часу на ЕКГ реєструють інфарктоподібні зміни, які зникпють після припинення нападу або застосуванняспазмолітиків. Нітрати неефективні.
Нестабільна стенокардія:
- стенокардія, що виникла вперше –
напади болю спостерігаються протягом 28 діб в осіб, у яких раніше не було клінічних ознак стенокардії,
- прогресуюча стенокардія –
це стан, при якому тривалість, інтенсивність та частота ангінозних приступів наростають в динаміці, а звичайна доза ліків, що знімають приступ, стає недостатньою, Характерним для прогресуючої стенокардії є тиснучий біль за грудниною, який то вщухає, то наростає, не усувається вживанням нітратів, супроводжується холодним потом, задишкою, аритмією, страхом смерті. Епізоди нападів ангінозного болю частішають, а міжнападові періоди коротшають. Кожний наступний напад більш важкий, ніж попередній. Нітрати (нітрогліцерин, нітросорбід), які раніше усували напади ангінозного болю, неефективні, хоча хворий вживає значно більшу їх кількість, ніж звичайно.
- рання післяінфарктна стенокардія ( з 3 до 28 доби )
Діагностика стенокардії :
Загальний аналіз крові
Біохімічний аналіз крові
Функціональні проби :
- Холодова проба ;
- Гіпервентиляційна проба ;
Проби з динамічним навантаженням :
- Велоергометрія
Фармакологічні проби ( з діпірідамолом, ізадрином )
Цілодобове моніторування ЕКГ ( Холтерівське
моніторування ).
Алгоритми проведення діагностични проб ми розглянемо на практичних заняттях, участь в яких разом лікарем бере м/с.
Перелік та частота лабораторних:
Загальний аналіз крові – 1 раз на рік
Біохімічний аналіз крові ( спектр ліпідів, холестерин ) – 1 раз на рік
ЕКГ та функціональні проби – 2-3 рази на рік
Невікладна допомога :
у разі виникнення нападу під час фізичних навантажень, потрібно негайно припинити їх;
• посадити, або надати лежаче положення;
•дати прийняти нітрогліцерин;
• заспокоїти пацієнта, дати випити заспокійливі краплі (корвалолу, барбовалу, глоду);
Гострий коронарний синдром
Група симптомів і ознак, які дозволяють підозрювати гострий інфаркт міокарда чи нестабільну стенокардію.
Є наслідком ішемії міокарда, яка виникає при тромботичній оклюзії коронарних судин.
Включає :
- Нестабільну стенокардію
- Не -Q - інфаркт міокарда
- Q - інфаркт міокарда
Гострий інфаркт міокарда
Інфаркт міокарда – крайній ступінь ішемічної хвороби серця, який характеризується розвитком ішемічного некрозу ділянки міокарда, що виник внаслідок абсолютної або відносної недостатності кровопостачання у цій ділянці.
Причини виникнення інфаркту міокарда :
- спазм
- тромбоз
- атеросклероз
Класифікація :
1. За об’ємом ураження:
- дрібновогнищевий
- великовогнищевий
2. За анатомією ураження:
- трансмуральний
- інтрамуральний ( субепікардіальний, субендокардіальний )
3. За локалізацією вогнища некрозу
( лівого шлуночка, правого шлуночка, міжшлуночкової перегородки, верхівки серця та поєднана локалізація )
Форми інфаркту міокарда
-
Класична форма
- Ангінозна
-
Атипові форми
- Абдомінальна
- Астматична
- Церебральна
- Безбольова
Періоди перебігу інфаркту міокарда
1. Найгостріший період- від розвитку ішемії до появи некрозу міокарду, триває до 12 годин;
2. Гострий – від утворення некрозу до міомаляції
( ферментного розплавлення некротичної мязевої тканини ), триває до 12 днів;
3. Підгострий – початкові процеси формування рубця, розвиток грануляційної тканини на місці некротичної, триває до 1 місяця;
4. Період рубцювання – дозрівання рубця, адаптація мокарду до нових умов функціонування, триває до 6 місяців.
Клінічна картина
Основною клінічною ознакою є сильний біль за грудиною. Він буває настільки інтенсивний, що фактично паралізує волю пацієнта, викликає страх смерті. За характером біль є давлячий, пекучий, стискаючий, іррадіює в плече, руку ( частіше зліва ), спину, верхню частину живота, шию, щелепу.
Інші симптоми:
- Часте поверхневе дихання
- Непродуктивний кашель
- Підвищене неритмічне серцебиття
- Частий та слабкий пульс на кінцівках
- Втрата свідомості
- Відчуття слабкості
- Липкий холодний піт
- Нудота і блювання
- Блідість шкірних покривів
Ускладнення
1.Ранні:
- Гостра серцева недостатність
- Кардіогенний шок
- Порушення ритму та провідності
- Тромбоемболічні ускладнення
- Перикардит
- Розрив міокарда з розвитком тампонади серця
2. Пізні:
- Постінфарктний сидром ( синдром Дреслера )
- Тромбоемболічні ускладнення
- Хронічна серцева недостатність
- Аневризма серця
Діагностика інфаркту міокарда
- ЕКГ
- Загальний аналіз крові
- Біохімічний анліз крові – виявляють маркери ушкодження серцевого мяза ( КФК, міоглобін, тропоніни )
- УЗД серця
- Рентгенографія грудної клітки дозволяє виявити ускладнення інфаркту ( застій в легенях )
- Коронарографія
Надання медичної допомоги хворим на гострий коронарний синдром здійснюється відповідно до вимог наказу МОЗ України від 02.07.2014 року № 455
Алгоритм дії при наданні медичної допомоги хворим на гострий коронарний синдром з елевацією сегмента ST.
Дії диспетчера оперативно-диспетчерської служби центру екстреної медичної допомоги та медицини катастроф відповідно до вимог Міністерства охорони здоров’я (МОЗ) України
1. Прийом виклику диспетчером оперативно-диспетчерської служби центру екстреної медичної допомоги та медицини катастроф за єдиним телефонним номером виклику екстреної медичної допомоги 103 або за єдиним телефонним номером виклику екстреної допомоги 112.
2. Диспетчер повинен прийняти виклик відповідно до затвердженого алгоритму та направити бригаду екстреної (швидкої) медичної допомоги до пацієнта з підозрою на гострий інфаркт міокарда (ГІМ).
Дії диспетчера
1. Поради абоненту, який зателефонував у оперативно-диспетчерську службу центру екстреної медичної допомоги та медицини катастроф:
- Покладіть пацієнта з піднятою злегка головою.
- Забезпечте постільний режим.
- Дайте 1–2 таблетки нітрогліцерину під язик або 1–2 дози спрею, за необхідності повторіть прийом через 5 хв (у разі, якщо пацієнт раніше його вже приймав для зняття нападу стенокардії).
- У випадку, коли напад болю триває більше 20 хв, дайте хворому розжувати 160–325 мг ацетилсаліцилової кислоти (АСК).
- Знайдіть медикаменти, які приймає пацієнт, попередні електрокардіограми (ЕКГ) пацієнта і покажіть медичному працівнику бригади екстреної (швидкої) медичної допомоги.
- Не залишайте пацієнта без нагляду.
2. Після реєстрації виклику диспетчер терміново направляє бригаду екстреної (швидкої) медичної допомоги на місце події.
Дії бригади екстреної (швидкої) медичної допомоги відповідно до вимог МОЗ України
Норматив прибуття бригади екстреної (швидкої) медичної допомоги на місце події становить у містах — 10 хв, у населених пунктах поза межами міста — 20 хв з моменту надходження звернення до диспетчера оперативно- диспетчерської служби центру екстреної медичної допомоги та медицини катастроф .
Зазначені нормативи з урахуванням метеорологічних умов, сезонних особливостей, епідеміологічної ситуації та стану доріг можуть бути перевищені, але не більше ніж на 10 хв.
Діагностика
Діагностичне та клінічне обстеження пацієнта фіксується у Карті виїзду швидкої медичної допомоги (форма 110/о).
Збір анамнезу
1. Збір анамнезу захворювання.
1.1. Встановити точний час від початку виникнення болю в грудях та його тривалість.
1.2. Встановити характер болю, його локалізацію та іррадіацію.
1.3. З’ясувати, чи була спроба усунути біль нітрогліцерином.
1.4. З’ясувати, за яких умов виникає біль — чи пов’язаний він з фізичним, психоемоційним навантаженням.
1.5. З’ясувати, чи виникали напади болю або задишки при ходьбі, чи примушували зупинятися, встановити їхню тривалість у хвилинах. Чи усувалися ці напади прийомом нітрогліцерину.
1.6. Чи схожий за локалізацією та характером цей напад болю або задишки на ті відчуття, що виникали раніше при фізичному навантаженні.
1.7. Чи посилився та почастішав біль останнім часом? Чи змінилася толерантність до навантаження, чи збільшилася потреба у нітратах.
2. Збір анамнезу життя.
2.1. З’ясувати, які лікарські засоби приймає пацієнт щоденно.
2.2. З’ясувати, які лікарські засоби пацієнт прийняв до прибуття бригади екстреної (швидкої) медичної допомоги.
2.3. З’ясувати наявність факторів ризику серцево-судинних захворювань: артеріальна гіпертензія, тютюнопаління, цукровий діабет, гіперхолестеринемія. Встановити наявність в анамнезі інших супутніх захворювань: порушення ритму серця, порушення мозкового кровообігу, онкологічних захворювань, виразкової хвороби шлунка та дванадцятипалої кишки, захворювань крові та кровотеч, хронічної обструктивної хвороби легень (ХОХЛ) тощо.
2.4. Зібрати загальний алергологічний анамнез та з’ясувати, чи є алергічні реакції на прийом лікарських засобів.
Проведення огляду та фізикального обстеження
1. Оцінка загального стану та життєво важливих функцій (свідомості, дихання, кровообігу) за алгоритмом АВСDE.
Оцінка стану пацієнта за алгоритмом АВСDE
А — прохідність дихальних шляхів (Airway)
Визначте симптоми непрохідності дихальних шляхів: порушення прохідності дихальних шляхів призводить до виникнення парадоксального дихання та участі у диханні додаткових дихальних м’язів; центральний ціаноз є пізнім симптомом непрохідності дихальних шляхів; у пацієнтів, які знаходяться у критичному стані, порушення свідомості часто спричиняє порушення прохідності дихальних шляхів (западання язика, м’якого піднебіння).
Кисень у високій концентрації: за допомогою маски з резервуаром; переконайтеся, що подача кисню достатня (>10 л/хв).
В — дихання (Breathing)
Оцініть спосіб дихання, глибину вдихів та перевірте, чи рухи грудної клітки симетричні.
С — кровообіг (Circulation)
Оцініть колір шкіри на відкритих частинах тіла (кисті): синя, рожева, бліда або мармурова.
Оцініть температуру кінцівок: холодні чи теплі.
D — порушення стану свідомості (Disability).
Оцініть зіниці (діаметр, симетричність та реакцію на світло).
Швидко оцініть стан свідомості пацієнта.
Е — додаткова інформація (Exposure)
Зберіть детальний анамнез у пацієнта, його рідних, друзів.
Ознайомтеся з медичною документацією пацієнта: перевірте життєві показники та їхні зміни у динаміці, з’ясуйте, які лікарські засоби пацієнтові призначено та які він приймає.
Оцінка стану серцево-судинної та дихальної системи пацієнта
1. Пульс, його характеристика, АТ.
2. ЧД, його характеристика.
3. Вимірювання АТ на обох руках.
4. Перкусія ділянки серця: звернути увагу на наявність збільшення меж серцевої тупості.
5. Пальпація серця: оцінити верхівковий поштовх та його локалізацію.
6. Аускультація серця та судин: оцінити тони та наявність шумів, наявність ІІІ або ІV тону серця.
7. Аускультація легень: наявність вологих хрипів.
Слід мати на увазі, що у багатьох пацієнтів із ГІМ при фізикальному обстеженні відхилень від нормальних показників може не бути.
Проведення інструментального обстеження
Дії лікаря
Обов’язкові
1. Реєстрація ЕКГ у 12 відведеннях або передача біометричних ЕКГ-сигналів у консультативний телеметричний центр для вирішення термінових питань інтерпретації ЕКГ.
2. Якщо на початку клінічних проявів ГІМ відсутні електрокардіографічні ознаки, реєстрацію ЕКГ необхідно повторювати з інтервалом 20–30 хв.
Бажані
Пульсоксиметрія (визначення сатурації крові киснем, норма — 95%).
Лікувальна тактика
1. Забезпечення положення пацієнта лежачи з піднятою злегка головою.
Хворим на ГІМ для зменшення навантаження на міокард необхідно обмежити фізичну діяльність, забезпечити повний психологічний спокій, не дозволяти самостійно пересуватися пацієнту.
2. Проведення оксигенотерапії показане пацієнтам зі зниженням сатурації <95%. Інгаляцію зволоженим киснем проводити за допомогою маски або через носовий катетер зі швидкістю 3–5 л/хв.
3. Забезпечення венозного доступу.
Надання екстреної медичної допомоги
1. Нітрогліцерин під язик у таблетках (0,5–1,0 мг) або в аерозолі (1–2 дози або 0,4–0,8 мг). За необхідності та нормальному рівні АТ повторювати прийом кожні 5–10 хв. У разі тяжкого больового синдрому 2,0 мл 1% розчину нітрогліцерину розводять в 200,0 мл 0,9% розчину натрію хлориду або 5% розчину глюкози ех tempore(концентрація 100 мг/мл) та вводять в/в крапельно під постійним контролем АТ та ЧСС.
2. АСК (застосовують у разі, якщо пацієнт її самостійно не приймав до приїзду бригади екстреної (швидкої) медичної допомоги) розжувати 160–325 мг. Для лікарських бригад можливе введення ацетилсаліцилату лізину 1,0.
3. За наявності протипоказань до застосування АСК можливий прийом клопідогрелю 300 мг внутрішньо. Ефективним є застосування комбінації АСК та клопідогрелю.
4. Усім пацієнтам, яких транспортують для проведення первинного ПКВ, якомога раніше показана подвійна антиагрегантна терапія.
5. Блокатори бета-адренорецепторів (пропранолол, есмолол, метопролол) призначають якомога раніше усім пацієнтам з ГІМ, які не мають протипоказань.
6. Наркотичні анальгетики: перевагу надають морфіну — вводити дробно по 2–5 мг кожні 5–15 хв до усунення больового синдрому та задишки
У разі відсутності наркотичних анальгетиків, як виняток, можливе застосування ненаркотичних анальгетиків (метамізол натрію) у комбінації з діазепамом, які слід вводити в/в повільно.
Подальша тактика залежить від даних ЕКГ.
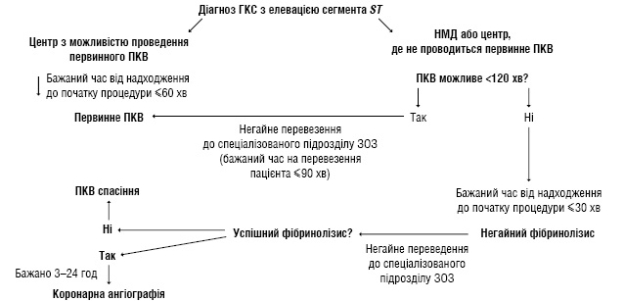
Госпіталізація
Термінова госпіталізація пацієнта у визначені ЗОЗ вторинної медичної допомоги
1. Усі пацієнти з підозрою на ГІМ незалежно від статі, віку та інших факторів підлягають терміновій госпіталізації. У ЗОЗ необхідно взяти медичну документацію та попередні кардіограми пацієнта.
2. Під час транспортування необхідно забезпечити моніторування стану пацієнт.
3. Транспортування здійснюється на ношах після стабілізації стану пацієнта у відділення екстреної (невідкладної) медичної допомоги багатопрофільної лікарні або, оминаючи приймальне відділення, безпосередньо у відділення інтенсивної терапії, реанімаційне відділення, інфарктне відділення, відділення, де проводиться екстрена перкутанна коронарна ангіопластика.
Реанімаційного відділення та відділення інтенсивної терапії лікарні з можливістю проведення невідкладного ПКВ відповідно до вимог МОЗ України
Дані фіксують в історії хвороби (форма 003/о), яка має включати: опис первинного огляду (скарги хворого, анамнез життя, анамнез хвороби, антропометричні дані, дані об’єктивного обстеження, показники АТ та ЧСС); результати ЕКГ із зазначенням в першу чергу патологічних змін, які стосуються ГКС (елевація сегмента ST, наявність патологічних зубців Q, порушення внутрішньошлуночкової провідності, аритмія тощо); попередній діагноз та план подальшого обстеження і лікування хворого.
Дії
Збір (уточнення) анамнезу
Проведення огляду та фізикального обстеження
1. Оцінка загального стану та життєво важливих функцій (свідомості, дихання, кровообігу) за алгоритмом АВСDE (
2. Візуальна оцінка: колір шкірних покривів та слизових оболонок, вологість, наявність набухання шийних вен та набрякового синдрому.
3. Антропометричні дані.
Оцінка стану серцево-судинної та дихальної системи пацієнта
1. Пульс, його характеристика, рівень АТ.
2. ЧД, його характеристика.
3. Пальпація ділянки серця: оцінити верхівковий поштовх та його локалізацію.
4. Перкусія ділянки серця: оцінити його межі за приглушенням перкуторного тону.
5. Аускультація серця та судин.
6. Аускультація легень:
7. Обстеження органів черевної порожнини.
8. Оцінка неврологічного статусу.
Слід мати на увазі, що у багатьох пацієнтів із ГКС при фізикальному обстеженні відхилень від нормальних показників може не бути.
Проведення інструментального обстеження
1. Реєстрація ЕКГ у 12 відведеннях для вирішення термінових питань інтерпретації ЕКГ і підтвердження наявності елевації сегмента ST та/або нової блокади лівої ніжки пучка Гіса.
2. Налагодження моніторингу ЕКГ, АТ та пульсоксиметрії (визначення сатурації крові киснем, норма — ≥95%) у хворого, якого госпіталізують з діагнозом ГКС з елевацією сегмента ST, в найкоротші строки з часу надходження в стаціонар.
3. Лабораторне обстеження (КФК, МВ-КФК чи тропонін Т або І за необхідності в динаміці 2 рази, аланінамінотрансфераза (АлАТ), аспартатамінотрансфераза (АсАТ), калій, натрій, білірубін, креатинін, холестерин загальний, тригліцериди, глюкоза в крові, загальний аналіз крові та сечі).
4. Ехокардіографію слід проводити всім хворим на ГІМ з елевацією сегмента ST.
5. Рентгенографія органів грудної порожнини за наявності показань.
Дії
1. Забезпечення положення пацієнта лежачи з піднятою злегка головою (слід використовувати функціональне ліжко).
Хворим на ГІМ для зменшення навантаження на міокард необхідно обмежити фізичну діяльність, забезпечити повний психологічний спокій, не дозволяти пацієнту самостійно пересуватися.
2. Проведення оксигенотерапії показане всім пацієнтам з ознаками гострої серцевої недостатності, за наявності задишки (ЧД >20/хв) або при зниженні показника насичення крові киснем <95% (згідно з результатами пульсоксиметрії). Інгаляцію зволоженим киснем проводити за допомогою маски або через носовий катетер зі швидкістю 3–5 л/хв.
3. Забезпечення венозного доступу.
Інтенсивна медикаментозна терапія (проводять з урахуванням терапії на догоспітальному етапі)
1. Нітрати (за умов наявності больового синдрому та клінічних проявів серцевої недостатності). Для в/в введення нітрогліцерину використовують інфузійний розчин з концентрацією 100 мкг/мл: концентрований розчин розводять 0,9% розчином NaCl або 5% розчином глюкози (не слід застосовувати інші розчинники
2. Наркотичні анальгетики: перевагу надають морфіну. Вводити дробно по 2–5 мг кожні 5–15 хв до усунення больового синдрому та задишки або появи побічної дії (гіпотензія, пригнічення дихання, нудота, блювання). У разі значного пригнічення дихання на тлі введення опіоїдів показане введення налоксону (0,1–0,2 мг в/в через кожні 15 хв за показаннями). Ненаркотичні анальгетики протипоказані!
3. АСК (якщо пацієнт не отримав її на догоспітальному етапі та за відсутності абсолютних протипоказань — алергічної реакції, активної кровотечі) у дозі 325–500 мг, розжувати.
4. Блокатори рецепторів аденозину дифосфату:
- клопідогрель: усім хворим на ГІМ клопідогрель призначають у дозі 300 мг; або
- прасугрель за умов відсутності інсульту/транзиторної ішемічної атаки в анамнезі, у пацієнтів віком <75 років (60 мг перорально); або
- тикагрелор 180 мг перорально.
5. Еноксапарин 0,5 мг/кг в/в болюсно.
6. Блокатори бета-адренорецепторів призначають якомога раніше усім пацієнтам: внутрішньо або сублінгвально пропранолол до 20 мг або метопролол до 25 мг
7. Статини (перевагу надавати аторвастатину ≥40 мг; або призначати еквівалентні дози інших).
8. Інгібітори ангіотензинперетворювального ферменту (АПФ) показані, починаючи з 1-ї доби виникнення (у 1-шу добу ГІМ перевагу надають каптоприлу).
9. Усім хворим на ГІМ та проведенням подвійної антитромбоцитарної терапії показано призначення блокаторів протонної помпи (пантопразол, рабепразол, езомепразол).
Подальша тактика залежно від строків госпіталізації, клінічного стану хворого та результатів ЕКГ
Відновлення коронарного кровообігу
У центрах (відділеннях), основним завданням яких є проведення первинних втручань у пацієнтів із ГІМ, первинні ПКВ мають проводитися постійно в режимі 24 год на добу 7 днів на тиждень (24/7). Такі центри (відділення) повинні мати у своєму складі підготовлений персонал і бути укомплектованими відповідними обладнанням та витратними матеріалами. Рішення про проведення ПКВ приймається після проведення ургентної коронарографії та визначення ураження інфарктзалежної коронарної артерії в анатомічно доступних для ангіопластики або стентування місцях. Усі аспекти, які стосуються проведення ПКВ (перелік показань, узгодження з пацієнтом рішення про проведення процедури, щоденник анестезіолога з детальним описом клінічного стану пацієнта під час процедури та проведеного лікування, висновок лікаря, який виконав процедуру, з детальним описом процедури), фіксуються в історії хвороби (форма 003/о).
Демонстрація відеофільму - стентування
ПКВ залишається основним способом реперфузійної терапії пацієнтів із ГІМ. Однак у випадку, якщо пацієнт не може бути доставлений в спеціалізований стаціонар протягом 90–120 хв, з метою проведення первинного ПКВ і для реперфузійної терапії застосовують фібриноліз, метою якого є зниження затримки реперфузії (тобто часу між первинним контактом з медичним працівником у стаціонарі та введенням голки) до ≤30 хв.
Протипоказання абсолютні:
- перенесений інсульт <6 міс до виникнення ГКС;
- нещодавня (до 3 тиж) черепно-мозкова травма, хірургічне втручання;
- шлунково-кишкова кровотеча <1 міс до виникнення ГКС;
- відомі порушення згортання крові;
- розшаровуюча аневризма аорти;
- рефрактерна артеріальна гіпертензія (систолічний АТ >200 мм рт. ст., діастолічний АТ — >110 мм рт. ст.);
- для стрептокінази — повторне її введення строком від 5 діб до 6 міс після попереднього застосування.
Протипоказання відносні:
- транзиторні порушення мозкового кровообігу <6 міс до виникнення ГКС;
- терапія непрямими антикоагулянтами;
- вагітність;
- пункція судин великого діаметра в місці, недоступному для компресії;
- травматична реанімація;
- недавня лазеротерапія патології сітківки очного дна.
Схема застосування стрептокінази
Болюсне введення 5000 ОД гепарину з подальшою в/в інфузією 1,5 млн ОД стрептокінази в 100 мл фізіологічного розчину протягом 30–60 хв. Відновлення введення гепарину через 4 год після закінчення інфузії стрептокінази.
Схема введення альтеплази — прискорений режим
Болюсне введення 5000 ОД гепарину, потім болюсно 15 мг препарату з наступною інфузією 0,75 мг/кг протягом 30 хв (не більше 50 мг) та 0,5 мг/кг до 35 мг дози, яка залишилася (загальна доза 100 мг), протягом наступних 60 хв на фоні паралельної інфузії гепарину, яка не закінчується, і після введення.
Схема болюсного введення тканинного активатора плазміногену (тенектеплази)
Препарат призначають в/в болюсно протягом 10 с.
Гепаринотерапія
Нефракціонований гепарин в/в болюсно 60 ОД/кг маси
Еноксапарин для пацієнтів віком молодше 75 років з рівнем креатиніну з наступним через 15 хв підшкірним введенням дози 1 мг/кг маси тіла хворого кожні 12 год, аж до виписки з відділення (максимум 8 днів). Доза перших двох підшкірних введень еноксапарину не має перевищувати 100 мг.
Фондапаринукс 2,5 мг в/в болюсно з наступним підшкірним введенням в дозі 2,5 мг 1 раз на добу протягом 2–8 днів (або до виписки).
N.B. Після проведення тромболітичної терапії хворого рекомендовано в період протягом 24 год від початку симптомів транспортувати до стаціонару з можливістю проведення ПКВ!!!
Етап медичної реабілітації відповідно до вимог МОЗ України
В Україні зберігається етапна реабілітація хворих із гострим порушенням коронарного кровообігу, яка починається у стаціонарі, а потім продовжується на постстаціонарному етапі (амбулаторний чи санаторний).
1. Під час госпіталізації потрібно дати індивідуалізовані поради щодо зміни способу життя і корекції факторів ризику (немедикаментозної та медикаментозної).
- Відмова від куріння (згідно зі Стандартами первинної медичної допомоги при припиненні вживання тютюнових виробів, затвердженими наказом МОЗ України від 03.08.2012 р. № 601 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при припиненні вживання тютюнових виробів»).
- Дієта та контроль маси тіла (оптимальний індекс маси тіла <25 кг/м2; зменшення маси тіла при індексі маси тіла ≥30 кг/м2, а також при окружності талії >102 см у чоловіків або >88 см у жінок).
- Контроль фізичної активності. Забезпечити 30 хв аеробних вправ помірної активності, принаймні 5 разів на тиждень.
- Контроль АТ. Цільовим рівнем АТ після ГКС мають бути значення систолічного АТ <140 мм рт. ст., але не менше 110 мм рт. ст.
2. Для розробки рекомендацій необхідно оцінити ризик на підставі фізичної активності анамнестично та результатів навантажувального тесту.
3. Доцільно провести симптом-обмежувальний навантажувальний тест після клінічної стабілізації чи субмаксимальний навантажувальний стрес-тест у відібраних випадках.
4. Виконання навантажувальної проби (з фізичним навантаженням, стрес-ехокардіографія) перед випискою дозволяє уточнити ризик та визначити показання до коронаровентрикулографії перед випискою для оцінки доцільності планової хірургічної реваскуляризації.
Реабілітація має такі цілі:
1. Підвищення функціональної можливості.
2. Зменшення проявів ангінальних симптомів.
3. Підвищення фізичної активності.
4. Модифікація факторів ризику.
5. Поліпшення якості життя.
6. Поліпшення соціального функціонування.
7. Зниження частоти госпіталізацій.
8. Зниження частоти повторних серцево-судинних подій.
9. Підвищення виживаності.
Види реабілітації:
- фізична;
- психологічна;
- соціальна.
Протипоказання до фізичної реабілітації:
- нестабільна стенокардія;
- неконтрольована надшлуночкова та шлуночкова аритмія;
- неконтрольована серцева недостатність;
- високоступенева блокада без штучного водія ритму;
- тромбоемболія легеневої артерії та нещодавно перенесений тромбофлебіт;
- причини, не пов’язані з кардіальним захворюванням (ортопедичні та інші хвороби).
Лікування ІХС
А – аспірин і антиангінальна терапія (Aspirin and Antianginal therapy) .
В – в-блокатори і антигіпертензивні
(Beta-blocker and Blood pressure).
С - холестеринзнижуючі і відмова від куріння (Cigarette smoking and Cholesterol)
D – дієта і антидіабетичні (Diet and Diabetes).
Е – зміна стилю життя (Education and Exercise)
Виходячи з вище сказаного ви будете розв’язувати проблеми пацієнта самостійно та з допомогою лікаря. Сьогодні ми зупинились на допомозі пацієнту в перші години з моменту виникнення приступу болю, бо саме від оперативних та злагоджених дій медичних працівників в перші години залежатиме якість життя пацієнта. Розглянемо найтиповіші проблеми пацієнта та м/с діагнози.
Медсестринський процес – метод організації роботи медичної сестри, спрямований на виявлення і вирішення фізіологічних, психологічних та соціальних проблем пацієнта та суспільства
МЕДСЕТРИНСЬКІ ДІАГНОЗИ :
- Стурбованість і страх за своє майбутнє.
- Порушення газового обміну, пов‘язане з погіршенням кардіологічного стану.
- Можливе порушення випорожнення кишківника ( закрепи ).
- Порушення комфорту сім‘ї в цілому та пацієнта зокрема, пов‘язане з процесом перебігу захворювання .
- Необхідність знань про інфаркт міокарда.
- Обмеження діяльності через серцеву дисфункцію та втому, неврозність пацієнта з цього приводу.
- Душевний неспокій, пов‘язаний із змінами ґ. що сталися в організмі пацієнта і в його зовнішньому вигляді; зміни самосприйняття в результаті захворювання.
- Боязнь втратити джерело прибутків , через обмеження , обумовлені кардіологічним станом.
МЕДСЕСТРИНСЬКИЙ ПРОЦЕС
|
ПРОБЛЕМИ ПАЦІЄНТА (НАЯВНІ ТА ПОТЕНЦІЙНІ)
|
КІНЦЕВИЙ РЕЗУЛЬТАТ
|
|
1. Стурбованість і страх за своє майбутнє.
|
Пацієнт здобув душевний спокій і рівновагу ,відпочиває спокійно. |
|
2. Порушення газового обміну, пов‘язане з погіршенням кардіологічного стану |
Дихання пацієнта увійшло в норму , він відчуває комфорт в процесі дихання; ознаки його життєдіяльності увійшли в норму.
|
|
3. Можливе порушення випорожнення кишківника ( закрепи ).
|
Пацієнт може самостійно і без проблем випорожняти кишківник .
|
|
4. Порушення комфорту сім‘ї в цілому та пацієнта зокрема, пов‘язане з процесом перебігу захворювання .
|
Пацієнт сам повідомляє про послаблення болю в грудях.
|
|
5. Необхідність знань про інфаркт міокарда.
|
Пацієнт та його сім‘я розуміють процес перебігу хвороби, лікування та денний розпорядок.
|
|
6. Обмеження діяльності через серцеву дисфункцію та втому, неврозність пацієнта з цього приводу.
|
Пацієнт проявляє більше терпіння по мірі росту його активності; Пацієнт доглядає за собою сам. |
|
7. Душевний неспокій, пов‘язаний із змінами , що сталися в організмі пацієнта і в його зовнішньому вигляді; зміни самосприйняття в результаті захворювання.
|
Пацієнт з часом зрозумів і сприймає зміни, що сталися в його організмі.
|
|
8.Боязнь втратити джерело прибутків , через обмеження , обумовлені кардіологічним станом.
|
Пацієнт та його сім‘я розуміють зміни, що відбувають в організмі пацієнта внаслідок захворювання, важливість програм реабілітації після інфаркту міокарда, використання методів та засобів,щоб подолати хворобу і справитися з нею.
|
2. Матеріали активізації студентів під час викладання лекції :
А)доповіді студентів:
1) Коронарна система
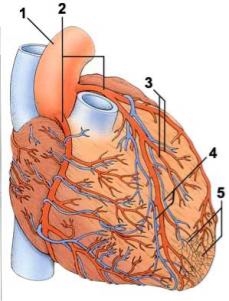
КРОВОПОСТАЧАННЯ СЕРЦЯ
1 — аорта; 2 — коронарні артерії; 3 — артеріальні гілки; 4 — коронарні вени; 5 — капіляри.
Серце потребує багато кисню; лише мозок потребує більше. Кров, що проходить через камери серця, не досягає м’язових клітин, тому серцеві м’язи мають окрему мережу кровоносних судин — коронарну систему. Коронарні артерії відходять від аорти і, розгалужуючись до капілярів, забезпечують живлення серця. Коронарні вени відтікають від коронарного синуса — великої вени на задній поверхні серця. Деякі дрібні коронарні вени впадають безпосередньо у праве передсердя
Виділяють такі типи кровопостачання серця:
- лівовінцевий тип, при якому більша частина серця кровопостачається гілками лівої вінцевої артерії (arteria coronaria sinistra);
- правовінцевий тип, при якому більша частина серця кровопостачається гілками правої вінцевї артерії (arteria coronaria dextra);
- середній тип, при якому вінцеві артерії рівномірно кровопостачають серце;
- проміжний тип, він може бути:
- середньоправим;
- середньолівим.
Кровопостачання серця забезпечується правою вінцевою артерією (a. coronaria dextra) та лівою вінцевою артерією (a. coronaria sinistra), які починаються від цибулини аорти (bulbus aortae) у відповідних пазухах аорти (sinus aortae).
Права вінцева артерія (a. coronaria dextra) проходить вправо під праве вушко (auricula dextra), лягає в праву частину вінцевої борозни (sulcus coronarius) і прямує по задній міжшлуночковій борозні (sulcus interventricularis posterior), де анастомозує з гілкою лівої вінцевої артерії (a. coronaria sinistra).
Гілки правої вінцевої артерії (rami arteriae coronariae dextrae) кровопостачають:
- стінку правого шлуночка (paries ventriculi dextri);
- стінку правого передсердя (paries atrii dextri);
- задню частину міжшлуночкової перегородки (pars posterior septi interventricularis);
- соскоподібні м’язи правого шлуночка (musculi papillares ventriculi dextri);
- вузли стимульного комплексу серця; вузли провідної системи серця (nodi complexus stimulantis cordis; nodi systematis conducentis cordis).
Ліва вінцева артерія (a. coronaria sinistra) проходить вліво і під лівим вушком (auricula sinistra) розгалужується на дві гілки:
- передню міжшлуночкову гілку (r. interventricularis anterior), яка йде по однойменній борозні серця (sulcus interventricularis anterior) до верхівки серця (apex cordis), де анастомозує з кінцевим відділом правої вінцевої артерії (a. coronaria dextra), утворюючи поздовжній артеріальний анастомоз серця.;
- огинальну гілку (ramus cirxumflexus), яка огинає серце (cor) зліва, проходить у вінцевій борозні (sulcus coronarius) і на діафрагмовій поверхні (facies diaphragmatica) анастомозує з правою вінцевою артерією (a. coronaria dextra), утворюючи коловий анастомоз артеріальних судин серця.
Ліва вінцева артерія (a. coronaria sinistra) кровопостачає:
- стінку лівого шлуночка (paries ventriculi sinistri);
- передню стінку правого шлуночка (paries anterior ventriculi dextri);
- стінку лівого передсердя (paries atrii sinistri);
- більшу частину міжшлуночкової перегородки (pars septi interventricularis).
ЛКА постачає кров'ю значно більший як за обсягом, так і за значенням масив серця. Однак прийнято розглядати, який тип кровопостачання (левовенечний, правовенечний або рівномірний) присутній у хворого.
Переважання правої вінцевої артерії серця відзначається тільки в 12% випадків, в 54% випадків переважає ліва вінцева артерія і в 34% обидві артерії розвинені рівномірно.
Тому ІМ найчастіше виникає в лівій частині серця.Коллатералі розвиваються з віком , тому небезпечним є виникнення ІХС в молодому віці.
2)Описали клінічну картину інфаркту міокарда Стражеско Микола Дмитрович та Образцов Василь Парменович
.
…1901 рік. Київ, Олександрівська лікарня. Хворого привезли вранці. З першого погляду черговому лікарю стало ясно: серце. Характерний колір обличчя. Ядуха. Майже непритомний стан. Лікар торкнувся руки, що звисала мов батіг. Пульс нагадував тоненьку мерехтливу свічечку – здавалось, що вона ось-ось погасне від найменшого подиху вітру. За роки лікарської практики лікар, котрий оглядав хворого, перемацав тисячі пульсів. Його вважали митцем аускультації. Інакше і не могло бути – професор В.П.Образцов, керівник клініки, не тримав у своєму відділені нездар. А тут сталося неймовірне. Чим уважніше лікар обстежував хворого, тим менше розумів суть недуги.
- Захворювання серця з такими ознаками мені ще не доводилося зустрічати у своїй практиці, - зізнався лікар-ординатор.
В палату зайшов професор В.П.Образцов. Він довго й уважно обстежував хворого. Дивна річ, скільки сердець довелося вислухати, а таких однак не зустрічалось. Що б це могло бути? Пам'ять не підказувала жодного схожого випадку з його багатої практики. Може щось подібне було описано в наукових виданнях? Ні, не пригадує.
- Як Ви гадаєте, молодий чоловіче, що б це могло бути? – звернувся професор В.П.Образцов до асистента, котрий стояв ближче до нього. Той у думці зважив симптоми недуги: пацієнт постійно відчуває нестачу повітря, сильний біль у грудях…
- Напевно, ревматизм.
- Даруйте мені, голубчику, але ж це справжнісінька дурниця, - спокійно зауважив професор, сів на стілець, насупив густі брови і задумався.
- А може, закупорення вінцевих артерій серця?
Василь Парменович різко обернувся. Здивовано поглянув на Миколу Дмитровича Стражеска, ніби той уголос висловив його власну думку, і, немов на терезах зважуючи кожне слово, відповів:
- Так, Миколо Дмитровичу. Ви, очевидно, маєте рацію.
“Тромбоз коронарних судин”, - такий вперше в історії людства зробив запис в історії хвороби черговий ординатор.
Це сталося у 1901 році. …1909 рік. Москва. Ще свіжими у пам’яті народній були вогні пожеж, що горіли на Красній Прєсні. Невдоволення народних мас ширилося, шукало виходу. В цей непевний час зібрався І Всеросійський з’їзд терапевтів. У складі Київської делегації були В.П.Образцов, Т.Г.Яновський і М.Д.Стражеско. Доповідь В.П.Образцова і М.Д.Стражеско “До симптоматології та клініки тромбозу вінцевих артерій” делегати з’їзду зустріли повною мовчанкою. Не чекали цього Василь Парменович Образцов і Микола Дмитрович Стражеско. Вони чекали чого завгодно – заперечень, дискусії, але не мовчання. Для лікарської громадськості того часу досліджувана недуга, про яку сповістили В.П.Образцов і М.Д.Стражеско, була своєрідною “терра інкогніта”. Що можна стверджувати чи заперечувати у тому, в чому сам не тямиш? – зробив сумний висновок професор Т.Г.Яновський.
(Адаптовано за В.Т. Калитою, Микола Стражеско. – Київ, 1977. – с. 59-71)
А) ситуаційна задача:
Ви – медсестра. Сусідка покликала Вас з приводу погіршення стану її чоловіка . Ви вияснили , що його турбують стискаючі болі за грудиною, які віддають в ліву руку, щелепу. Чоловік стурбований, обличчя має вираз страху. Шкіра бліда,холодна та липка на дотик.
VІ. МАТЕРІАЛИ ДЛЯ САМОПІДГОТОВКИ СТУДЕНТІВ:
РЕКОМЕНДОВАНА ЛІТЕРАТУРА:
а) Основна:
- Медсестринство в терапії ,.М.І. Шведа, .Н.В. Пасечко.-Тернопіль «Укрмедкнига», 2004 ст.239-254.
- .Шегедин М.Б., Шуляр І.А. та ін. Медсестринство в терапії. — Дрогобич: Відродження, 2006.ст. 142-143
- Внутрішня медицина Н.М. Середюк Київ «Медицина», 2007,ст.311 - 368.
- Пропедевтика внутрішніх хвороб з доглядом за терапевтичними хворими / За заг. ред. д.м.н., проф. А.В. Єпішина. — Тернопіль: Укрмедкнига, 2001.
б) Додаткова:
Окороков А.Н. Диагностика болезней внутренних органов". — М.: Медицинская литература, 2000.Т.2
Окороков А.Н. Лечение болезней внутренних органов. — М.: Медицинская литература, 2000.Т. 2
.Справочник терапевта в двух книгах / Под ред. академіка РАМН Н.Р. Полеева. — М.: Оникс ХХІ век, Мирообразование, 2003,.ст236-239..
МЕТОДИЧНА РЕКОМЕНДАЦІЯ
ДО ПОЗААУДИТОРНОЇ САМОСТІЙНОЇ РОБОТИ № 5.1.т.
ТЕМА № 5: “ІШЕМІЧНА ХВОРОБА СЕРЦЯ. ГОСТРИЙ ІНФАРКТ МІОКАРДА”
ПИТАННЯ ДЛЯ САМОСТІЙНОЇ РОБОТИ:
“Міокардити неревматичного походження. Медсестринський процес ”
- 2 год.
І. АКТУАЛЬНІСТЬ: За сучасними уявленнями, під міокардитом розуміють ураження міокарда запального характеру, зумовлене безпосереднім або опосередкованим через імунні механізми, впливом інфекції, хімічними та фізичними факторами. Після аварії на ЧАЕС в 1986 р. в Україні суттєво збільшилася кількість хворих на хронічний рецидивуючий міокардит.
І. НАВЧАЛЬНА МЕТА:
Знати:
- основні причини міокардиту неревматичного походження;
- основні клінічні ознаки даної патології;
- лікування і профілактику.
Вміти:
- оцінити стан важкості пацієнта;
- скласти план догляду за пацієнтом.
ІІ. ПЛАН ВИВЧЕННЯ ТЕМИ:
1. Визначення, класифікація міокардиту неревматичного походження.
2. Клініка, симптоми міокардиту неревматичного походження.
3. Лікування, профілактика міокардиту неревматичного походження.
4. Особливості догляду при міокардиті.
ІІІ. ЗАВДАННЯ:
- опрацювати навчальний матеріал;
- робота з картою ООД (додаток № 1);
- дати усно відповіді на запитання.
Д О Д А Т О К № 1
К А Р Т А ООД
|
№ п/п |
Зміст |
Завдання |
Самостійні записи |
|
1. |
Визначення, класифікація міокардиту неревматичного походження |
Скласти графологічну структуру
|
|
|
2. |
Клініка, симптоми міокардиту неревматичного походження |
Випишіть основні проблеми пацієнта при даних захворюваннях
|
|
|
3. |
Лікування, профілактика міокардиту неревматичного походження |
Складіть план лікування
|
|
|
4. |
Особливості догляду при міокардиті |
Складіть план догляду за пацієнтом
|
|
ПИТАННЯ ДЛЯ САМОКОНТРОЛЮ:
- Вкажіть основні пріоритетні проблеми при міокардиті неревматичного походження.
- Лікування, профілактика при даній патології.
- Особливості догляду пацієнтів з міокардитом неревматичного походження.
РЕКОМЕНДОВАНА ЛІТЕРАТУРА:
Середюк Н.М. “Внутрішня медицина”, Київ “Медицина” 2007, ст. 254-268.
Шегедин М.Б. Медсестринство в терапії, “Відродження” 2006 р., ст. 65-67.
Мiокардити неревматичного походження
Mioкардит – ураження мiокарда запального характеру, зумовлене безпосереднiм або опосередкованим через iмуннi механiзми впливом iнфекції, хiмiчних i фiзичних чинникiв.
Ранiше мiокардитом вважали захворювання, що спричинене iнфекцiйним збудником. Характеризується запаленням мiокарда i супроводжується гострими судинними
розладами. Слiд мати на увазi, що перифоральне демаркацiйне запалення довкола дiлянки iнфаркту мiокарда, пухлинних метастазiв, травматичних ушкоджень міокарда не входить у поняття «міокардит», оскiльки не є мiокардитом як нозологiчна одиниця.
Етіологія. Досить тривалий час виникнення мiокардитy пов'язувaли з хронічною стрептококовою iнфекцiєю, що локалiзується в мигдаликах (тонзилогенний мiокардит) або в iнших вогнищах хронiчної iнфекцiї. Причиною мiокардитy є iнфекцiйнi та нeiнфекційні чинники. До iнфекцiйних чинникiв належать гриби, стрептококи, дифтерiйна
паличка, вiруси. До неiнфекцiйних – сироватки, сульфанiламiди, хiмiчнi речовини, токсичнi речовини, вакцини, цитостатики, перегрiвання, вплив Чорнобильської АЕС.
Iз неiнфекцiйних хiмiчних етiологiчних чинникiв, здатних спричинити мiокардит, найбiльше значення мають важкi метали (кадмiй, свинець), а також антибiотики, анальгiн, амiдопiрин, новокаїн.
Класифiкацiя міокардиту (прийнята VI, VII Нацiональним конгресом кардiологiв України (2000, 2004)
I. Гострий:
а) iз встановленою етіологією
(iнфекцiйний, бактерiальний, вiрусний, паразитарний, при iнших хворобах);
б) неуточненої етiологiї.
II. Хронiчний неуточнений
III. Мiокардiофiброз
IV. Поширенiсть:
а) iзольований (вогнищевий);
б) дифузний
V. Перебiг: легкий, середньої тяжкостi, тяжкий
VI. Клiнiчнi варiанти: аритмiя, порушення реполяризації, кардiалгiя тощо
VII. Серцева недостатнiсть
(0-Ш стадiї), варіант, функціональний клас (I-IV)
Клiнiчна картина. Основними клiнiчними ознаками мiокардиту є бiль у ділянці серця, задишка (постiйна, виснажлива), посилене серцебиття. Xарактернi також частi колаптоїднi стани, епiзоди знепритомнення, швидка втомлюванiсть, кволiсть. Пiд час огляду визначають блiдiсть шкiри.
Діагностичнi критерії мiокардиту (Нью-Йоркська Асоцiація Кардiологiв)
* Попередня iнфекцiя, доведена клiнiчними i лабораторними дослiдженнями (у тому числi видiлення збудника) або iнше основне захворювання, наприклад лiкарська алергiя;
* синусова тахiкардiя (iнодi брадикардiя);
* ослаблений I тон;
* порушення ритму і провiдностi, ритм галопу;
* збiльшення розмiрiв серця;
* застiйна серцева недостатнiсть;
* патологiчнi змiни ЕКГ (порушення реполяризацiї, ритму i провiдностi);
* пiдвищення активностi сироваткових ферментiв (ЛДГ i ЛДГ1, КФК).
ЕхоКГ-ознаки: стовщення cтінок, збiльшення iндексу маси мiокарда, дилятація порожнин серця, зменшення фракцiї викиду (< 40 % при нopмi 55-75 %).
Особливостями iнфекцiйно-алергiйного мiокардитy є зв'язок захворювання з вогнищевою iнфекцiєю. При грипi, аденовiрусній iнфекцiї з'являються ознаки кардиту, передусiм бiль у дiлянцi серця типу кардiалгiї, стенокардiї або змiшаного характеру. Незважаючи на численнi рецидиви захворювання медична сестра не виявляє ознак вади серця (на вiдмiну вiд ревматичного кардиту, за якого вада серця формується через 1,5-2 мic.).
Лiкування. Основне в лiкуваннi мiокардиту - принципи послiдовностi та комплексностi. Принцип послiдовностi передбачає своєчасне застосування протизапальної та антибактерiальної терапiї, оцiнювання ефективностi лiкування i своєчасне його коригyвання. Принцип комплексностi полягає в призначеннi протизапальних засобів (НПЗП, глюкокортикоїди), антибiотикiв, антигiстамiнних препаратiв, інгібіторів протеаз i цитокiнiв, засобiв для подолання серцевої недостатностi, порушень ритму i провiдностi. У лiкуваннi мiокардиry найчастiше застосовують НПЗП, рідше – глюкокортикоїди. Лiкування подiляють на етiотропне, патогенетичне i симптоматичне. До етiотропного належать антибактерiальнi засоби, антитоксин (при дифтерійному мiокардитi), санацiя iнфекцiйних вогнищ, противiруснi препарати; до патогенетичного: НПЗП (салiцилати, iндометацин, вольтарен, сулiндак), стероїднi гормони (тiльки при тяжкому перебiгу), iмуномодулятори (левамiзол, нуклеїнат натрiю, похiднi тимусу). Симптоматичне лiкування полягає в лiкуваннi порушених функцій мiокарда. Для цього застосовують серцевi глiкозиди, антиаритмiчнi, сечогiннi засоби, а також метаболiчного впливу.
Найефективнiшим НПЗП є диклофенак натрiю (вольтарен). Його рекомендують по 150-200 мг на добу, причому в першi 2 тиж, - внутрiшньом'язово по 75 мг (3 мл), всередину по 100-150 мг на добу. Надалi курс уживання всередину триває не менше нiж 6 тиж. Диклофенак натрiю добре переноситься хворими. За своєю протизапальною дiєю препарату 20 – 25 разiв сильнiший за бруфен.
Проте поряд iз добре вираженим протизапальним ефектом класичним НПЗП властива низка небажаних ефектiв (ерозiї та виразки шлунку, шлунковi кровотечi, затримання в органiзмi натрiю i води тощо). Порiвняно новими є препарати месулiд, мовелic, якi рiдше уражують травний тракт, їм властивi бiльше вираженi протизапальнi, протинабряковi та знеболювальнi властивостi. Месулiд призначають по 100 мг на добу, мовалiс - по 7,5 мг на добу, а целекоксиб - по 200 мг двiчi на добу всередину. Курс лiкування зазвичай триває 6-8 тиж.
Щодо глюкокортикоїдiв доведено, що на вiдмiну вiд класичних НПЗП вони пригнiчують синтез ЦОГ-1 i ЦОГ-2, а також лiпооксигенази, унаслiдок чого усувається не лише судинний, а й клiтинний компонент запалення.
МЕТОДИЧНА РЕКОМЕНДАЦІЯ
ДО ПОЗААУДИТОРНОЇ САМОСТІЙНОЇ РОБОТИ № 5.2.т
ТЕМА № 5: “ІШЕМІЧНА ХВОРОБА СЕРЦЯ. ГОСТРИЙ ІНФАРКТ МІОКАРДА”
ПИТАННЯ ДЛЯ САМОСТІЙНОЇ РОБОТИ:
“Теоретичне відпрацювання алгоритму практичного навику “Визначення пульсу”
- 1 год.
І. АКТУАЛЬНІСТЬ: Пульс – це ниткоподібне коливання стінки артерії внаслідок руху крові і зміни тиску в судинах при кожному скороченні серця. Характер пульсу залежить від діяльності серця і стану артерій. Він змінюється також при психічному збудженні, фізичній роботі, коливаннях навколишньої температури, при дії уведених лікарських препаратів, алкоголю.
І. НАВЧАЛЬНА МЕТА:
Знати: - діагностичне значення визначення пульсу;
- характеристику пульсу;
- види порушень властивостей пульсу.
Вміти: - визначити пульс;
- записати показники частоти пульсу в температурний листок.
ІІІ. ПЛАН ВИВЧЕННЯ ТЕМИ:
1. Пульс. Техніка визначення.
2. Характеристика пульсу.
3. Види порушень властивостей пульсу.
ІІІ. ЗАВДАННЯ:
- опрацювати навчальний матеріал;
- робота з картою ООД (додаток № 1);
- дати усно відповіді на запитання.
Д О Д А Т О К № 1
К А Р Т А ООД
|
№ п/п |
Зміст |
Завдання |
Самостійні записи |
|
1. |
Пульс. Техніка визначення.
|
Запишіть
|
|
|
2. |
Характеристика пульсу.
|
Запишіть
|
|
|
3. |
Види порушень властивостей пульсу.
|
Вкажіть
|
|
ПИТАННЯ ДЛЯ САМОКОНТРОЛЮ:
- Що таке пульс?
- Які показники характеризують пульс?
- Що таке тахікардія?
- Що таке брадикардія?
- Що таке аритмія?
- Що означає термін “дефіцит пульсу”?
РЕКОМЕНДОВАНА ЛІТЕРАТУРА:
Савка Л.С., Разінкова Л.І. Догляд за хворими і медична маніпуляційна техніка, К.: “Медицина” 2009, с. 65 – 68, 277 -279.
АЛГОРИТМ ПРАКТИЧНОГО НАВИКУ№ 48
|
Послідовність дій |
Обґрунтування |
|
Обладнання Годинник із секундною стрілкою, температурний листок, рідке мило, одноразовий рушник |
|
|
Місця визначення пульсу: на променевій артерії (на долонній поверхні передпліччя пацієнта біля основи великого пальця) (мал. 38, а); на сонній артерії (на шиї по передньому краю груднинно-ключично-соско- подібного м’яза, приблизно на його середині) (мал. 38, б); на скроневій артерії (на рівні брів, відступивши від зовнішнього кута ока на відстань 1—1,5 пальця в бік вуха); на стегновій артерії (нижче від пахвинної складки, приблизно на її середині); на ліктьовій артерії (на відстань 1 см медіальніше від ямки ліктьового згину); на артерії тильного боку стопи |
|
|
Підготовка пацієнта Повідомити пацієнту хід процедури. Одержати згоду на її проведення |
Мотивація пацієнта до співпраці. Дотримання прав пацієнта на інформацію |
|
Пацієнт перебуває у положенні лежачи або сидячи після 5-хвилинного відпочинку. Руки покласти на рівні серця
|
Забезпечення вірогідності даних |
|
Техніка визначення пульсу на променевій артерії У ділянці променево-зап’ясткового суглоба кисть пацієнта захопити так, щоб великий палець розташувався з тильного боку, а вказівний, середній і безіменний — з долонного боку на променевій артерії |
|
|
Намацавши пульсівну артерію, з помірною силою притиснути її до внутрішнього боку променевої кістки |
Забезпечення правильності визначення властивостей пульсу |
|
Визначити властивості пульсу |
|
|
Визначення пульсу проводять одночасно на обох руках (мал. 39). Визначають: частоту за 1 хв; ритм; наповнення; напруження |
|
|
Кількість пульсових ударів відзначити графічно на температурному листку, враховуючи, що 1 поділка відповідає 2 ударам пульсу |
Забезпечення вірогідної інформації про стан пацієнта |
1


про публікацію авторської розробки
Додати розробку
