Презентація теоретичного заняття з теми:"Захорювання нирок у дітей"










































Класифікація 1.Гострий гломерулонефрит *період початкових проявів *період зворотного розвитку *перехід у хронічну форму *без порушення функції нирок *З порушенням функції нирок *гостра ниркова недостатність 2.Хронічний гломерулонефрит *загострення *часткова ремісія Повна клініко-лабораторна ремісія *без порушення функції нирок *З порушенням функції нирок *хронічна ниркова недостатність 3. Підгострий гломерулонефрит *З порушенням функції нирок *хронічна ниркова недостатність
Основні симптоми олігурія – зменшення диурезу на 20-50% норми. Виникає у зв’язву з зменшенням клубочкової фільтрації та збільшенням реабсорбції натрія й води; гематурія спостерігається у більшості хворих, пов’язана зі збільшеною проникністю базальної мембрани. Еритроцити завжди зміненні, вилужені протеінурія – провідна ознака ГН. Є селективна протеінурія та неселективна. Остання – погана прогностична ознака.
Основні симптоми лейкоцитурія – непостійна ознака, має абактеріальну природу, обумовлена активним імунним запаленням; циліндрурія – визначається у 60% хворих. По структурє це запальний тубулярний білок з включенням залишків формених елементів, епітеліальних клітин. Бувають гіалінові, еритроцитарні, зернисті циліндри.
Лікування ЗАГАЛЬНІ ПРИНЦИПИ В періоді розгорнутих клінічних ознак захворювання і до початку зворотнього розвитку симптомів лікування здійснюється в умовах стаціонару і включає режим, дієту, призначення патогенетичних, симптоматичних засобів в залежності від варіанту ГН, усунення провокуючих чинників. Підтримуюча терапія проводиться амбулаторно тривалий час (1-2,5 року) Основним принципом лікування є індивідуальний підхід
Лікування Період розгорнутих клінічних проявів - постільний режим протягом не менше 2 тижнів від початку захворювання (або загострення) до зменшення симптомів інтоксикації, при зменшенні активності патологічного процесу в нирках (зменшення набряків, артеріальної гіпертензії, макрогематурії) - палатний режим, поступове включення лікувальної фізкультури.
Обмеження м'яса - в перші тижні гострого процесу - при азотемії У період глюкокортикоідної терапії - збільшити вміст калію і кальцію в харчуванні (сухофрукти, печена картопля, кефір, молоко, курага, родзинки, поступово сир і петрушка) При використанні сечогінних препаратів - збільшити надходження калію з їжею
Вживання рідини Прийом рідини обмежується - при порушенні функції нирок, - значних набряках - гіпертензії. В інших випадках кількість рідини не лімітується, але контролюється. Обсяг водного навантаження (випито + в продуктах харчування + внутрішньовенно) повинен відповідати витратам - діурез напередодні + блювота + рідкий стілець + 200-250 мл або 250 мл / кв.метр поверхні тіла. Питний режим включає чай, лужну мінеральну воду, компоти з сухофруктів, молочні продукти.
Усунення провокуючих чинників Проводиться з урахуванням попереднього захворювання і наявності вогнищ інфекції Антибактеріальна терапія, як правило, призначається на 2-4 тижні (при наявності активних вогнищ інфекції або високих титрів АСЛ-О в динаміці довше). Використовуються напівсинтетичні пеніциліни, макроліди, цефалоспорини 2-3 покоління (дози коригують) в поєднанні з антигістамінними препаратами 1-2 покоління (за показаннями) при виявленні ТORCH-інфекції - противірусні препарати відповідно до загальноприйнятих схем і ін. терапія при необхідності в разі виявлення супутніх захворювань.
Лікування Сечогінні Гіпотензивні Глюкокртикоїди Цитостатики Гепарин При порушенні азотвидільної функції нирок проводиться Інфузійна терапія сольовими розчинами з форсуванням діурезу *Ентеросорбція (ентеросгель та ін.) *Препарати, що знижують вміст азотистих речовин в крові (леспенефрил, кетостерил і ін.) При неефективності консервативної терапії і наростанні азотемії - екстракорпоральних методів детоксикації.
Реабілітаційні ЗАХОДИ ДИСПАНСЕРИЗАЦІЯ *Диспансерне спостереження з ГН проводиться нефрологом та / або педіатром протягом 5 років після нормалізації клініко-лаборатрних показників, після цього терміну НЕ знімаються з диспансерного обліку пацієнти з НЕФРОТИЧНИМ СИНДРОМОМ або змішаної ФОРМОЮ ГН. *Хворим оформляється інвалідність згідно з наказом МОЗ України від 2001 року. * Після завершення лікування в умовах стаціонару хворий переходить під амбулаторно-поліклінічний нагляд . Санаторно-курортне лікування
Аналіз сечі • зміна відносної щільності сечі (гипостенурия) • зниження осмолярності (<800 мосмоль / л) • мікроерітроцітурія • цилиндрурия (часто лейкоцитарна) • виявлення бактерій, які покриті антитілами (БПА)> 2 в 10 полях зору після сьомої доби захворювання • підвищення рівня β2-мікроглобуліну
Додаткові методи дослідження УЗД нирок і сечового міхура і екскреторної урографії (спазм або розширення чашечно-мискової системи) • мікціонних цистографії (міхурово-сечовідний рефлекс, мегауретер, дивертикули сечового міхура і сечоводів і т.п.) • реносцинтіграфія (фіксація радиофармпрепарата через 2 години> 4%) • термографії (термоасімметрія поперекової опори> 1 є, осередки гіпертермії) Ритм і обсяг сечовиділення термометрія Контроль артеріального тиску
Основні можливі клінічні прояви - початок: гостре або поступове, з прихованим перебігом. - попередні за 7-21 день інфекція і переохолодження, стрес – у грудних дітей - погана прибавка маси тіла, мармуровість шкіри, анорексія, диспептичні явища, дратівливість, тривала жовтяниця, судоми - ознаки дегідратації (зниження тургору шкіри, її сухість, тахікардія, спрага) - інтестинального синдром
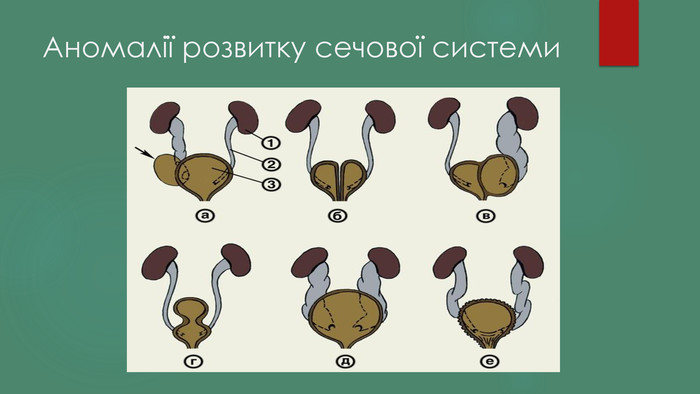
клінічні прояви - порушення ритму сечовиділення: • часте або рідкісне сечовиділення • затримка сечі, напруження при сечовипусканні • нетримання сечі (денний або нічний) каламутна сеча - згадка в анамнезі: -про аномалії розвитку сечової системи у родичів, -о тривалої кристалурії - у дівчаток - рeцідівірующій вульвит, вульвовагініт, ентеробіоз.
ЗАГАЛЬНІ ПРИНЦИПИ ЛІКУВАННЯ В активній стадії захворювання лікування здійснюється в умовах стаціонару (в нефрологічному відділенні) і включає режим, дієту, призначення етіотропних, патогенетичних, симптоматичних засобів, нормалізацію уродинаміки, підвищення захисних сил організму. Основним принципом лікування є індивідуальний підхід.
Режим фізичного навантаження Активна стадія - постільний режим до зменшення симптомів інтоксикації, пізніше - палатний) режим, поступове включення лікувальної фізкультури. Період ремісії - загальний режим за віком, з обмеженням тривалого ортостатического напруги і винятком переохолодження.
Вживання рідини Рекомендована водне навантаження з розрахунку 25-50 мл / кг / добу (достатність питного режиму оцінюється за величиною діурезу - 1,5-2 л) під контролем своєчасного спорожнення сечового міхура (не рідше 1 разу в 2-3 години). • Прийом рідини обмежується при порушенні функції нирок, гіпертензії, обструктивних уропатіях.
Антибіотикотерапія Стартова терапія триває 10-14 діб. При відсутності результатів посіву сечі і антибіотикограми слід пам'ятати, що препарат емпіричної терапії повинен: - діяти на збудник, який найчастіше зустрічається, - не бути нефротоксичним, - мати переважно бактерицидний ефект, - створювати терапевтичні концентрації в нирковій паренхімі та сечі.
Патогенетична і посиндромная терапія Детоксикація здійснюється шляхом водного навантаження і застосування дезінтоксікацонних препаратів (ліпін, ентеросорбенти). При відмові від перорального прийому рідини, ознаках дегідратації, значному інтоксикаційним синдромі проводиться інфузійне внутрішньовенне введення 5% розчину глюкози або фізіологічного розчину. При гіпертермії застосовуються жарознижуючі - парацетамол, У випадках больового синдрому призначаються антиспастичні препарати.
ДИСПАНСЕРИЗАЦІЯ Після завершення програми лікування розширюється режим - - дозволяється відвідування школи (при хронічному ПН - в межепідеміческій період і при сприятливій метеообстановки) із звільненням від фізкультури або обмеженням занять на снарядах, на вулиці в холодну пору року.
ДИСПАНСЕРИЗАЦІЯ Дошкільнятам не рекомендується постійне відвідування дитячих колективів у зв'язку з ризиком приєднання дитячих та вірусних інфекцій, які можуть спровокувати рецидив ПН. Можливо лікування в умовах місцевих нефрологічних санаторіїв в період ремісії (загальнозміцнюючий ефект).
ДИСПАНСЕРИЗАЦІЯ Вакцинація проводиться за графіком профілактичних щеплень, але не раніше, ніж через місяць від початку ремісії з обов'язковим попереднім обстеженням (аналіз крові клінічний і біохімічний, аналіз сечі), на фоні гіпоалергенної дієти та, в деяких випадках, антигістамінних препаратів (5-7 днів напередодні і після вакцинації). Реакція Манту проводиться за графіком


про публікацію авторської розробки
Додати розробку