Навчальний посібник "Вогнепальні рани"
Вогнепальні поранення
1. Визначення: Вогнепальна рана — це пошкодження тканин і органів з порушенням цілісності їх покриву (шкіри, слизової або серозної оболонки), що спричинене вогнепальною зброєю.
2. Актуальність проблеми:
А) сучасні види зброї змінили характер та структура вогнепальних поранень в бік збільшення частки важких форм ураження: поранення живота і тазу — 18%, поранення органів грудної клітини — 20%, вогнепальні проникаючі поранення голови — 14%, сполучені ураження 21%, ізольовані поранення кінцівок — 27%;
Б) досить високою залишається летальність при ураженнях сучасними видами зброї: проникаючі поранення живота та тазу — до 13%, сполучені вогнепальні поранення — до 59%;
В) велика доступність вогнепальної та пневматичної зброї призвела до збільшення числа вогнепальних поранень в мирний час;
Г) відсутні загальноприйняті методичні вказівки та практичні керівництва з приводу організації медичної допомоги при вогнепальних пораненнях воєнного та мирного часу в сучасних умовах;
Д) у вищих медичних учбових закладах України зникла дисципліна військово-польова хірургія, яка є базовою в викладенні основних положень надання медичної допомоги при вогнепальних пораненнях, як воєнного, так і мирного часу.
3. Ранова балістика:
А) Основні балістичні параметри, що впливають на об'єм ураження:
- маса снаряду, який уражує:
- швидкість снаряду, який уражує;
- форма у снаряду, який уражує;
- конструктивні особливості снаряду, який уражує.
Б) Конструктивні особливості та балістичні властивості сучасних снарядів, що спричиняють поранення:
а) феномен „кувиркання” кулі — осьові зміщення кулі сучасних снарядів, що спричиняють поранення, при проходженні через живі тканини значно змінюють, як форму так і напрямок ранового каналу (рис. 1).
б) фрагментація снаряду, що спричиняє поранення — значно змінює форму тимчасової пульсуючої порожнини та форму ранового каналу, створює велику кількість дрібних осколків (рис. 2).
![]()
 Рис. 1. Феномен „кувиркання” кулі:
Рис. 1. Феномен „кувиркання” кулі:
А — схематичне зображення „кувиркання” кулі в рановому каналі;
Б — феномен „кувиркання” кулі за даними імпульсної рентгенографії.
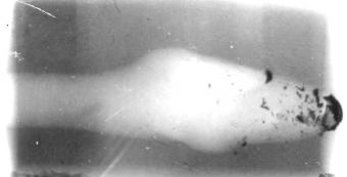
Рис. 2. Момент фрагментації снаряду, що спричиняє поранення, за даними імпульсної рентгенографії.
В) Фактори утворення вогнепальної рани:
а) головна ударна хвиля — дія на тканини прямого удару і стиснутого повітря;
б) бокова ударна хвиля — тимчасова пульсуюча порожнина, яка діє на тканини навкруги ранового каналу;
в) пряма дія снаряду на живу тканину;
г) вихровий слід — потік повітря і частинок тканин позаду снаряда, які додатково травмують тканини після дії снаряду.
Г) Фази тимчасової пульсуючої порожнини ( рис. 3):
а) формування тимчасової пульсуючої порожнини (А);
б) тимчасова пульсуюча порожнина (В);
в) залишкова порожнина (С).
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
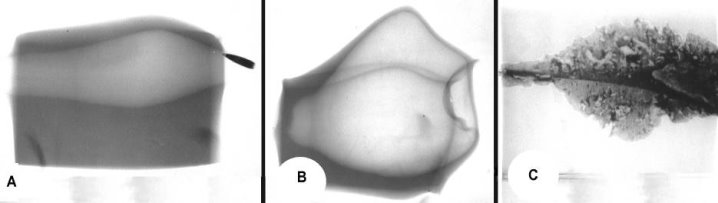
Рис. 3. Фази формування тимчасової пульсуючої порожнини за даними імпульсної рентгенографії: 1 — рановий канал, 2 — початкова стадія формування тимчасової пульсуючої порожнини, 3 — ранячий снаряд, 4 — пік формування тимчасової пульсуючої порожнини, 5 — зона первинного некрозу, 6 — залишкова порожнина.
4. Структурні особливості вогнепальної рани (рис. 4):
А) Первинний рановий канал — утворюється під дією головної ударної хвилі та прямої дії снаряду (А);
Б) Зона первинного некрозу (контузії) — виникає під впливом всіх факторів утворення вогнепальної рани: головна ударна хвиля, бокова ударна хвиля, пряма дія снаряду, ёвихровий слід (Б);
В) Зона вторинного некрозу (комоції) — утворюється під дією бокової ударної хвилі (В).
а) у розвитку вторинного некрозу беруть участь декілька чинників:
- порушення мікроциркуляції в стінках ранового каналу;
- протеоліз, зумовлений звільненням ферментів у зоні первинного некрозу;
- кавітаційне пошкодження субклітинних структур.
б) рановий канал змінює свій хід під впливом девіації ранового каналу:
- первинної девіації — зміна напрямку просування снаряду внаслідок взаємодії з щільними утвореннями;
- вторинної девіації — скорочення тканин, зміна положення тіла.
![]()

![]()
![]()
![]()

![]()
![]()

![]()
![]()

Рис. 4. Морфологія вогнепальної рани:
А — первинний рановий канал; Б — зона первинного некрозу;
В — зона вторинного некрозу; Г — снаряд, що спричиняє поранення
5. Візуальна характеристика вогнепальної рани:
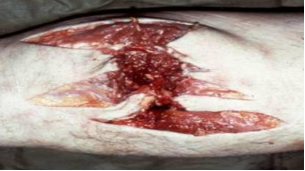
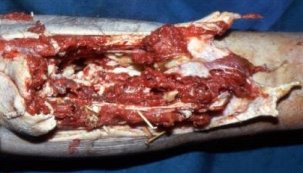
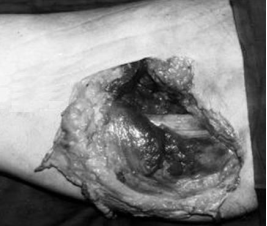
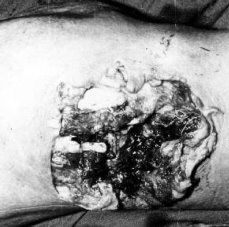
А) За розмірами вхідного та вихідного отворів ранового каналу можна визначити вид снаряду (рис. 5):
а) при пораненнях швидкострільними малокаліберними кулями — вихідний отвір більший за вхідний;
б) при пораненнях стріловидними кулями вхідний отвір відповідає за розмірами вихідному;
в) при пораненнях осколками та гумовими кульками вхідний отвір більший за вихідний.
![]()
![]()
![]()
![]()
Рис. 5. Зовнішній вигляд вихідного отвору ранового каналу при вогнепальних пораненнях табельними видами зброї.
Б) Візуальні особливості вогнепальних ран в залежності від швидкості кулі, що ранить (табл. 1).
Таблиця 1.
Візуальна характеристика ранового каналу в залежності від початкової швидкості кулі
|
Характеристика снаряду, що ранить |
Візуальні особливості вогнепальної рани |
|
Швидкість кулі 100-200 м/с (гумові кулі) |
Сліпі поранення з діаметром вхідного отвору до 10 мм |
|
Швидкість кулі 300-400 м/с (пістолетні кулі) |
Діаметр вихідного отвору в 2 рази перевищує діаметр вхідного отвору |
|
Швидкість кулі 650 м/с (калібр кулі 7,62 мм) |
Діаметр вихідного отвору в 3-4 рази перевищує діаметр вхідного отвору |
|
Швидкість кулі 750-1000 м/с (калібр кулі 5,45 мм) |
Діаметр вихідного отвору в 8-12 разів перевищує діаметр вхідного отвору |
|
Швидкість кулі 1100-1500 м/с |
Діаметр вихідного отвору в 6-8 разів перевищує діаметр вхідного отвору |
|
Швидкість кулі 3000-8000 м/с |
Діаметр вихідного отвору в 8-10 разів перевищує діаметр вхідного отвору |
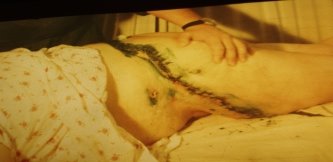
6. Перебіг ранового процесу при вогнепальних пораненнях:
А) Стадії ранового процесу:
а) стадія запалення (рис. 6):
+ фаза запалення;
+ період очищення рани від некротичних тканин:
- первинне очищення — відбувається за рахунок травматичного набряку, що сприяє витісненню ранового детриту, згустків, сторонніх тіл;
- вторинне очищення — відбувається за рахунок нагноєння рани;
б) стадія регенерації;
в) стадія реорганізації рубця та епітелізації (рис. 7).
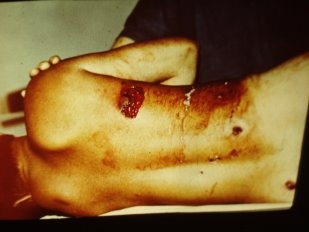
Рис. 6. Перебіг ранового процесу у хворого з вогнепальними пораненнями тулуба. Фаза запалення.
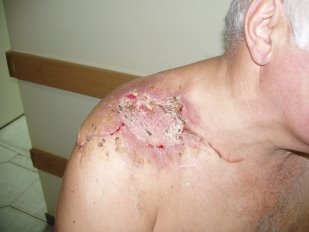
Рис. 7. Перебіг ранового процесу у хворого з вогнепальним пораненням надпліччя. Фаза реорганізації рубця та епітелізації.
Б) Зони порушення мікроциркуляції в рановому каналі:
а) зона тотального розладу мікроциркуляції — дає початок зоні первинного некрозу;
б) зона субтотального розладу мікроциркуляції — перетворюється на зону вторинного некрозу на 3 добу;
в) зона вогнищевих розладів мікроциркуляції — при неускладненому перебігу ранового процесу відновлює свою функцію через 14 діб; при ускладненому перебігу - перетворюється на ділянку вторинного некрозу;
г) зона функціональних розладів мікроциркуляції — відновлюється на 7 добу.
N.B.!Вогнепальна рана є первинно мікробно забруднена, а не первинно інфікована.
В) Фактори, що протидіють розвитку інфекції в рані:
а) широко відкрита рана добре аерується несприятливий фактор для розвитку анаеробів;
б) ацидоз несприятливий фактор для розвитку деяких мікроорганізмів;
в) кровотеча з рани та виділення ранового секрету механічне вимивання з рани мікроорганізмів;
г) клітинний і гуморальний імунітет вбивають мікроорганізми.
Г) Фактори, що сприяють розвитку інфекції в рані:
а) замкнуті порожнини не проникає повітря розвиток анаеробів;
б) некротичні тканини поживне середовище для мікроорганізмів;
в) рановий канал, оточений тканинами зі зміненою реактивністю;
г) масивна крововтрата, білковий і електролітний дисбаланс, авітаміноз, імунодефіцит.
7. Принципи організації допомоги при вогнепальних пораненнях мирного часу:
А) Особливості вогнепальних поранень мирного часу:
а) вогнепальних поранень мирного часу спричиняються як табельними, так і нетабельними видами зброї (мисливська зброя, самопали, газова зброя), а також невогнепальною зброєю (зброя для підводного мисливства, пневматична зброя, арбалети тощо), тому їх спектр більш різноманітний, порівняно з вогнепальними пораненнями воєнного часу;
б) при вогнепальних пораненнях мирного часу вхідні отвори можуть бути „точковими” (2-3 мм в діаметрі), а саме поранення — проникаючим (наприклад, при пораненням пневматичною зброєю, дроб’ю, січкою);
в) точкових вогнепальних поранень може бути декілька (при пораненнях дроб'ю);
г) точкові вогнепальні поранення можуть маскуватися в волосистій частині голови, що утруднює їх діагностику;
д) при пораненнях з близької відстані або в упор дробовий заряд спричиняє дуже важкі поширені та глибокі ушкодження;
е) об'єм ураження не завжди свідчить про важкість поранення: при дотичних або рекошетних пораненнях рана може бути значною за об'ємом, а пошкодження внутрішніх органів та мозку незначні або відсутні; тоді як при діаметральних та радіальних пораненнях зовнішня рана може бути незначною за обсягом, проте супроводжуватись значними пошкодженнями внутрішніх органів та мозку.
Б) Догоспітальний етап: включає надання заходів першої медичної допомоги бригадою швидкої медичної допомоги:
а) накладання асептичної пов'язки на рани без ознак профузної кровотечі;
б) накладання давлячої пов'язки на рани з ознаками профузної кровотечі;
в) накладання джгута при пораненнях, що супроводжуються профузною артеріальною кровотечею;
г) транспортна іммобілізація табельними засобами (шина Крамера);
д) протишокові заходи: знеболення наркотичними (2% розчин промедолу 1 мл) та ненаркотичними анальгетиками (кеторолак 1,0); інфузія кристалоїдів (розчин Рінгера, сорбілакт, реосорбілакт); введення серцевих та дихальних аналептиків;
е) інгаляція зволоженим киснем;
є) при зупинці зовнішнього дихання: інтубація трахеї та штучна вентиляція легенів з допомогою мішка „Амбу”;
ж) при зупинці системної гемодинаміки проводять непрямий масаж серця, дефібриляцію.
з) кісткові фрагменти та сторонні тіла, що виступають з рани не видаляють, оскільки це може спричинити важку кровотечу (наприклад, з венозних синусів головного мозку), зупинити яку на догоспітальному етапі неможливо.
В) Транспортування хворих з вогнепальними пораненнями в мирний час має наступні особливості:
а) транспортування поранених має здійснюватися лікарськими бригадами швидкої медичної допомоги (реанімобіль), які мають відповідне обладнання для проведення реанімаційних заходів;
б) оскільки в порожнинах тіла можуть міститися металеві уламки, металеві сторонні тіла (кулі, свинцеві осколки тощо), які при транспортуванні можуть зміщуватися, спричиняючи більш значні пошкодження внутрішніх органів і головного мозку, транспортування таких хворих необхідно здійснювати з підвищеною обережністю;
в) при транспортуванні пацієнта з вогнепальними пораненнями в коматозному стані його необхідно вкладати на бік (бокове стабілізоване положення) з метою профілактики аспірації блювотних мас в дихальні шляхи;
д) під час транспортування необхідно санувати носову та ротову порожнину, глотку потерпілого від крові, слизу, блювотних мас та встановити язикотримач;
г) транспортування хворих з вогнепальними пораненнями, за можливості, має здійснюватися в найближчий багатопрофільний стаціонар (лікарні швидкої медичної допомоги, де є чергові нейрохірургічні, травматологічні бригади, бригади судинних, абдомінальних та торакальних хірургів, політравматологічні відділення).
д) постраждалі з вогнепальними пораненнями, які супроводжуються порушеннями свідомості, функції дихання, кровообігу мають бути відразу госпіталізовані до відділення реанімації та інтенсивної терапії, минаючи приймальне відділення;
Г) Госпітальний етап: включає надання заходів кваліфікованої медичної допомоги в багатопрофільних стаціонарах:
а) заходи спрямовані на відновлення функції зовнішнього дихання:
- звільнення дихальних шляхів від сторонніх тіл, слизу, крові;
- встановлення язикотримача,
- інтубація трахея, трахеостомія з штучною вентиляцією легень;
- пункція та дренування плевральної порожнини за Белау при пневмо- або гемотораксі, які супроводжуються порушенням функції зовнішнього дихання;
б) протишокові заходи при наявності тяжкого шоку:
- знеболення наркотичними (2% розчин промедолу 1 мл) та ненаркотичними анальгетиками (кеторолак 1,0);
- інфільтраційна анестезія місцевим анестетиком (розчин новокаїну, лідокаїну);
- інфузійна терапія кристалоїдними та кристалоїдними розчинами, трансфузія препаратів крові за показами.
- внутрішньовенне введення серцевих і дихальних засобів;
- інгаляція зволоженого кисню;
в) первинна хірургічна обробка рани, остаточна зупинка зовнішньої кровотечі;
г) антибіотикопрофілактика антибактеріальними препаратами широкого спектру дії, підшкірне введення правцевого анатоксину 0,5 мл;
д) виконують стабілізацію вогнепальних переломів з допомогою позавогнищевого остеосинтезу;
е) за наявності відповідних показів виконують лапаратомію, торакотомію, трепанацію черепа.
8. Принципи організації допомоги при вогнепальних пораненнях на етапах медичної евакуації при бойових діях;
А) Перша медична допомога - надається на полі бою поблизу місця поранення у порядку само- і взаємодопомоги, а також санітаром і санінструктором.
а) заходи першої медичної допомоги:
- тимчасова зупинка зовнішньої кровотечі:
- пальцеве притиснення судини в рані;
- пальцеве притиснення судини на протязі;
- згинання або перерозгинання кінцівки в суглобі;
- тиснуча пов'язка;
- накладання джгута, закрутки;
- накладання первинної асептичної пов'язки, яка захищає рану від повторного мікробного забруднення, повторних дрібних травм, висихання, забезпечує спокій рані;
- введення анальгетика зі шприца-тюбика, що знаходиться в аптечці індивідуальній;
- транспортна іммобілізація підручними засобами; при їхній відсутності - травмована верхня кінцівка прибинтовується до тулуба, нижня - до непошкодженої нижньої кінцівки;
- приймання всередину таблетованих антибіотиків;
- евакуація.
Б) Заходи долікарської допомоги:
1) перевірити доцільність накладання і виправити неправильно накладені раніше джгути;
2) перевірити доцільність накладання і виправити неправильно накладені раніше асептичні пов'язки, шини;
3) повторне введення знеболюючих засобів;
4) накладення табельних транспортних шин (із комплекту Б-2);
5) проведення протишокової терапії:
- внутрішньовенна інфузійна терапія (400 мл розчину Рінгера, або 400 мл сорбілакту, або 400 мл реосорбілакту);
- введення за показами серцевих і дихальних аналептиків;
- інгаляція кисню;
6) повторна видача для приймання всередину таблетованих антибіотиків;
- евакуація.
В) Перша лікарська допомога. При наданні першої лікарської допомоги виділяють 4 сортувально-евакуційні групи постраждалих:
1-а - тяжкотравмовані, що потребують першої лікарської допомоги в перев'язувальній;
2-а - травмовані, які не потребують допомоги на даному етапі і направляються в евакуаційну палату;
3-я - легкотравмовані, які підлягають амбулаторному лікуванню і поверненню в підрозділ;
4-а - агонуючі, яким надається симптоматична допомога.
а) заходи першої лікарської допомоги поділяються на:
* невідкладні заходи першої лікарської допомоги які виконуються в перев'язувальній:
+ усунення асфіксії:
- звільнення дихальних шляхів;
- прошивання язика;
- інтубація трахеї;
- трахеостомія;
- пункція або дренування плевральної порожнини при напруженому пневмотораксі;
- накладання оклюзійної пов'язки при відкритому пневмотораксі;
- проведення оксигенотерапії;
+ тимчасова зупинка зовнішньої кровотечі:
- накладання тиснучої пов'язки;
- контроль і накладання джгута;
- туга тампонада рани з накладанням рідких фіксуючих швів на шкіру;
- накладання затискача на ушкоджену судину;
+ протишокові заходи при наявності тяжкого шоку:
- знеболення — внутрішньовенне введення анальгетиків і наркотиків, крім морфію, автоаналгезія апаратом "Трингал";
- інфузійна терапія — розчин Рінгера, реосорбілакт (10 мл/кг), сорбілакт (5 мл/кг);
- внутрішньовенне введення серцевих і дихальних засобів;
- інгаляція кисню;
- усунення недоліків транспортної іммобілізації, що сприяють розвитку шоку;
+ профілактика інфекційних ускладнень:
- внутрішньом'язове введення профілактичної дози антибактеріальних препаратів (офлоксацин, ципрофлоксацин, лефлоксацин);
- підшкірне введення правцевого анатоксину 0,5 мл;
+ інші заходи невідкладної допомоги виконують залежно від характеру поранення; заповнюють первинну медичну картку на всіх поранених.
* заходи першої лікарської допомоги, які можуть бути відстрочені:
- інфільтрація країв рани розчином антибіотиків;
- новокаїнові блокади при пораненнях кінцівок без явиш травматичного шоку;
- усунення недоліків транспортної іммобілізації, що не загрожують розвитком травматичного шоку.
б) обсяг першої лікарської допомоги:
а) скорочений — невідкладні заходи першої лікарської допомоги;
б) повний — невідкладні заходи першої лікарської допомоги + заходи, які можна відкласти.
В) Покази до евакуації в першу чергу на етап кваліфікованої хірургічної допомоги з урахуванням тяжкості стану пораненого:
- внутрішня кровотеча, що продовжується;
- наявність джгутів на кінцівках;
- поранення голови з порушенням дихання;
- проникаючі поранення і закрита травма живота;
- відкритий і клапанний пневмоторакс;
- виражена крововтрата і тяжкий шок;
- зараження ран радіоактивними та отруйними речовинами.
Г) Кваліфікована хірургічна допомога:
При наданні кваліфікованої хірургічної допомоги поранених розділяють на 4 сортувально-евакуаційні групи (Пораненим першої групи, залежно від тяжкості травми, проводяться заходи кваліфікованої хірургічної допомоги):
*1-а група - поранені, що потребують кваліфікованої хірургічної допомоги на даному етапі;
а) заходи кваліфікованої хірургічної допомоги поділяються на:
+ невідкладні заходи;
- ПХО рани при кровотечі;
- ПХО рани з метою ушивання відкритого пневмотораксу;
- вторинну хірургічну обробку рани при анаеробній інфекції.
+ термінові заходи першої черги;
- ПХО при вогнепальних пораненнях кінцівок із значними пошкодженнями м'яких тканин або при вогнепальних переломах довгих трубчастих кісток;
- ПХО при ранах, які забруднені отруйними речовинами, радіоактивними речовинами або землею;
- ПХО при значних відкритих пошкодженнях м'яких тканин;
- ПХО при проникаючих пораненнях порожнин без ознак кровотечі, асфіксії або розлитого перитоніту;
- ампутації кінцівок при їх руйнації або ішемічній гангрені;
- вторинну хірургічну обробку ран при рановій інфекції.
+ термінові заходи другої черги.
- ПХО рани за показами;
- повторну хірургічну обробку рани.
б) обсяг кваліфікованої хірургічної допомоги:
- за життєвими показами — виконуються невідкладні заходи;
- скорочений обсяг — невідкладні + термінові заходи 1-ї черги;
- повний обсяг — невідкладні + термінові заходи 1-ї черги + термінові заходи 2-ї черги.
в) після проведення ПХО поранені з операційно-перев'язувального відділення направляються у відділення тимчасової госпіталізації, де їм проводять:
- внутрішньом'язове введення профілактичних доз антибіотиків (офлоксацин, ципрофлоксацин, лефлоксацин);
- парентеральне введення плазмозамінників, препаратів крові, комплексу вітамінів;
- симптоматичне лікування залежно від показань (інгаляція кисню, знеболювання, серцеві і дихальні аналептики, антигістамінні та інші препарати).
*2-а група - поранені, що підлягають евакуації;
*3-я група - легкопоранені з терміном лікування до 10 діб;
*4-а група - поранені в агональному стані.
6. Спеціалізована хірургічна допомога.
А) Спеціалізована хірургічна допомога носить вичерпний характер. Її мета — досягти успішного результату лікування з максимальним відновленням праце- та боєздатності поранених.
Б) При наданні спеціалізованої хірургічної допомоги паралельно з лікуванням вирішуються експертні і прогностичні питання:
а) якщо протягом встановлених термінів лікування (60-90 діб) можливе повне видужання і поранений зможе повернутися в стрій, то лікування проводиться в спеціалізованому госпіталі до успішного результату;
б) якщо лікування продовжиться довше встановленого терміну або ушкодження очевидно несумісне з виконанням обов'язків військової служби, то таких поранених евакуюють в госпіталі в тилу країни.
9. Клініко-статистична класифікація вогнепальних поранень:
W34 Вогнепальне ураження
Макет клінічного діагнозу:{Qx}вогнепальне{Ix}{Rx}{Bx} ураження {Lx}
{, ускладнене Ox}
Клінічні прояви:
Q1 - Ізольоване
Q2 - Множинне
Q3 – Комбіноване
Дані діагностики:
I1 – проникаюче
I2 – непроникаюче
Розповсюдженість процесу:
R1 – сліпе
R2 – наскрізне
R3 – дотичне
Вид ураження:
B1 – (кульове)
B2 – (осколкове)
B3 – (дробове)
B4 – (металевими деталями)
B5 – (неметалевими деталями)
Локалізація ураження:
L1 – голови
L2 - хребта
L3 – шиї
L1 – груди {з ураженням Zx}
Z1 – легені зліва
Z2 – легені справа
Z3 – легені зліва та справа
Z4 – серця
Z5 - аорти
L2 – живота {з ураженням Zx}
Z6 - шлунка
Z7 – тонкої кишки
Z8 – товстої кишки
Z9 – печінки
Z10 – підшлункової залози
Z11 – нирки
Z12 – сечового міхура
L3 – таза
L4 – верхньої кінцівки
L5 – нижньої кінцівки
Ускладнення:
O1 – масивною кровотечею
O2 – геморагічним шоком
O3 – травматичним шоком
O4 – перитонітом
O5 – емпіємою плеври
O6 – мозговою комою
Хірургічна обробка вогнепальних ран
Первинна хірургічна обробка
1. Визначення: Первинна хірургічна обробка (ПХО) — це перше хірургічне втручання, яке виконується за первинними показами (з приводу поранення) з метою видалення нежиттєздатних тканин, попередження ускладнень і створення умов для загоєння рани.
2. Показання до ПХО вогнепальних ран:
а) проникаючі вогнепальні поранення черепа, грудей, живота, крупних суглобів, очного яблука;
б) кровотеча з рани, яка триває;
в) вогнепальні пошкодження довгих трубчастих кісток, крупних магістральних судин і нервових стовбурів;
г) рани, що забруднені отруйними, радіоактивними речовинами та землею;
д) рани з масивним пошкодженням м'яких тканин.
3. Протипоказання до ПХО вогнепальних ран:
а) дотичні, "крапчасті", наскрізні і сліпі поранення м'яких тканин з малим діаметром вхідного і вихідного отворів;
б) поранення без пошкодження великих судин і нервів;
в) поранення, що не проникають у порожнини тіла;
г) поранення, що не супроводжуються вогнепальними переломами кісток (крім так званих дірчастих переломів);
д) поранення, що не супроводжуються значним забрудненням рани.
4. Види ПХО вогнепальних ран:
а) рання — до 12 годин після поранення (до 24 годин при попередньому введенню антибіотика широкого спектру дії);
б) відстрочена — від 12 до 24 годин після поранення (від 24 до 48 годин при попередньому введенню антибіотика широкого спектру дії);
в) пізня — після 24 годин від поранення (після 48 години від поранення при попередньому введенню антибіотика широкого спектру дії).
5. Етапи ПХО вогнепальних ран:
а) розсічення рани;
б) зупинка кровотечі;
в) видалення сторонніх тіл, гематом, вільних кісткових відламків;
г) переведення складної рани в просту;
д) висічення нежиттєздатних країв рани;
е) дренування рани:
- одношарове;
- пошарове;
- проточне;
- з використанням аспіраційних систем;
є) відновлювальний і реконструктивний елемент ПХО:
- шов нерва;
- шов або пластика судини;
- шов або пластика сухожилля;
- накладання апаратів зовнішньої фіксації при вогнепальних пораненнях кінцівок;
- різні види шкірної пластики.
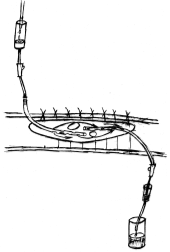
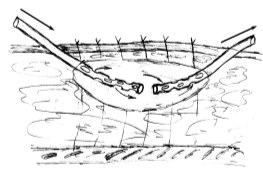
6. Способи дренування ран при вогнепальних пораненнях (рис. 8):
- верхнє дренування рани (А);
- наскрізне дренування ранової порожнини (Б);
- проточно-промивне дренування (В);
- оппозитне дренування (Г);
- дренування рани Т-подібною трубкою (Д);
- дренування ранової порожнини двохпросвітними ПХВ-дренажами (Е).
![]()
![]()
![]()
![]()
![]()
![]()
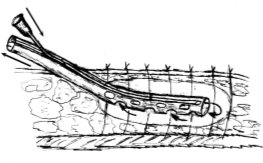
Рис. 8. Схеми розташування дренажів при ПХО вогнепальних ран.
7. Види швів при ПХО вогнепальних ран:
а) первинні — після ПХО;
б) первинні провізорні — накладаються при ПХО, затягуються на 4-5 добу;
в) первинні відстрочені — накладаються до появи грануляцій (на 6-7 добу);
г) вторинні ранні — накладаються після появи грануляцій до розвитку рубця (на 8-15 добу);
д) вторинні пізні — накладаються після розвитку рубця з висіченням рубця і грануляцій (на 20-30 добу).
8. Умови накладання первинного шва при ПХО вогнепальних ран:
а) не має ознак та загрози розвитку інфекційних ускладнень;
б) можливість спостереження за хворим хірургом, що оперував, до зняття швів;
в) впевненість в повноцінності ПХО + лікування в стаціонарі під спостереженням хірурга, що оперував + постійне адекватне дренування;
г) рани обличчя;
д) рани голови;
е) рани зовнішніх статевих органів;
є) рани грудної клітки з відкритим пневмотораксом.
N.B.! В інших випадках глухий первинний шов після обробки вогнепальної рани не накладається !!!
9. Основні компоненти зберігальної методики ПХО вогнепальних ран:
а) інтенсивна інфузійно-трансфузійна протишокова терапія протягом гострого та підгострого періодів травматичної хвороби;
б) повноцінне знеболення — наркоз в сполученні з провідниковою чи місцевою анестезією;
в) економна хірургічна обробка м’якотканинної рани (вихідного отвору) з видаленням зруйнованих тканин: краще залишити мертві тканини, аніж висікти живі;
г) збереження дрібних кісткових уламків, пов’язаних з тканинами, та великих кісткових уламків з ними не пов’язаних;
д) масивне промивання рани розчинами антисептиків та кисеньтранспортуючими препаратами;
е) при наявності набряку — декомпресія фасціальних футлярів (фасціотомія);
є) первинний, або первинно-відстрочений стабільно-функціональний остеосинтез апаратами зовнішньої фіксації або гіпсовою пов’язкою.
10. Обсяги ПХО при вогнепальних ранах:
А) обмежений обсяг:
- інфільтрація рани 0,25 % розчином новокаїну з антибіотиком;
- коригуюча інфузійно-трансфузійна терапія;
- за показами — широка підшкірна фасціотомія;
- за показами — дренування найбільш глибоких "кишень" рани за допомогою додаткових розрізів;
Б) повний обсяг.
Покази до проведення ПХО в повному обсязі:
- поранені з тривалою кровотечею;
- поранені з накладеним джгутом;
- поранені з відривами і великими руйнаціями кінцівок;
- поранені з ознаками гнійної або анаеробної інфекції.
Повторна хірургічна обробка
1. Визначення. Повторна хірургічна обробка — це друге і наступне хірургічне втручання, яке проводиться при неповноцінності ПХО (або вторинної хірургічної обробки рани), до розвитку інфекційних ускладнень.
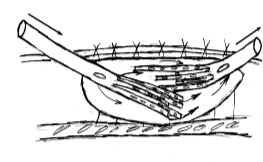
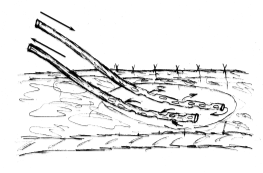
2. Етапи повторної хірургічної обробки ран (рис. 9):
- видалення сторонніх тіл (А);
- некректомія нежиттєздатних тканин (Б);
- первинний відстрочений шов рани (В).
![]()
![]()
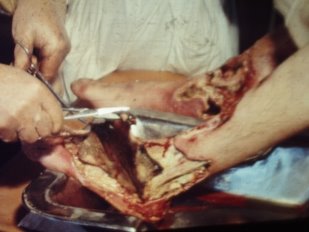
![]()
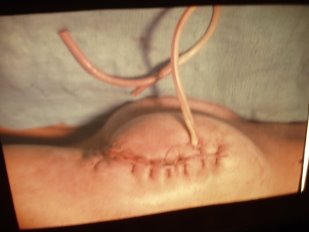
Рис. 9. Етапи повторної хірургічної обробки ран.
Вторинна хірургічна обробка
1. Визначення. Вторинна хірургічна обробка — це оперативне втручання, яке проводиться за вторинними показами з приводу інфекційних ускладнень.
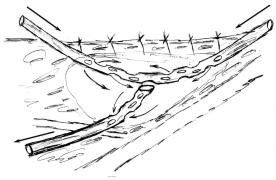
2. Способи закриття великих дефектів шкіри гранулюючої рани при вторинній хірургічній обробці ран (рис. 10):
- аутодермопластика (В);
- вторинні шви (Б);
- пластика ранового дефекту зміщеним клаптем шкіри (Г);
- марочний метод (Д).
![]()

![]()
![]()
![]()
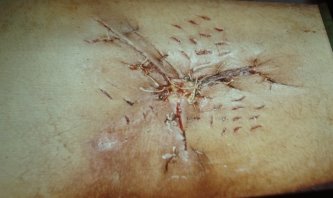
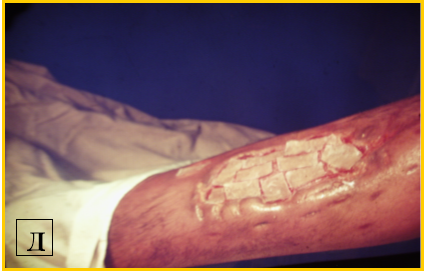
Рис. 10. Способи закриття дефектів шкіри при вторинній хірургічній обробці ран:
А — вигляд гранулюючої рани з великим дефектом шкіри;
Б — вторинний шов рани;
В — аутодермопластика;
Г — пластика зміщеним клаптем шкіри;
Д — марочний метод.
Мінно-вибухові ураження
1. Визначення: мінно-вибухова травма - це сполучена травма, яка виникає внаслідок імпульсної дії комплекса уражаючих факторів вибуху мінного боєприпасу і яка характеризується взаємнопов’язаним и взаємнообтяжуючим впливом, як глибоких і значних пошкоджень тканин, так і розвитком загального контузійно-коммоційного синдрома.
2. Актуальність проблеми:
А) Спостерігається зростання кількості мінно-вибухових уражень: велика вітчизняна війна - 2,7%; в’єтнамський конфлікт – 12,6%; афганський конфлікт – 25,0%.
Б) За останні роки (2001-2008) під час терористичних актів мінно-вибухові ураження є домінуючим видом травми.
В)
3. Фактори, які вражають при мінно-вибухових ураженнях:
- ударна хвиля;
- висока температура і полум’я;
- осколки і частки вибухового пристрою і вторинні ранящі снаряди;
- механотравма — забій тіла при ударі об землю та інші тверді тіла;
- баротравма — коливання атмосферного тиску;
- токсична дія газоподібних продуктів вибуху;
- акустична травма.
4. Характеристика мінно-вибухових уражень.
А) При мінно-вибухових ураженнях виникає три зони змін у травмованих тканинах:
- зона відриву, розчавлювання і відсепаровки тканин (необоротні зміни);
- зона контузії ( вогнищеві незворотні процеси);
- зона комоції (структурні зміни судин і нервових стовбурів).
Б) Значний поліморфізм анатомічних пошкоджень:
- у кожного другого спостерігається пошкодження груднини та реберного каркасу;
- у кожного пятого – гемопневмоторакс або забій серця;
- пошкодження очей, кісток лицьового та мозкового черепа;
- пошкодження органів черевної порожнини та ін.
В) Основні фактори формування реакції організму на мінно-вибухову травму:
- аферентна больова імпульсація із численних осередків ушкодження;
- кровотеча із декількох джерел;
- розвиток гіпоксії змішаного генезу;
- страктурні пошкодження різних органів та ранній ендотоксикоз.
Г) Періоди клінічного перебігу мінно-вибухових уражень:
- період шоку і інших гострих розладів, обумовлених пораненням (12-48 годин);
- ранній післяшоковий період (період численної органної дисфункції і неспроможності травмованих органів) – від 3 до 7 діб;
- період інфекційних ускладнень або значного ризику їх розвитку (від 2 тижнів до місяця і більше);
- період сповільненої реконвалесценції або трофічних порушень (від декількох тижнів до декількох місяців).
5. Клініко-статистична класифікація мінно-вибухових уражень:
W40 Мінно-вибухові ураження
Макет клінічного діагнозу: {Qx} мінно-вибухове {Ix} ураження (ударна хвиля) {з пошкодженням Lx}{, ускладнене Ox}
Клінічні прояви:
Q1 – Поєднане
Q2 – Множинне
Q3 – Комбіноване
Дані діагностики:
I1 – закрите
I2 – відкрите
Локалізація ураження:
L1 – голови
L2 – хребта
L3 – шиї
L1 – груди {з ураженням Zx}
Z1 – легені зліва
Z2 – легені справа
Z3 – легені зліва та справа
Z4 – серця
Z5 – аорти
L2 – живота {з ураженням Zx}
Z6 – шлунка
Z7 – тонкої кишки
Z8 – товстої кишки
Z9 – печінки
Z10 – підшлункової залози
Z11 – нирки
Z12 – сечового міхура
L3 – таза
L4 – верхньої кінцівки
L5 – нижньої кінцівки
Ускладнення:
O1 – масивною кровотечею
O2 – геморагічним шоком
O3 – травматичним шоком
O4 – перитонітом
O5 – емпіємою плеври
O6 – стисненням головного мозку
6. Принципи лікування мінно-вибухових уражень на етапах медичної евакуації:
А) Невідкладна допомога на догоспітальному етапі включає:
а) зменшення порушень зовнішнього дихання, які можуть бути обумовлені
обструкцією дихальних шляхів, розвитком пневмотораксу (відкритого або закритого):
- проведення інкубації трахеї нерідко рятує життя потерпілому;
- проведення кисневої терапії знижує летальність на 30%,
б) зменшення і корекція порушень кровообігу, які обумовлені крововтратою:
- проведення інфузійної терапії при значній гіпотонії (якщо інфузійна терапія на до госпітальному етапі не проводилась, то летальність на 42% більше в порівнянні з тими постраждалими, хто отримував її);
в) усунення больового синдрому:
- введення 2% розчину промедолу,
- в/венне введення бупренофрину,
- при можливості – використання інгаляційних анестетиків за допомогою портативного аналгайзеру (трилан, трингал).
Б) Допомога пораненим на госпітальному етапі включає:
а) проведення інтенсивної терапії, в якій мають потребу більше 50% потерпілих (катетеризація центральних або периферичних вен, інфузійна і респіраторна підтримка, адекватне знеболення);
б) надання хірургічної допомоги:
• в першу чергу виконують невідкладні оперативні втручання, відмова від яких веде до летального наслідку; при цьому передопераційна підготовка проводиться на операційному столі;
• в другу чергу виконують термінові операції, відмова від яких веде до розвитку тяжких ускладнень, що можуть призвести до смерті хворого; при виконанні термінових оперативних втручань є 2-4 години для проведення передопераційної підготовки;
• в третю чергу виконуються відстрочені операції, відмова від яких веде до розвитку легеневих і гнійно-септичних ускладнень; відстрочені оперативні втручання виконують на 2-3 добу після поранення;
• невідкладні та термінові операції виконуються симультантно або послідовно в ході одного наркозу;
• термінові та відстрочені операції виконуються в ході одного наркозу, або в різні терміни.
Особливості надання медичної допомоги при вогнепальних пораненнях різних локалізацій
1. Череп та головний мозок:
А) Особливості ПХО при лікуванні вогнепальних поранень м'яких тканини черепа:
а) не рекомендують висікати краї шкірної рани;
б) видаляють сторонні тіла та згустки крові, коагулюють судини, що кровоточать;
в) рани більше 4 см піддають промивному дренуванню 3 доби;
г) накладають вузлові шви на апоневроз, без швів на шкіру.
Б) Особливості ПХО при лікуванні непроникаючих вогнепальних поранень черепа та головного мозку:
а) рану розсікають без висічення країв;
б) в зоні пошкодженої кістки роблять трепанаційний отвір;
в) якщо тверда мозкова оболонка не пульсує і колір змінений — її розкривають;
г) видаляють гематому і аспірують вогнища розміжчення мозку;
д) тверду мозкову оболонку зашивають безперервним швом атравматичною голкою;
е) над твердою мозковою оболонкою встановлюють дренаж;
є) шов на апоневроз без швів на шкіру.
В) Особливості ПХО при лікуванні проникаючих вогнепальних поранень черепа і головного мозку:
а) виконують ПХО м’яких тканин;
б) виконують резекційну трепанацію черепа;
в) висікають пошкоджені ділянки твердої мозкової оболонки і наносять радіальні розрізи (для доступу до рани мозку);
г) видаляють крупні кісткові відламки з рани мозку;
д) кісткові відламки звичайно не поникають в мозкову тканину глибше 5 см, тому їх можливо і необхідно повністю видалити;
е) металеві відламки проникають, як правило, глибоко в мозкову тканину, тому їх видалення небезпечне, через це видаляють лише крупні осколки за допомогою штифт-магніту;
є) струменем фізіологічного розчину вимивають мозковий детрит і дрібні поверхневі кісткові відламки;
ж) рану мозку розводять шпателями;
з) мозковий детрит видаляють відсмоктувачем;
і) зупиняють мозкову кровотечу:
* паренхіматозну:
- 3% перекисом водню;
- фібриноген-тромбіновою сумішшю;
* із артеріальної або венозної судини:
- кліпси;
- діатермія;
- гемостатична губка;
* із синусу:
- сунус тампонують;
- над ним резектують кістку;
- накладають пристінкові шви або виконують м’язову тампонаду дефекту синусу;
к) тверду мозкову оболонку ретельно ушивають (особливо при пораненні шлуночків);
л) при наявності дефекту твердої мозкової оболонки виконують її пластику:
- консервованою твердою мозковою оболонкою;
- широкою фасцією стегна;
- скронево-потиличною фасцією;
м) шви на апоневроз;
н) при глухих швах — приливно-відливне дренування на 2-6 діб.
2. Грудна клітка:
А) Основні напрямки лікування:
- герметизація і стабілізація грудної клітки;
- повноцінне раннє дренування плевральної порожнини;
- заходи по розправленню легень;
- забезпечення прохідності дихальних шляхів;
- знеболення, антибіотикотерапія, відновлення ОЦК.
Б) Особливості виконання ПХО вогнепальних ран грудної клітини:
а) пошарове розсічення тканин;
б) економне видалення нежиттєздатних та забруднених м'яких тканин, сторонніх тіл;
в) гемостаз, видалення згустків;
г) підокістна резекція кінців ребер, країв лопаток;
д) первинні шви не накладають.
В) Лікувальна тактика при вогнепальних пораненнях, що супроводжуються гемотораксом:
а) дренування трубками діаметром 15 мм в 7-8 міжребер'ї;
б) проведення реінфузії крові;
в) якщо по дренажу продовжується виділення крові, що швидко згортається, (проба Рівелуа-Грегуара) — показана екстрена торакотомія.
Г) Лікувальна тактика при вогнепальних пораненнях, що супроводжуються переломами ребер:
а) одиночні — спиртово-новокаїнова блокада місця перелому;
б) множинні — загрудинна та паравертебральна спиртово-новокаїнова блокада.
Д) Лікувальна тактика при вогнепальних пораненнях, що супроводжуються забоєм легені:
а) дренування плевральної порожнини;
б) адекватне знеболення: інфільтраційна та провідникова анестезія;
в) антибіотикотерапія;
г) інгаляції зволоженим киснем, гіпербарична оксигенація, ШВЛ з позитивним тиском (5-8 см водного стовпа) на видиху;
д) комплекс заходів, що зменшують альвеоло-капілярну проникність: преднізолон у великих дозах (500 мг/добу), вітаміни С та Р;
е) препарати з позитивним інотропним ефектом — серцеві глікозиди;
є) зменшення легеневої гіпертензії.
Е) Лікувальна тактика при вогнепальних пораненнях, що супроводжуються забоєм серця:
а) препарати, що покращують коронарний кровообіг — новокаїн, но-шпа;
б) препарати, що нормалізують метаболізм міокарда — кокарбоксилаза, АТФ, вітаміни В, С;
в) ліквідація травматичної міокардіальної недостатності — строфантин;
г) при кардіалгії використовують промедол, загруднинні новокаїнові блокади;
д) при гіпотонії використовують преднізолон (350 мг/добу), допамін;
е) при екстрасистолічній аритмії застосовують новокаїнамід внутрішньовенно;
є) при надшлуночковій пароксизмальній тахікардії застосовують лідокаїн (100-200 мг) внутрішньовенно;
ж) при вираженій брадикардії — атропін 1 мл.
3. Вогнепальні поранення кінцівок:
А) Особливості мінно-вибухових поранень кінцівок (рис. 11, 12):
а) значні механічні пошкодження м'яких тканин;
б) опіки м'яких тканин кінцівок;
в) розшарування ударною хвилею та газом м'яких тканин за ходом трубчастих структур кінцівок (судинно-нервових пучків);
г) сучасні міни містять шарики та голки, які збільшують об'єм уражень.
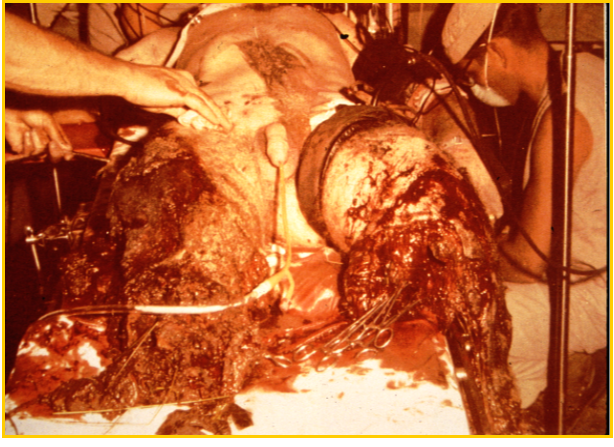
Рис. 11. Вигляд ран при мінно-вибухових пораненнях кінцівок.
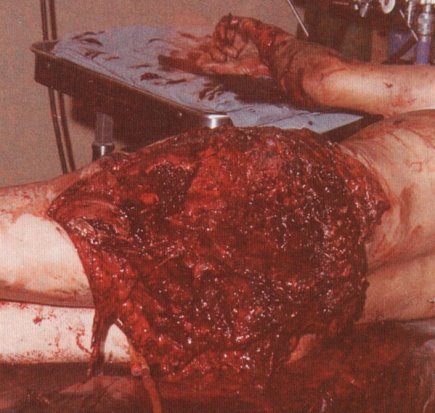
Рис. 12. Мінно-вибухове поранення сідничних ділянок та нижніх кінцівок.
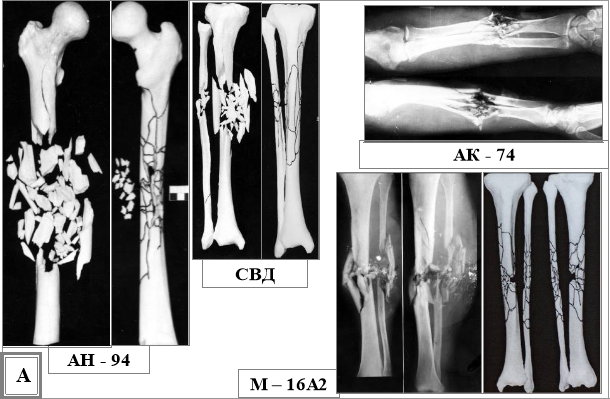
Б) Характеристика руйнування діафізарної зони кісток сучасними ранячими снарядами (рис. 13):
а) багатоуламкові переломи з поздовжнім розколюванням кісток — 26%;
б) роздроблені переломи — 69%;
в) багатоуламкові переломи з утворенням первинних дефектів кісткової тканини — 5%.
![]()
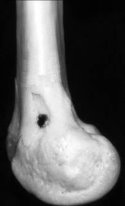
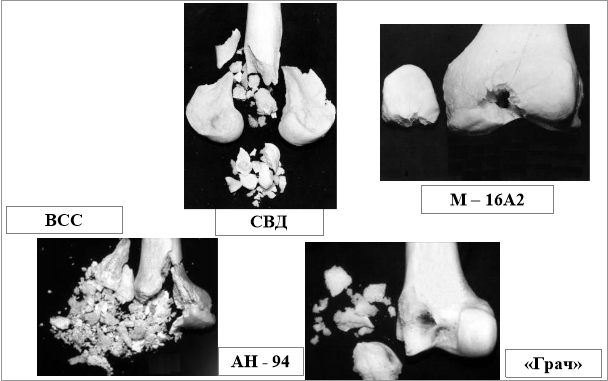
Рис. 13. Характеристика руйнування діафізарної (А) та епіфізарної (Б) зони кісток сучасними ранячими снарядами.
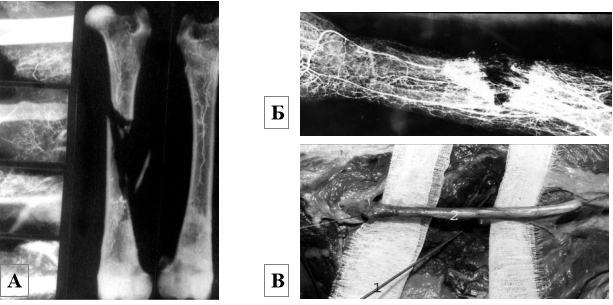
В) Особливості патоморфології вогнепальних переломів (рис. 14):
а) спазм та ураження судин стегнової кістки (А);
б) ураження судинного русла передпліччя на протязі (Б);
в) збереження цілісності сідничного нерва в проекції ранового каналу (В);
г) тотальне ураження мозкової порожнини (Г);
д) усі кісткові відламки зберігають зв'язок з м'якими тканинами (Д).
![]()
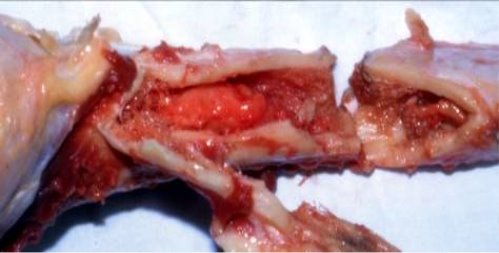
![]()
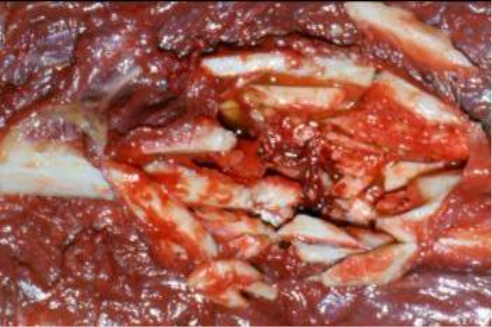
Рис. 14. Рентгенологічні та візуальні особливості вогнепальних переломів.
Г) Перша лікарська допомога потерпілим з пораненнями кінцівок передбачає такі заходи:
а) перша лікарська допомога за невідкладними показами:
- контроль правильності накладеного джгута;
- контроль, виправлення або заміна транспортних шин у випадках, коли це загрожує розвитком шоку;
- протишокові заходи при шоку ІІІ ступеня;
- введення внутрішньомя'зово розчинів антибіотиків;
- введення підшкірно правцевого анатоксину.
б) заходи першої лікарської допомоги, які можуть бути відстрочені:
- усунення недоліків транспортної іммобілізації, які не загрожують розвитком шоку;
- відсікання цілком зруйнованої кінцівки, що висить на шкірно-м’язовому клапті;
- введення розчинів антибіотиків в тканини навкруги рани (до 1 добової дози на 50-70 мл 0,25-0,5% розчину новокаїну);
г) контроль, виправлення або заміна пов’язки та транспортної шини;
д) новокаїнові блокади при травмі кінцівок без явищ шоку;
е) інфільтрація країв рани розчином антибіотиків.
Д) Кваліфікована хірургічна допомога потерпілим з пораненнями кінцівок передбачає такі заходи:
а) кваліфікована хірургічна допомога за невідкладними показами:
- операції, які виконують для остаточної зупинки кровотечі та з приводу гематом, що зростають (прошивання і перев’язка обох кінців судини, накладення бокового шва при дотичних пораненнях судин, накладання тимчасових судинних ендопротезів);
- операції з приводу анаеробної інфекції (ПХО рани, “лампасні” розтини за показами);
- некректомії при глибоких циркулярних опіках кінцівок;
- первинна ампутація при повних руйнаціях кінцівок (коли відсутні ознаки шоку тяжкого ступеня);
- операції з приводу відкритих вивихів сегментів кінцівок (ПХО рани, усунення вивиху, вшивання капсули суглобу).
б) кваліфікована хірургічна допомога першої черги:
- ампутації кінцівок при ішемічному некрозі внаслідок ураження магістральних судин;
- первинна хірургічна обробка ран з великою руйнацією м’яких тканин, довгих кісток;
- операції з приводу відкритих переломів (фіксація переломів кісток найпростішими конструкціями апаратів зовнішньої фіксації).
в) Кваліфікована хірургічна допомога другої черги:
- первинна хірургічна обробка м’яких тканин за показами.
Е) Спеціалізована хірургічна допомога:
а) повноцінне обстеження поранених із залученням лікарів різних фахів, а також використання лабораторних, інструментальних і променевих методів досліджень;
б) інтенсивна терапія з корекцією порушеного гомеостазу, регіонарного кровообігу і мікроциркуляції;
в) профілактика інфекційних ускладнень, жирової емболії і тромбоемболії;
г) лікування переломів з використанням усіх сучасних методів фіксації кісток (первинний, відстрочений і пізній остеосинтез);
д) виконання повторної і вторинної хірургічної обробки ран, а також реконструктивно-відновних операцій на кісткових структурах, м’яких тканинах, судинах та нервах з урахуванням сучасних можливостей воєнної хірургії;
е) комплексна терапія ускладнень, що розвинулися;
є) реабілітація поранених.
Є) Особливості виконання ПХО при пораненнях кінцівок:
- широке розсічення рани з ощадливим висіченням країв пошкодженої шкіри;
- декомпресійна фасціотомія основних кістково-фасціальних футлярів на всьому протязі пошкодженого сегмента;
- ревізія ранового каналу і всіх ранових кишень із видаленням згустків крові, сторонніх включень, дрібних кісткових осколків, не пов’язаних із м’якими тканинами;
- видалення зруйнованих і позбавлених кровопостачання тканин (в основному - підшкірної жирової клітковини і м’язів) з урахуванням топографії судинно-нервових утворень;
- багатократне зрошення операційної рани за ходом операції ізотонічним розчином хлориду натрію, 3% розчином перекису водню, антисептичними розчинами з аспірацією промивної рідини;
- зберігання всіх значних кісткових осколків, а також дрібних, пов’язаних з окістям і м’якими тканинами;
- відновлення магістрального кровотоку при пораненнях великих артерій шляхом їхнього тимчасового протезування;
- повноцінне дренування рани шляхом виконання контрапертурних розтинів по задньобоковій поверхні сегмента з введенням дренажних трубок діаметром не менше 10 мм для створення природного відтоку ранового вмісту;
- біляранова інфільтрація і парентеральне введення антибіотиків широкого спектру дії;
- пухка тампонада рани серветками, змоченими антисептичними рідинами і сорбентами осмотичної дії;
- адекватна іммобілізація ушкодженого сегмента кінцівки лонгетними гіпсовими або циркулярними гіпсовими пов’язками, розсіченими уздовж; при відсутності такої можливості — транспортними шинами, укріпленими гіпсовими кільцями.
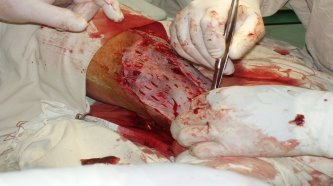
4. Вогнепальні поранення живота
А) Особливості вогнепальних пошкоджень органів живота (рис. 15):
- внутрішні органи можуть бути пошкоджені не тільки прямою дією снаряду, але і силою удару збоку (рис. 18А);
- не завжди вдається точно визначити межі життєздатності тканин пошкоджених органів через наявність зони повторного некрозу (молекулярний струс);
- можливі множинні розриви і руйнація порожнистих органів під дією гідродинамічного удару, особливо у випадках, коли ці органи наповнені рідиною (сечовий міхур, шлунок, кишки) (рис. 18Б);
- чисельність пошкоджень, складність траєкторії ранового каналу, пов’язані з застосуванням снарядів зі зміщеним центром ваги, зумовлюють складність інтраопераційної діагностики вогнепальних пошкоджень внутрішніх органів живота;
- великі зони первинного некрозу тканин і порушення регіонарного кровотоку та мікроциркуляції в зоні рани, що обумовлює велику кількість гнійно-септичних ускладнень у поранених;
- у 2/3 поранених має місце пошкодження двох і більш органів живота;
- поранення порожнистих органів виявляються в 62 % поранених, а поєднання пошкоджень порожнистих і паренхіматозних органів — у 14 %;
- у 1/3 поранених у живіт спостерігаються серйозні екстраабдомінальні пошкодження, частіше всього - вогнепальні переломи кісток таза, кінцівок, хребта;
- у 13% випадків поранених в живіт діагностуються торакоабдомінальні поранення.
![]()
![]()
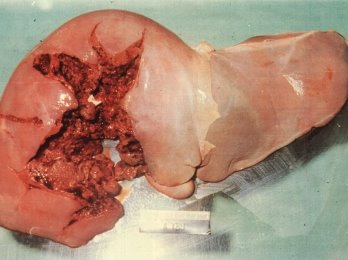
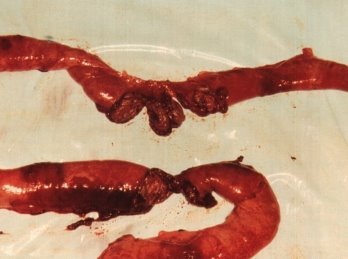
Рис. 15. Особливості вогнепальних поранень паренхіматозних (А —печінка) та порожнистих (Б — кишки) органів черевної порожнини.
Б) Симптоми проникаючого поранення живота:
а) абсолютні:
- випадіння (евентерація) сальника;
- випадіння (евентерація) кишкових петель у рану;
- поява в рані кишкового вмісту, жовчі, сечі;
б) відносні:
- біль у животі: у перші години після поранення він може бути відсутнім у поранених, що знаходяться в стані збудження і глибокого шоку;
- блювота, що може бути одноразовою або повторною; домішки крові в блювотних масах дозволяють запідозрити поранення шлунка;
- спрага, відчуття сухості в роті, сухість язика;
- зміна характеру зовнішнього дихання з черевного на грудне;
- тахікардія — відзначається у більшості потерпілих з проникаючими пораненнями живота; іноді в перші години після поранення спостерігається невелике уповільнення пульсу, але в міру розвитку перитоніту і особливо при кровотечі, що продовжується, і знекровлюванні пораненого наростає тахікардія, знижується артеріальний тиск;
- напруження черевної стінки — у ранні терміни воно обмежене ділянкою поранення, а у міру розвитку і поширення перитоніту напруження розповсюджується по всіх ділянках черевної стінки (дошкоподібний живіт);
- болючість при пальпації, що спочатку обмежена ділянкою, яка прилягає до місця пошкодження парієтальної очеревини;
- позитивний симптом Щоткіна-Блюмберга, що незмінно виникає при проникаючих пораненнях живота.
В) Обсяг медичної допомоги на етапах медичної евакуації:
а) заходи першої медичної та долікарської допомоги:
- на полі бою (в осередку ураження) на вхідні і вихідні отвори рани накладають пов’язку;
- нутрощі, які випали, не вправляють, а покривають пов’язкою і прибинтовують до пораненого;
- вводять анальгетики;
- виконують швидку евакуацію з поля бою.
б) заходи першої лікарської допомоги:
- виправлення пов’язки (при евентерації показане змочування петель кишок, що випали, і сальника стерильною вазеліновою олією для запобігання висихання);
- введення правцевого анатоксину;
- введення антибіотиків широкого спектра дії;
- введення анальгетиків, за показаннями - серцевих засобів; якщо є абсолютні ознаки проникаючого поранення живота, то показане застосування наркотичних анальгетиків;
- у холодну пору року поранених треба обігріти: обкласти грілками, завернути у ковдру або спальний мішок;
- пораненим у живіт з ознаками тривалої кровотечі показана інфузійна терапія, якщо вона не викликає затримки на етапі евакуації;
- при внутрішньочеревній кровотечі, що триває, інфузійна терапія малоефективна, оскільки підйом артеріального тиску посилює внутрішню кровотечу (“ефект решета”);
- негайна евакуація.
в) сортувально-евакуаційні групи при наданні кваліфікованої медичної допомоги пораненим у живіт:
1-а група - поранені з ознаками внутрішньої кровотечі, яких негайно направляють в операційну;
2-а група - поранені в стані шоку ІІ-ІІІ ступеня і у термінальному стані, яких направляють в протишокові палати для підготовки до операції;
3-я група - всі інші поранені з проникаючими пораненнями, що підлягають операції; їх направляють в операційну в першу чергу, але слідом за тими, у кого є ознаки внутрішньої кровотечі;
4-а група - поранені, що не мають ознак шоку і гострої крововтрати, котрим потрібні додаткові діагностичні заходи для підтвердження або виключення проникаючих поранень або закритих пошкоджень внутрішніх органів; вони направляються, в залежності від стану, в операційну (перев’язочну) або в госпітальне відділення (для спостереження, рентгенологічного дослідження).
Список літератури
- Балин В.Н., Бисенков Л.Н., Брюсов П.Г., Гайдар Б.В. и др. Указания по военно-полевой хирургии // Москва. – 2000. – 415 С.
- Бисенков Л.Н., Зубарев П.Н., Трофимов В.М., Шалаев С.А., Ищенко Б.И. Неотложная хирургия груди и живота: Руководство для врачей / Под ред. Л.Н. Бисенкова и П.Н. Зубарева. — СПб.: Гиппократ, 2002. — 512 с.
- Військова хірургія з хірургією надзвичайних ситуацій / За ред. В.Я. Білого. — Тернопіль: Укрмедкнига, 2004. — 324 с.
- Военно-полевая хирургия. Под. ред. проф. Е.К. Гуманенко. Учебник для мед. вузов. — СПб: ООО: „Издательство ФОЛИАНТ”, 2004. — 464 с.
- Долинин В.А., Бисенков Н.П. Операции при ранениях и травмах. — СПб: ООО: „Издательство ФОЛИАНТ”, 2005. — 192 с.
- Костюченко А.Л., Бельских А.Н., Тулупов А.Н. Интенсивная терапия послеоперационной раневой инфекции и сепсиса. — СПб: ООО: „Издательство ФОЛИАНТ”, 2000. — 448 с.
- Куценко С.А., Бутомо Н.В., Гребенюк А.Н. и др. Военная токсикология, радиобиология и медицинская защита. Под. ред. С.А. Куценко. — СПб: ООО: „Издательство ФОЛИАНТ”, 2004. — 528 с.
- Материалы международной конференции «Новые технологии в военно-полевой хирургии и хирургии повреждений мирного времени». СПб, 26-28 октября 2006г. — 378 с.
- Опыт медицинского обеспечения войск в Афганистане 1979-1989 гг. — Т. 2, 3. — Организация и объем хирургической помощи раненым / Под. ред. И.А. Ерюхина, В.И. Хрупкина. — М.: ГВКГ им. акад. Н.Н. Бурденко, 2002.
1


про публікацію авторської розробки
Додати розробку

-

Прокопенко К
19.05.2021 в 16:45
Загальна:
5.0
Структурованість
5.0
Оригінальність викладу
5.0
Відповідність темі
5.0
-

Прокопенко К
19.05.2021 в 16:42
Загальна:
5.0
Структурованість
5.0
Оригінальність викладу
5.0
Відповідність темі
5.0
-

Мігунова Олена Ігорівна
23.03.2020 в 23:46
Дуже інформативна розробка, дякую!
Загальна:
5.0
Структурованість
5.0
Оригінальність викладу
5.0
Відповідність темі
5.0
-

Карась Ірина Олексіївна
21.09.2019 в 13:15
Загальна:
5.0
Структурованість
5.0
Оригінальність викладу
5.0
Відповідність темі
5.0
Показати ще 1 відгук